Что с печенью если повышен холестерин в крови
Содержание статьи
Как связаны функции печени и холестерин?
Автор Хусаинов Руслан Халилович На чтение 3 мин. Опубликовано 19.06.2018 15:19 Обновлено 19.06.2018 15:19
Большая часть холестерина вырабатывает печень и он необходим для нашего здоровья. Но некоторые формы холестерина могут вызывать проблемы со здоровьем, включая повреждение печени.
Холестерин — жировая молекула, которая содержится в некоторых продуктах, а также в печени. Существуют два основных типа холестерина: липопротеины высокой плотности (ЛПВП) и липопротеины низкой плотности (ЛПНП) .
- ЛПНП должен быть менее 100 мг / дл
- ЛПВП должен составлять более 40 мг / дл
ЛПВП переносится из клеток организма в печень. Печень расщепляет их или выводит из организма в виде отходов.
Эта функция полезна для организма, поэтому ЛПВП иногда называют «хорошим холестерином».
ЛПНП переносятся из печени в клетки. Клетки используют холестерин, но слишком много его остается в артериях. Это может вызвать проблемы со здоровьем, поэтому врачи иногда называют ЛПНП «плохим холестерином».
Холестерин может накапливаться в артериях, в результате чего просвет их сужается, что ограничивает подачу крови и кислорода в органы. Сужение просвета артерий также увеличивает риск образования тромбов. Если кровоток к сердцу ограничен, то это может увеличить риск развития ишемической болезни сердца, сердечных приступов и сердечной недостаточности.
Если ограничен кровоток в головной мозг, то увеличивается риск развития инсульта.
Почему печень вырабатывает много плохого холестерин?
Существует множество различных заболеваний печени. Гепатиты, связанные с алкоголем, а также неалкогольная жировая болезнь печени являются одними из наиболее распространенных заболеваний печени.
Болезнь печени вызывает ее повреждение, и печень не в состоянии адекватно функционировать. Одной из функций печени является расщепление холестерина. Если печень не работает должным образом, это может привести к увеличению холестерина в организме.
Неалкогольная жировая болезнь печени может увеличить риск проблем со здоровьем, таких как инсульт или диабет. Если заболевание обнаружено на ранней стадии, то возможно предотвратить ухудшения.
Повышение холестерина — симптомы
Обычно высокий уровень холестерина не вызывает никаких симптомов. Но простой анализ крови покажет уровень холестерина.
Врач может рекомендовать тест на уровень холестерина, если у человека есть в семейном анамнезе заболевания сердца, диабет и избыточный вес.
Для диагностики заболевания печени обычно используется биопсия печени и тест на функции печени. При биопсии берется крошечный кусок ткани печени, чтобы проверить на наличие болезни. Тест на функцию печени — это анализ крови, который измеряет уровень белка и ферменты в крови. Уровни белков и ферментов могут показать, повреждена ли печень.
Лечение
Человек может изменить образ жизни и принимать препараты для снижения уровня холестерина. Как правило, ему будет предложено сначала изменить диету и выполнять физические упражнения. Если он имеет избыточный вес, то ему может быть рекомендовано снижение веса.
Наиболее распространенными препаратами для снижения уровня холестерина являются статины, которые человек должен принимать всю жизнь. Статины — это препараты, которые блокируют химическое вещество в печени, продуцирующее холестерин.
Лечение печени зависит от типа заболевания. Обычно оно связано с изменением образа жизни, препаратами, иногда прибегают к трансплантации печени, если печень повреждена.
Человеку, страдающему алкогольной болезнью печени, обычно рекомендуют отказ от алкоголя. Употребление достаточного количества белка и углеводов в составе сбалансированной диеты может помочь поддерживать нормальный вес.
Профилактика
- Можно предотвратить проблемы со здоровьем, такие как повреждение печени, путем снижения высокого уровня ЛПНП.
- Изменения диеты и физические упражнения помогут человеку управлять высоким уровнем холестерина.
Источник
Как снизить «плохой» холестерин и избежать инфаркта
Как печень влияет на уровень холестерина в организме  Печень вырабатывает до 70% всего холестерина, который присутствует в организме человека. Без холестерина невозможны выработка половых гормонов, регенерация тканей, получение витамина D. Но не весь холестерин полезен. Что такое липопротеины низкой и высокой плотности? Как болезни печени влияют на холестериновый обмен? Почему заболевания печени приводят к атеросклерозу, инфарктам и инсультам?
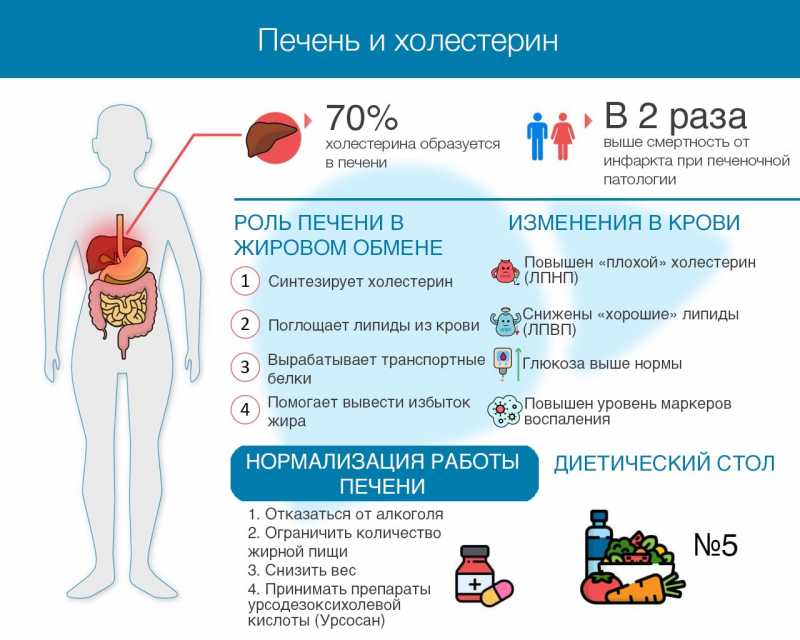
Печень вырабатывает до 70% всего холестерина, который присутствует в организме человека. Без холестерина невозможны выработка половых гормонов, регенерация тканей, получение витамина D. Но не весь холестерин полезен. Что такое липопротеины низкой и высокой плотности? Как болезни печени влияют на холестериновый обмен? Почему заболевания печени приводят к атеросклерозу, инфарктам и инсультам?
Печень играет ключевую роль в холестериновом обмене в организме человека. Именно она вырабатывает бОльшую часть необходимого холестерина — до 70%. С продуктами питания поступает лишь 30%.
Общее количество холестерина в организме составляет примерно 140 граммов. Он локализуется преимущественно в нервной, мышечной и жировой ткани.
Печеночные клетки способны как синтезировать холестерин, так и обеспечивать его распад, непрерывно участвуя в процессах:
- превращения избытка углеводов в холестерин;
- поглощения из крови холестериновых молекул;
- выработки жиров при их недостаточном поступлении;
- обеспечения белка для транспортировки холестерина.
Нормальный обмен холестерина
Холестерин необходим для образования половых гормонов и мембран клеток, в том числе печеночных.
Здоровая печень умело регулирует уровень холестерина в организме. Если его мало в крови, печень активизирует синтез, при повышенном уровне — наоборот, тормозит производство и запускает окисление холестерина с дальнейшим выведением в виде желчных кислот. Печеночные клетки также способны улавливать холестерин, который всасывается в кровь из просвета кишечника после еды, и хранить его, по мере необходимости возвращая в кровеносное русло.
Основными пищевыми источниками холестерина для человека являются субпродукты (свиные и говяжьи почки, печень, мозги), а также жирные сорта мяса и рыбы, сливочное масло, сметана.
Быстрее всего синтез холестерина происходит ночью. Стимулирующее действие на его выработку оказывают инсулин и тиреоидные гормоны. Поэтому голодание, стресс, удаление щитовидной железы относятся к факторам, замедляющим синтез холестерина.
Одно из основных условий нормального обмена холестерина — это эффективная работа печени. Именно она трансформирует триглицериды (жиры из пищи, обработанные ферментами) в холестерин, который в дальнейшем усваивают ткани.
Без холестерина невозможны выработка половых гормонов, регенерация тканей, получение витамина D
Молекулы холестерина не растворяются в воде, поэтому их перемещение в кровотоке возможно только в составе соединений с белками, то есть липопротеинов. Их принято называть транспортными комплексами.
Холестерин в составе липопротеинов высокой плотности (ЛПВП) условно называют «хорошим». Они позволяют извлечь холестериновые молекулы из крови, плотно их «упаковать» и доставить в печеночную ткань для хранения. Такой холестерин не способен налипать на стенки сосудов, его распознают только клетки печени, где он и оседает.
В обратном направлении — от печени к тканям — отправляется «плохой» холестерин в липопротеинах низкой плотности (ЛПНП). Только в таком виде он и идет на строительство всех клеточных мембран, выработку стероидных гормонов, производство витамина D, питание мышц скелета и на другие полезные цели. Но именно такой незаменимый холестерин липнет ко всему подряд и при избытке способен забивать сосуды, за что и получил название «плохой». А ещё существует «очень плохой» холестерин, о нём мы писали здесь.
При правильной работе печени «хороший» холестерин чистит кровь и стенки сосудов от «плохого» холестерина и уносит его в печень, где он перерабатывается в компоненты желчи. На процесс желчеобразования расходуется около 80% холестерина — это основной путь его удаления из организма.
Если печень больна, то баланс между «хорошим» и «плохим» холестерином нарушается. Уровень липопротеинов низкой плотности начинает неуклонно нарастать, запускается процесс формирования атеросклеротических бляшек — причины самых грозных и разрушительных явлений в сердечно-сосудистой системе.
Что происходит с холестерином при заболеваниях печени
Нарушение обмена холестерина возникает практически при всех печеночных патологиях, но сильнее всего проявляется на фоне:
- алкогольной и неалкогольной болезни печени (жирового гепатоза, стеатоза);
- хронического вирусного гепатита С;
- патологий с застоем желчи (холестазом), билиарного цирроза, склерозирующего холангита (поражения желчных протоков);
- врожденных нарушений образования желчи (муковисцидоз) или ее движения (атрезия желчных ходов).
Среди этих патологий жировой гепатоз лидирует по риску развития болезней сердца и сосудов головного мозга. Обычно у пациентов одновременно есть и ожирение, и нарушение углеводного обмена в виде сахарного диабета 2-го типа или преддиабета.
Болезни печени ухудшают течение атеросклероза
Доказано1, что у большинства больных с жировым гепатозом печени:
- повышены общий холестерин и липопротеины низкой, очень низкой плотности, триглицериды (то есть все «плохие» жиры);
- чаще всего есть гипертония;
- глюкоза крови выше нормы натощак или/и после еды;
- неблагоприятное течение болезней сердца (частые и длительные приступы стенокардии, ранний инфаркт);
- высокие концентрации маркеров (индикаторов) воспаления (фибриногена, С-реактивного белка, цитокинов).
Смертность у пациентов с заболеваниями сосудов при жировом перерождении печени в 2 раза выше, чем у пациентов с нормальной структурой печеночной ткани. Поэтому развитие гепатоза рассматривают как один из значимых факторов риска острого нарушения сердечного и мозгового кровообращения.1
Как нормализовать уровень холестерина
Чтобы нормализовать функции печеночной ткани и снизить уровень «плохого» холестерина, рекомендуется:

Отказ от курения — непременное условие для снижения «плохого» холестерина
- отказаться от жирной, жареной и острой пищи;
- снизить количество простых углеводов (сахар, белая мука, мед и все продукты с их содержанием);
- вместо насыщенных жиров, богатых холестерином (свинина, баранина, жирный творог, сметана), использовать растительные масла;
- включить в рацион овощи, фрукты, отруби, помогающие выведению жиров через кишечник;
- снизить потребление высококалорийной пищи;
- постепенно нормализовать вес;
- ежедневно от 30 до 60 минут заниматься лечебной гимнастикой, ходьбой, плаванием;
- отказаться от курения;
- сократить потребление алкогольных напитков.
Здесь вы найдёте более детальные диетические рекомендации для больных с повышенным холестерином.
При назначении медикаментозного лечения врач, как правило, сталкивается с проблемой: препараты для снижения уровня холестерина в крови повреждают ткань печени. Это относится к наиболее популярным лекарствам — статинам. Поэтому все чаще кардиологи, эндокринологи и гастроэнтерологи, у которых наблюдаются пациенты с нарушениями жирового обмена, отдают предпочтение гепатопротекторам на основе урсодезоксихолевой кислоты или используют их совместно со статинами. Один из наиболее качественных препаратов этой группы — Урсосан на основе урсодезоксихолевой кислоты (прошел большое количество исследований, в которых подтвердилась его эффективность).
Этот препарат способен:
- защитить клетки печени от повреждения, поскольку укрепляет мембрану и останавливает разрушение;
- уменьшить выраженность воспалительной реакции;
- предупредить прогрессирование гепатоза и развитие осложнений (фиброза, цирроза печени, атеросклероза, инфарктов, инсультов).
Важно, что Урсосан оказывает прямое гипохолестеринемическое действие, то есть при его применении снижается уровень холестерина в крови и одновременно нормализуется соотношение между «плохим» и «хорошим» холестерином. Этот эффект объясняет влияние УДХК сразу на несколько процессов в организме:
Роль печени в холестериновом обмене. Инфографика
- уменьшается всасывание жиров из кишечника в кровь;
- замедляется образование холестерина в печени;
- снижается выделение холестериновых комплексов в желчь (это также уменьшает ее густоту и литогенность — склонность к образованию камней и песка);
- улучшается растворимость жиров в желчи;
- ускоряется выделение плохого холестерина через кишечник.
Одно из последних исследований учёных Сеченовского университета, которое было опубликовано в авторитетном научном журнале World of gastroenterology, показало, что урсодезоксихолевая кислота предотвращает развитие атеросклероза, стеатоза и фиброза печени у пациентов с неалкогольной жировой болезнью печени (НАЖБП).
Урсосан применяют самостоятельно и комбинируют со статинами для снижения их разрушающего действия на печеночную ткань2.
Источники:
1Плотникова Е. Ю. Дислипидемия при неалкогольной жировой болезни печени как маркер сердечно-сосудистого риска. Русский медицинский журнал «Медицинское обозрение», 2019
2Р. Кабесас. Действие урсодезоксихолевой кислоты в сочетании со статинами для лечения гиперхолестеринемии: проспективное клиническое исследование. Испанский клинический журнал, 2011
Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору. Помните: самолечение может вам навредить.
Источник
Холестерин и неалкогольная жировая болезнь печени
Неалкогольная жировая болезнь печени (НАЖБП) характеризуется накоплением печеночных липидов при отсутствии значительного потребления алкоголя. Есть ли связь между холестерином и неалкогольной жировой болезнью печени?
Факторы риска НАЖБП
Факторы риска для этого заболевания сходны с факторами сердечно-сосудистых заболеваний и включают:
- ожирение,
- инсулинрезистентность,
- гипертонию,
- дислипидемию (повышенный уровень липидов в крови человека),
- повышенный уровень жиров (холестерина и триглицеридов).
В развитие НАЖБП и ее прогрессирование в неалкогольный стеатогепатит (НАСГ) вовлечено множество механизмов, но молекулярные, генетические и биохимические пути остаются не полностью изученными, несмотря на значительные усилия понять роль метаболизма жирных кислот и триглицеридов.
Роль холестерина и других липидов в развитии НАЖБП
Чтобы лучше понять роль липидов (группа органических соединений, включающая жир и жироподобные вещества, в том числе и холестерин) в развитии НАЖБП, в исследованиях особую роль отводили изучению печеночного свободного холестерина. Проводился сравнительный анализ клеток здоровой печени и клеток печени, пораженной НАЖБП. У пациентов с НАЖБП была выявлена повышенная концентрация свободного холестерина и других липидов в печени.
Проведенные исследования также подразумевают связь диетического холестерина с риском смерти и госпитализации из-за рака печени. Роль диетического холестерина также исследовалась в мышиных моделях неалкогольной жировой болезни печени.
Исследование метаболизма холестерина при НАЖБП и НАСГ
Также проводилось масштабное исследование, которое проанализировало параметры метаболизма холестерина при НАЖБП и НАСГ. Авторы изучили четыре группы пациентов:
- первая группа — худощавые люди (контрольная группа),
- вторая группа — люди с ожирением (контрольная группа),
- третья группа — пациенты с НАЖБП,
- четвертая группа — пациенты с НАСГ.
По результатам исследования у пациентов с НАЖБП выявлено увеличении экспрессии фермента, ограничивающего скорость в синтезе холестерина по сравнению с пациентами контрольной группы нормального сложения и контрольной группы с ожирением.
Кроме того, полученные данные выявили значительную корреляцию между содержанием данного фермента в печеночной области и свободным холестерином, а также была продемонстрирована взаимосвязь между активностью фермента и НАЖБП.
Результаты данных исследований подчеркивают важность регуляции метаболизма холестерина в печени для развития и прогрессирования НАЖБП и НАСГ и предлагают новые пути для дальнейших исследований.
Исследования также выявили, что пациенты, которые принимают статины (липидснижающие препараты), по-разному реагируют на них:
- у пациентов с НАЖБП, получающих статины, не наблюдалось увеличение экспрессии ЛПНП (липопротеины низкой плотности, «плохой» холестерин),
- у пациентов с НАСГ, которые не получали статины, наблюдалось увеличение экспрессии ЛПНП.
Эти данные повышают вероятность того, что пациенты с НАЖБП по-разному реагируют на терапию статинами по сравнению с контрольными группами, и что нарушение экспрессии ЛПНП может ограничивать гиполипидемический эффект статинов. Эти данные требуют дальнейшего изучения, поскольку люди с НАЖБП страдают повышенным риском сердечно-сосудистых осложнений и пользуются эффективной гиполипидемической терапией.
Почему эти исследования так важны?
В конечном счете, эти и другие исследования могут позволить улучшить терапию неалкогольной жировой болезни печени для снижения уровня заболеваемости у большого числа людей, которым грозит опасность сопутствующих осложнений в ближайшие годы.
Источник
Очищаем сосуды. Что есть и пить при повышенном холестерине
Признаки повышенного холестерина
Длительное время высокий уровень холестерина в крови у некоторых людей может никак себя не проявлять, поэтому после 40 лет рекомендуется 1 раз в год сдавать липидограмму. Это специальный анализ, который определяет уровень триглицеридов (жиров), общего холестерина, а также отдельных его фракций. Оказывается, холестерин может быть не только «плохим» (таким он является в составе липопротеинов низкой и очень низкой плотности), но и «хорошим» (холестерин в составе липопротеинов высокой плотности). Поэтому так важен баланс.
Первые симптомы обычно появляются через многие годы после начала развития атеросклероза, отложения холестериновых бляшек в артериях. Этот процесс может приводить к развитию ишемической болезни сердца, инфаркта, инсульта, поражениям периферических артерий. Такие проявления, как одышка, боли в грудной клетке, нарушение координации, изменение речи и т.д. свидетельствуют о далеко зашедшем патологическом процессе. А ведь самое главное в поддержании здоровья — это позаботиться о своем организме заблаговременно (до развития органических изменений). Важна комплексная профилактика, направленная на устранение причины повышенной атерогенности плазмы крови.
Причины повышенного холестерина
Примерно 80% холестерина в организме синтезируются в печени, остальные 20% поступают с продуктами питания. Если этот баланс смещается в ту или иную сторону, возможно повышение индекса атерогенности.
Повышенная концентрация «вредного» холестерина в организме обычно связана со следующими предрасполагающими факторами и обстоятельствами:
- избыточная масса тела и ожирение, причем особое значение играет объем талии, т.к. косвенно отражает количество абдоминального жира в организме (норма этого показателя для женщин до 88 см, а для мужчин — до 102 см);
- питание жирной пищей — речь идет преимущественно о животных жирах, которые богаты насыщенными жирными кислотами (в суточном рационе должно быть до 15% жиров, но большая часть из них должна приходиться на ненасыщенную фракцию — растительные масла, морепродукты и рыба);
- малоподвижный образ жизни — чем меньше человек двигается, тем выше вероятность прикрепления «плохого» холестерина к стенкам сосудов и повышенного риска атеросклероза;
- возраст 50+ — особенно рискуют женщины, вступившие в менопаузу, т.к. в репродуктивном возрасте эстрогены оказывали дополнительное защитное воздействие на сосуды, но и мужчины уязвимы, поэтому профилактика важна для обоих полов;
- отягощенная наследственность — если ближайшие родственники страдали атеросклерозом или ранними инсультами/инфарктами, следует регулярно проверять уровень холестерина в крови и при повышенной концентрации даже в отсутствие клинических признаков соблюдать диету и не только;
- курение (пассивное и активное) — сосудистую стенку повреждают как никотин, так и продукты горения.
Очевидно, что на возраст и наследственность влиять нельзя — это немодифицируемые факторы риска. Однако на все остальные можно воздействовать, чтобы свести их неблагоприятное влияние к минимуму. Именно в этом и заключается профилактика. Правильное питание, отказ от курения и двигательная активность (не менее 30 минут пеших прогулок в день) помогут сосудам нормально функционировать.
Что повышает холестерин в крови
Повысить уровень холестерина может нерациональное питание и проблемы с печенью, где и происходит ресинтез этого вещества. Наиболее опасными продуктами признаны:
- жирные сорта мяса, куриная кожа, субпродукты, колбасы и полуфабрикаты;
- трансжиры — это химически измененные растительные масла, которым придают вид сливочного масла (маргарин). Особенно много трансжиров в кондитерских изделиях;
- жирные виды молочной продукции — отказываться от такой еды не стоит, важно соблюдать рекомендованные нормы;
- жареная пища — разогрев масла до чрезвычайно высоких температур приводит к образованию трансжира и канцерогенов;
- легкоусваиваемые углеводы в составе риса, сладостей, газировки, сухих завтраков и т.д. — они провоцируют в организме воспалительные реакции со стороны сосуды, повышая тем самым атерогенность плазмы;
- кокосовое масло — является лидером по содержанию насыщенных жиров, которые приводят к повышению «вредного» холестерина.
Чтобы сделать риски атеросклероза минимальными, важно придерживаться диеты, исключив из меню вредные продукты.
Любые состояния, которые негативно сказываются на состоянии печени, также изменяют холестериновый обмен. Повышают вероятность развития атеросклероза:
- дисфункция печени;
- гепатит;
- жировая дистрофия печени;
- злоупотребление алкоголем;
- работа в химически вредном производстве;
- вдыхание паров бытовой химии и т.д.
По возможности в рамках профилактики следует придерживаться не только диет-меню, но защищать печень от неблагоприятного внутреннего и внешнего влияния.
Для начала, расскажем о препаратах, влияющих на состояние сосудов, а ниже приведем примеры продуктов, которые могут понижать содержание «вредного» холестерина.
БАД от повышенного холестерина
Нутрицевтики — новый класс активных пищевых добавок. Среди них отдельно выделяются цитамины — пептидные биорегуляторы. Это комплексы пептидов, нуклеиновых кислот, минералов и витаминов, которые могут проявлять органотропное действие и восстанавливать физиологические функции организма, корректируя уже развившиеся осложнения и предупреждая новые, действуя на причину и следствие.
Отечественные ученые, используя свои и мировые наработки о системе биорегуляции, специально для укрепления сосудов и борьбы с атеросклерозом создали уникальное средство Вазаламин. Этот пептидный биорегулятор получают из сосудов крупного рогатого скота и, поэтому его активные компоненты идентичны строению клеток сосудов человека.
Вазаламин проявляет адресность действия. К клеткам-мишеням он доставляется благодаря процессу трансцитоза, состоящему из 2 фаз — эндо- и экзоцитоза.
- Кишечнорастворимые таблетки всасываются в слизистой тонкой кишки. Мембрана эпителиоцита прогибается внутрь клетки с образованием пузырька, который содержит активные компоненты поступившего цитамина. В этом заключается этап эндоцитоза.
- Затем пузырек в неизменном виде транспортируется к противоположному полюсу клетки и сливается с ее мембраной. Активные компоненты выделяются в окружающее (внеклеточное) пространство. Таким образом реализуется экзоцитоз.
Чередование фаз происходит до тех пор, пока пептидный биорегулятор не достигнет конечной цели — клеток, выстилающих сосудов.

Вазаламин может влиять не только на последствия заболевания, но и на механизмы его развития. Восстановление межклеточного взаимодействия позволяет повысить защитные резервы эндотелиоцитов, помогая им противостоять образованию атеросклеротических бляшек. Одновременно с этим Вазаламин позволяет укрепить сосудистую стенку и предотвратить ее разрушение, улучшить кровоснабжение всех органов. Регулярный прием в сочетании с диетой и помогает снижать атеросклеротические риски и нормализовывать повышенные уровни холестерина.
Вазаламин отличается высоким профилем безопасности. В отличие от аллогенных препаратов, которые пытаются устранить только следствие, в частности нормализовать холестериновый баланс, цитамины хорошо переносятся и не вызывают побочных эффектов. По своей сути они являются теми веществами, которые необходимы для корректного функционирования клетки — организм человека их ждет, чтобы они справились с возникшими «поломками». Аллопатические препараты всегда чужеродны, поэтому реакция на них может быть различной, они вмешиваются в физиологические процессы, изменяя их ход в другом направлении. Нутрицевтики же являются естественными метаболитами и максимально органично встраиваются в протекающие биохимические реакции, направляя их в нужное русло. Безопасность и эффективность действия подтверждена серией клинических и экспериментальных исследований, о чем выданы соответствующие сертификаты.
Пептидные биорегуляторы помогают снижать повышенные показатели атерогенности плазмы крови. А в сочетании с диетой и другими мерами профилактики дарят здоровье сосудам.

Диета при повышенном холестерине
Для улучшения холестеринового баланса в организме важно правильно питаться. В организм должны поступать полезные продукты и не поступать вредные. Они позволяют увеличить долю липопротеинов высокой плотности («чистильщиков» сосудов) и снизить долю липопротеинов низкой плотности (атерогенных врагов). В питании обязательно должны присутствовать 3 класса веществ:
- Омега-3 полиненасыщенные жирные кислоты, которыми особенно богаты жирная морская рыба, авокадо, растительные натуральные (нежареные) масла.
- Гикозиды — их можно найти в грейпфруте.
- Флавоноиды, содержащиеся в яблоках.
А теперь давайте подробнее о том, как с помощью правильного питания постараться защитить сосуды, и что следует включить в свое меню.
Авокадо
В составе этого овоща много омега-3 кислот, в частности эйкозапентаеновой и декозагексоеновой. Эти вещества предупреждают негативные последствия оксидативного стресса, который запускает процессы старения. Омега-3 кислоты помогают нейтрализовать свободные радикалы, оказывающие повреждающее действие на сосуды. А ведь именно в места повреждения устремляются холестериновые молекулы, которые пытаются «залатать» образовавшиеся дыры. Но вместо пользы приносят только вред — со временем холестериновая бляшка может значительно увеличиться в объеме и привести к закупорке питающего сосуда.
К тому же, авокадо, употребляемое в рамках диеты, богато калием. Конкурируя с кальцием за места связывания, этот минерал предупреждает отложение кальциевых солей, которые делают сосуды хрупкими (снижается эластичность).
Жирная морская рыба
Этот диет-продукт богат ненасыщенными жирными кислотами, которые крайне необходимы для нормальной работы сердца и сосудов. Это полезные жиры, из которых формируются «хорошие» липопротеины высокой плотности, защищающие сосуды. В морской рыбе много белка и полезных микроэлементов, в особенности йода. Оптимальное содержание последнего важно для правильной работы щитовидной железы. А ведь именно тиреоидные гормоны определяют активность обмена веществ. Уже доказанный факт, что при гипотиреозе (снижении функции щитовидной железы) повышаются риски атеросклероза. Поэтому чтобы противостоять этому заболеванию, включайте в свое меню жирную морскую рыбу (лосось, форель, скумбрия, мойва) минимум 2 раза в неделю, чтобы проводить эффективную профилактику атеросклероза.
Брокколи
Брокколи — это источник сульфорапана. Это вещество напрямую предупреждает образование атеросклеротических бляшек, поэтому обязательно должно присутствовать в рамках гипохолестериновой диеты.
Ко всему прочему, в брокколи много грубого волокна. На уровне кишечника оно действует как сорбент. Увеличиваясь в объеме, снижает всасывание вредных веществ, в то числе избытка холестерина. К тому же, нормализует кишечную перистальтику. А, значит, у ненужных метаболитов из пищи меньше времени на контакт со слизистой, поэтому больше вероятность того, что они выйдут транзитом из организма.
Грейпфрут
В составе грейпфрута присутствуют гликозиды, которые положительно влияют на сердечную мышцу и состояние внутренней выстилки сосудов, тем самым препятствуя развитию атеросклероза. А наличие витамина Р помогает дополнительно укреплять сосудистую стенку, повышая ее устойчивость к повреждению. Такой комплексный эффект в сочетании со снижением артериального давления проявляется при регулярном употреблении этих цитрусов.
Однако с грейпфрутом стоит быть осторожным, если вы уже принимаете статины — особый класс препаратов, которые необходимы для снижения высокого уровня «плохого» холестерина. Эти препараты метаболизируются в печени особой ферментной системой. А некоторые вещества в составе грейпфрута временно могут инактивировать этот фермент, что повышает вероятность побочных эффектов приема статинов. Поэтому заранее поинтересуйтесь у врача, не изменяется ли метаболизм лекарства при одновременном употреблении с грейпфрутом.
Яблоки
Яблоки — это настоящий кладезь флавоноидов. Они задают холестериновому обмену в организме правильное направление, снижая риск ишемической болезни сердца и других кардиологических патологий. В день рекомендуется съедать 2-3 яблока. Не забывайте о калорийности. Если вы следите за своим весом, то в рамках диеты выбирать стоит кислые или кисло-сладкие сорта.
Источник