Европейские рекомендации по холестерину
Содержание статьи
°@)÷±{¼s%§ütä¼ßýÚ
#
:HÅýö¹¬öz®òÕogÚóÉ¥Wk&ÇGm}ΫSd
¸-
«j@¹MÂüXܱwrüªÖSÐn˱ÝaÊر÷è··¶»êcܵ6©Q úO±&eam±zá}³ë½-Û>Xrp+Dë½R÷@pEÍ?/ÞíÅ ÞçÃÓÛ~s-Ay#Å?nx9,§jTý$JÅXZð,Q=ÅIÅÈOQ¨ÄI}Ê&YLöÈÜIt®nK_4ÏBN¨rjoö%:ç°9sñ»vâ9″rz²(i?Âqü3ÓElP¸%%>0ÊcíÆìFôaR»ÝÿlÁ¥-à9ÁKZc¾ùÚCÜ1A-þC9@¯IIó®cñE®Å8,sÑ»rÏãáôÚNøJþRd(C´Ã5Ê´ ºÈpÐÉè lØ^xTTwG
×B>ï©Íilm·w;RA~¢IF
óqÔ(D®¬h« Âq¯îjaµÝõ¥*Ç
T £Su%®â°zTvXñÞãÀE¡ÀvX°i
oSÅ+KBÆo$?I³ ár0Z*ECb¦$r#Ïi ¼°½ ¨á4xÞ·lï@AMîÐ1cï¶y`CÜc
Øà,ÂrÕØpY¼FÂí=b4_O·ONGìjÈøìÖçE¤j/g¡nE¿.ßH¨Q¸¶ñS^eþ¹’f¦Jg,¡ÅöP î£
Gªý@mÉ«ù03*¨>àÌÆóÜ@ênrvÕ§Hסlé2¡è´£NÒV± ;¶oÑ5ÑË/_MR9l=»$XC+BNl?Îa¼ØN}()-Ì)+
´8/ü§OB3T¨¡T>âbCðç$V¢³[¢Ô)ç0
î/A*HÌ STjßç!EÛ 8U
Öì
¥í²ÙpÈNóyAÁá9ñÒ$aAò:uÿ÷4^>&V°GB@åcL @H5O=p{ì%¤´¥ÇàÜUØô¶/ÌÐ2ãOÏIîKe3¦.jѨÓôÚ>y ÑôãT°Å¸gåOoviÔù³_#lqø¹Øßûzs1ïÚ]#åúIJûeh¡Ûn* .m}7I_Cѹøí-¿F¯Ø« !S åe±x!ØSAó©ýZÖÉW»0ѪE ¤i¢äÚ*Îà(hX3Ð&ÃEéH^ æ1ÁZ=Z[én1Cj£(çw¦d6°9M,ç!Xä,úBøôã(îoÖf?Dd²
Äâ®ÏØp4Hæ2VÃPZ]ÿHà£UÀ `Ú*BÝK>£tó7Äbç⢽÷ø52yND{õXL(¨@£¹]Ux¥S·½®ë
D/YæS¶;GÕUÆÊwÈRêÏÈergzYó@Cî)ʳ#òU¢ßha ܪd¼U+;2ۻΠq¦1 çZÄÑ®¤×ç¤G>Uçô¿Â¬Ðã4í’×ï»zßë=gpÂv0,AkÀ ¹ý!IÆqÆÅeðÒö¾Tâe}’åXxɯ§ùMºFÙ)ÅîlrÁ
·ê*ÌCÇCDßåe?Þ’ ªâMTôWñK¼5mÂËÌ°Ö*Ï¡1[Æë’0¸IPÏ»ËÃE/Ûåå¸Û&.µÁ6ÓtãLñ´Ì©Æóoù§4]æÁQACÑü+(G5âJR9Õí30IIÿ¦
à´Í»7£ù^B¸@
ÞÞ6u-TætsNÔZS6pÎ-
à áâ!ØÕiôÊÔ«Òj¯>Ó.Öið/4HÑkr¼Q4·«êÛi {9ÌóÝmg+m¢ø?Ïy~·4PËóÂýrÚvÜZp¨½?Cd¨%½çñ5|ûéö’)¹,¸½þ%xF¯ëXî âÉË@D*(2X»RéÚ²§F§t8Ço0jÐv7ÄP³gZÄä}øRÒ2¤2TT Ê.6H^ºÓ&A¼CK/ùB°vêTF¶bÒa²&éÆ¡1ò¤Ð8Ï_ÕL§°
N`A0ææõ`^)È’7#eùݤ mÙ9/ÐÃL
,K¥«cQ!¥xÒ)ÁBb]5¾Ì=ÜÙA°9so°xsMBê¿í©ÅuÛ{(××âµ Vø(÷zX¦´½Ænaú´-¬ÆÒÿ²¸r«)QÒ+¨¤¬¸Ü®m’Ût-Îj(Âyq~å â~®oØ>X«^Úq $×QëO5öáéùÝ1aF¬w;íue#,V°@&/)R¹ÞF
IÙ }¢®HH%Q¬,·àå¬)PïÀ*ßÐÞÒ,/~á´T ;¥ü+è篡 J{Èa|©¼¯iþ SDº >(|p5ÀE,#sD]WW35æFG ¤@Ü£(bñ»mÔÊ
/ºÆùô®ûS«cÅgGduô=’½xàN Í5ùHJÑãµñãs’ñ8Ó4¨I+³3ÀÅ¥KÎôE.UömÀRª¹Q[ã»÷aç^7M/NdU¤8Q÷¾/çËkrkÙ¢0¨|Å¿Fô¹þÚ¢TnEt¼’EV@j7ùPNzÞÝTÉ¿¨c®®ïb¸IÃàÉÚ8®ÍkBîx20#¦ÖÔ3êx9″2íÁ¬,ÚC=Ae+Òue°kî¼dKôh»Êw«.3!lÔÒÊzö,×Ì>@3 ·M:FEA]Á’ WáÁs`8 ð²8Ãçbh)Þ/³õsåïö@F~ c|yR3ù¸r9yÎlß[ã¡·¨,v¨@ê
²l@g £Ô
·ôÇÓ|§tðþz§ZbMOÒf»F¿´·Æ1MÃ×ÆáñS/Öh+1
]u»¼Xª ùåu4 oW±H5vûêøNOÀÑä+»Î][2æ
ø
UùÇ|vìW.¥O~dIq;S!U94?=éhzäîÃgãN
ʵÂÜìíRU¶
_Ô&²ô¾jH¢ÐzT_Ô
M:õªîYḨÑ9¨íÇï ¬fEuº¦vP]C,c45&høc¦ÑÐìḨIAR¾,¦D
½s (òÕ©¼ ~O &¡[¶·ù&ï±ä½Sdp8íQÓ&VÍ|±{µÜï&EÌÇ_7¯H@UÑ(ª[YÁ|.úIAPpØD.]?,ÙŤäRðØ¡þ×hhàêÆÈÝkúÑíöq¸ÙzÔê·wÍ*úGq{õØ÷öñ6fиõ
vCEÔ®i§>òä ÐFRg)´ÙIGY&ÖÕ5ú²óÉ9öãDõö2çÉvuJê¬=È JkB
æçÊÒKxÃ7Ì7 pº(O¶.µc³cy§eéirA,ÅSêÛ_ð’6/=ïy»’CzÕËô¶Æg9
Éçþã Ñ[âÎ|!ÿæ2d
endstream
endobj
5 0 obj
>
endobj
6 0 obj
>
endobj
7 0 obj
>
endobj
8 0 obj
>
endobj
9 0 obj
>
endobj
10 0 obj
[ 11 0 R]
endobj
11 0 obj
>
endobj
12 0 obj
>
endobj
13 0 obj
>
endobj
14 0 obj
>
endobj
15 0 obj
>
endobj
16 0 obj
>
endobj
17 0 obj
[ 18 0 R]
endobj
18 0 obj
>
endobj
19 0 obj
>
endobj
20 0 obj
>
endobj
21 0 obj
>
endobj
22 0 obj
>
endobj
23 0 obj
>/ExtGState>/ProcSet[/PDF/Text/ImageB/ImageC/ImageI] >>/Annots[ 25 0 R 26 0 R 30 0 R 33 0 R 35 0 R 37 0 R 38 0 R 43 0 R 48 0 R 49 0 R 52 0 R 61 0 R 62 0 R 69 0 R 72 0 R 76 0 R 77 0 R 81 0 R 84 0 R 85 0 R 87 0 R 89 0 R 91 0 R 93 0 R 94 0 R 97 0 R 99 0 R 100 0 R 105 0 R] /MediaBox[ 0 0 595.32 841.92] /Contents 24 0 R/Group>/Tabs/S/StructParents 1>>
endobj
24 0 obj
>
stream
xÕ]K·¾Ð£`{ï& ,0;»2Ä)ÈÁðAqdÇK³9äßÅGÏôLU÷î431`H;Uɪ¯Åâíö·§üøÃÓæíÛÛíÓÓÇþùéïnï¿ÿýõÓí·úùóǧ¿|¾}ÿ¿?ÁGï¾|yúôÛÝÝæþa·ù×ëW}×ÃÃàĦßo:%7ß>½~õ·ßm>¿~uÿáõ«Ûwb#D×ëÍ_¿o÷±1¶³zcDçtø_Â×¾~ï6?ý;üËâOCþéëׯ¾{#¿ú~óá¯_=ðϯ_UÀÊN âÀy¼ÍãÕ-£nQ°Íã7»Íæö[Íov¿ØôçMÞKáìä±o{©^^Z~ÝÞÝðÙÝþ-|vw#áçwá÷.ü/ïlüñnÍ,DF¡d?ÈE¬ÄyX)Dë:>rÆt~¨¹²Ðïýøy[’·[ùÎc|¿jÆ$²¶ëz¸¹ ÿ¸éÃÇ?ÄÁ}ø_iµi½J
#é´ÅÕ?{ÖhÝ
:)çÐÖqgÝÁf
êƶ½TÛ´TømØRÚ¥/È´ë´ZËé¶òaïçár²T½m%|°¸q±(X*oº
ÿVÍ#&ê}ç]±°®ë!©¥èY)ru ôÁ°ì?t8%Èý÷F-,kSü×.ÊjkÈÖwRuF ÔÍ[Ì F¬¢z£MÖÑÄ?©o¥ë£:7àÒ
Источник
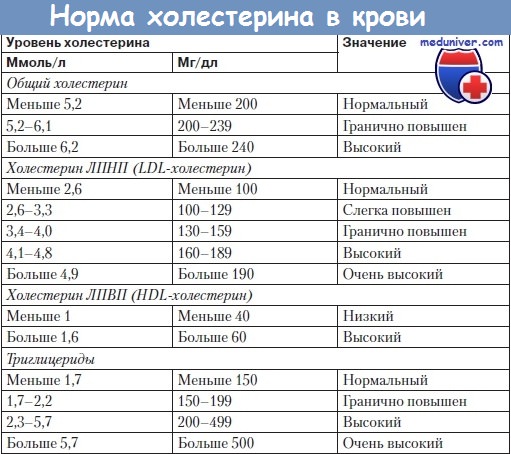
екомендации организаций по уровню холестерина в крови
Рекомендации организаций по уровню холестерина в кровиНациональный институт сердца, легких и крови опубликовал рекомендации по холестериновому скринингу в клинических условиях в докладе экспертной комиссии по выявлению, оценке и лечению высокого уровня холестерина в крови у взрослых. Эти рекомендации были подтверждены Национальным комитетом по координации борьбы с холестерином. Доклад рекомендует рутинно измерять холестерин в сыворотке крови после еды у взрослых в возрасте 20 лет и старше по меньшей мере раз в пять лет и вести подробную запись результатов тестирования. Протокол устанавливает нижний порог, по достижении которого надо начинать лечить пациента, для лиц с ПКА или для лиц с тенденцией к ПКА, также рекомендует усреднять значения двух или трех отдельных измерений общего холестерина и холестерина с липопротеином низкой плотности, по результатам которых можно делать заключение о приеме лекарственных средств. Воркшоп, спонсором которого выступил Национальный институт сердца, легких и крови, разработал специальные рекомендации по улучшению скрининга населения для выявления случаев высокого уровня холестерина в крови. Американская академия педиатрии рекомендует делать регулярные выборочные проверки на уровень холестерина только для тех детей старше 2 лет, у которых имеется семейный анамнез гиперлипедемии или ранних инфрактов миокарда. Недавно были опубликованы рекомендации выполнять холестериновый скрининг у всех детей. Национальным комитетом по координации борьбы с холестерином готовятся в настоящее время рекомендации по выполнению скрининга вне медицинских учреждений. Тестирование уровня холестерина в сыворотке крови взрослых потенциально способно значительно снизить объем поражений коронарных артерий (ПКА) в Соединенных Штатах. Однако для любой программы, которая охватывает более 150 миллионов человек72 и предусматривает скрининг и наблюдение за ними, необходимо тщательно взвесить расходы, которых будет стоить такая программа, и возможные нежелательные последствия для отдельных лиц. Особенно использование неточных лабораторных и настольных приборов в скрининге может дать большое число ложно-отрицательных и ложно-положительных результатов. Первые могут повлечь за собой задержку в принятии необходимых мер, вторые связаны с неудобствами для пациента, лишними расходами и нежелательными психологическими и медицинскими последствиями для лиц, которые ни в каких мерах не нуждаются. Поэтому врачу крайне необходимо тщательно отбирать точные и надежные методы получения проб крови в клинических условиях, использовать оборудование, которое соответствует принятым стандартам качества, и разработать правильную стратегию лечения, если повторные тесты подтвердили результат. Осторожность особенно показана при использовании лекарственных средств для снижения уровня холестерина. Эффективность использования таких препаратов для предотвращения ПКА была особенно очевидно продемонстрирована на мужчинах среднего возраста с уровнем холестерина выше 255—265 мг/дл (6,60—6,85 ммоль/л). Не было исследовано влияние препаратов, снижающих уровень липидов, на последующие случаи ПКА у асимптоматичных молодых мужчин, женщин, пожилых людей или лиц, у которых отмечено лишь небольшое, либо среднее увеличение уровня холестерина в крови. Поэтому представляется целесообразным ограничить использование препаратов, снижающих липиды с их неприятными побочными эффектами, с неудобствами ежедневного длительного введения, с потенциальным риском для здоровья, если их безопасность еще должна быть проверена в дальнейших исследованиях, для лиц с небольшим или умеренным риском. Кроме того, при прописывании препаратов, снижающих уровень липидов, нельзя упускать из вида также экономические соображения — цена и количество лекарства, которое нужно принять в рамках долгосрочного лечения. В некоторых исследованиях, в которых рассматривались эти аспекты, ставится под сомнение экономическая целесообразность рутинного использования препаратов, снижающих уровень холестерина, как средства борьбы с ПКА.
Было показано, что низкий уровень холестерина с липидами высокой плотности (ЛВП) представляет собой независимую характеристику, позволяющую прогнозировать ПКА. Лица, у которых уровень холестерина с липидами высокой плотности составляет 20%, в 2—4 раза более подвержены риску ПКА, чем лица, у которых этот уровень составляет 80%. Поэтому исследования по фракционированию липидов, позволяющие подсчитать уровни липидов высокой и низкой плотности, дают более важную информацию по возможному риску ПКА и по эффективности проводимой терапии, чем измерение общего холестерина. Недавно опубликованы рекомендации по рутинному выполнению липопротеинового анализа для всех лиц с предельно допустимым или высоким уровнем холестерина, основанные именно на соображении, что общее определение холестерина в крови может упустить лиц, у которых, несмотря на нормальный общий уровень холестерина, содержание холестерина с липидами высокой плотности ниже нормы. К тому же рутинное выполнение фракционирования липидов для выявления повышеннного содержания холестерина необходимо рассмотреть с экономической точки зрения. Если, например, определять липидные уровни для всех взрослых с высоким уровнем холестерина в крови (240 мг/дл или 6.20 ммоль/л или выше), то это потребует проведения теста, стоящего от 20 до 40 долларов на примерно четверти из 150 миллионов взрослых лиц, населяющих Соединенные Штаты. Хотя такая информация, по-видимому, будет весьма полезна для врачей, необходимо провести дальнейшие исследования, чтобы определить, как часто липиды высокой плотности определяют значение холестеринового уровня, какова действенность мер, позволяющих поднять уровень липопротеинов и действительно ли дополнительная информация, которую дает рутинный липопротеиновый анализ, позволяет улучшить конечный клинический результат. Пока такие исследования не проведены, исследования с фракционированием липидов лучше оставить для небольших групп, для которых особенно важно получить такую информацию, например, если предполагается прописать им лекарства или для слежения за эффективностью приема препаратов, снижающих холестерин. Клиническое вмешательство при выявлении высокого уровня холестерина.Всех пациентов необходимо периодически консультировать на предмет правильного питания (снижения потребления жиров, в особенности, насыщенных и холестерина). Для мужчин среднего возраста очень важно периодически замерять общий уровень холестерина в сыворотке после еды, но это может быть целесообразно также и в отношении женщин, молодых и пожилых людей. Научные исследования не дают материала для определения оптимальной частоты замеров холестерина, так что этот интервал остается на усмотрение врача, эксперты рекомендуют проводить анализы каждые пять лет (либо чаще для лиц, у которых раньше отмечалось увеличение холестерина). Холестериновые тесты следует проводить на пробах венозной крови в тех лабораториях, которые доказали точность и надежность своих анализов. При наличии результата, отличающегося от нормы, следует провести второе измерение общего холестерина после еды, и при дальнейшем принятии решений пользоваться средним значением по двум результатам. Всех взрослых с высоким уровнем холестерина (выше 240 мг/дл, т. е. 6,20 ммоль/л) и лицам с предельно допустимыми значениями (200—239 мг/дл, т.е. 5,15—6,15 ммоль/л), у которых уже имело место поражение коронарных сосудов или для которых отмечено два или более факторов сердечного риска, следует проинформировать относительно значения полученных результатов, подробно проконсультировать и наблюдать за ними. Следует не упускать из вида такие важнейшие факторы риска, как пол (мужчины), раннее появление ПКА у ближайших родственников, курение, гипертония, уровень холестерина с липидами высокого давления ниже 35 мг/дл (0,90 ммоль/л) (если таковая информация имеется), сахарный диабет, предшествовавшие сердечные приступы, поражения периферических сосудов или большая тучность. Имеется подробное описание рекомендуемой диетической двухступенчатой программы для снижения холестерина в сыворотке. На первом этапе основной целью является снижение общего потребления жира до уровня, составляющего не более 30% от общего числа калорий (причем насыщенные жиры должны составлять менее 10% от общего числа калорий) и снижение потребления холестерина ниже 300 мг в день. Второй этап, к которому приступают, если в течение трех месяцев поставленная терапевтическая цель не достигнута, отличается от первого еще большим сокращением потребления насыщенных жиров (7% от общего числа калорий) и холестерина (200 мг в день). Лекарственные препараты для снижения уровня холестерина следует рекомендовать прежде всего мужчинам средних лет со значительным повышением уровня холестерина в крови, которым не помогла шестимесячная диета. В качестве порогового значения, после которого следует начать применять препараты, составляет 240 мг/дл (6,20 ммоль/л) или выше для лиц с ПКА, либо с двумя или более факторами риска и для лиц, у которых даже при отсутствии факторов риска уровень холестерина составляет 265 мг/дл (6,85 ммоль/л) и выше. Больного следует проинформировать относительно потенциальных выгод и риска длительной терапии до начала лечения препаратами. Клинически целесообразно выполнять исследования липидного фракционирования для людей, которые начинают лекарственную терапию, и для тех, которые уже начали лечиться и нужно наблюдать за результатами лечения. Видео урок лекарств для снижения холестерина кровиПри проблемах с просмотром скачайте видео со страницы Здесь — Также рекомендуем «Гипертония. Актуальность изучения гипертонии среди населения.» Для вашего ознакомления рекомендуем следующие тематичные материалы на нашем сайте:
|
Источник
ESC 2019: новые европейские гайдлайны по дислипидемии используют агрессивный подход
«Ключевая стратегия этих гайдлайнов – чем ниже, тем лучше, вплоть до очень низких значений ЛПНП, – так определил изменения сопредседатель рабочей группы, профессор Колин Байгент из Оксфордского университета. – Пациентам с высоким риском рекомендуется максимально снизить ЛПНП».
«Мы также рекомендуем лечить статинами агрессивно, в высоких дозах с возможностью добавления эзетимиба и ингибиторов PCSK9 для достижения целей. Это еще одно важное изменение по сравнению с прошлым документом», – добавил сопредседатель рабочей группы, профессор Франсуа Мач из Университетской клиники Женевы.
1. Методы визуализации ССС для оценки риска атеросклеротических ССЗ |
a. Артериальные (сонные и/или бедренные) бляшки на УЗИ следует рассматривать как модификатор риска у пациентов с низким или умеренным риском; |
b. Определение коронарного кальция при выполнении КТ следует рассматривать как модификатор риска у бессимптомных пациентов с низким или средним риском. |
2. Липидный анализ для оценки риска ССЗ |
a. Измерение Лп (a) необходимо проводить минимум один раз в течение жизни каждого взрослого человека, чтобы выявить лиц с очень высоким наследственными уровнями Лп (a) более 180 мг/дл (более 430 нмоль/л); риск атеросклеротических ССЗ в течение жизни у них эквивалентен риску при гетерозиготной семейной гиперхолестеринемии. |
3. Медикаментозная терапия гипертриглицеридемии |
a. Пациентам высокого риска (или выше) с уровнем триглицеридов 1,5 – 5,6 ммоль/л (135 – 499 мг/дл), несмотря на лечение статинами, следует рассматривать прием Омега-3 ПНЖК (икосапент этил дважды по 2 г/день) в сочетании со статинами. |
4. Лечение пациентов с гетерозиготной СГХ |
a. Пациенты с СГХ с очень высоким риском (для первичной профилактики): снижение ХС ЛПНП не менее чем на 50% от исходного уровня, целевое значение ХС ЛПНП менее 1,4 ммоль/л (менее 55 мг/дл). |
5. Лечение дислипидемии у пожилых пациентов |
a. До 75 лет: лечение статинами для первичной профилактики рекомендуется в зависимости от уровня риска; |
b. Старше 75 лет: можно рассмотреть возможность назначения статинов для первичной профилактики при высоком и очень высоком риске. |
6. Лечение дислипидемии при СД |
a. СД2, очень высокий риск: снижение ХС ЛПНП не менее чем на 50% от исходного уровня, целевое значение ХС ЛПНП менее 1,4 ммоль/л (менее 55 мг/дл); |
b. СД2, высокий риск: снижение ХС ЛПНП не менее чем на 50% от исходного уровня, целевое значение ХС ЛПНП менее 1,8 ммоль/л (менее 70 мг/дл); |
c. СД1, очень высокий риск, высокий риск: рекомендуются статины: |
d. Следует рассмотреть вопрос интенсификации терапии статинами перед назначением комбинированной терапии; |
e. Если не достигнуты целевые значения, следует рассмотреть вопрос назначения статина в комбинации с эзетимибом; |
f. Терапия статинами не рекомендуется пациентам в пременопаузе с СД, которые не используют адекватную контрацепцию. |
7. Гиполипидемическая терапия у пациентов с ОКС |
a. Пациенты с ОКС, у которых ХС ЛПНП не достигают целевых значений (несмотря на прием максимально переносимых доз статина и эзетимиба), следует рассмотреть раннее назначение ингибитора PCSK9 (если возможно, во время госпитализации). |
Примечания: Лп – липопротеин; ОКС – острый коронарный синдром; СГХ – семейная гиперхолестеринемия; СД – сахарный диабет; ССЗ – сердечно-сосудистые заболевания; ССС – сердечно-сосудистая система.
Источник
Дислипидемия. Сравниваем рекомендации ESC 2019 и ACC/AHA 2018
Рекомендации Европейского общества кардиологов (European Society of Cardiology, ESC) по лечению дислипидемий 2019 года (Рекомендации ESC) были в центре внимания недавнего конгресса ESC, состоявшегося в Париже, Франция. Основной вопрос для клиницистов всего мира: «Как эти рекомендации соотносятся с Рекомендациями ACC/AHA по снижению уровня холестерина в крови (ACC/ AHA) от 2018 года?»
Опубликованные через девять месяцев после Рекомендаций ACC/ AHA 2018 года, Рекомендации ESC 2019 года и Рекомендации ACC/AHA советуют максимально использовать терапию статинами и сопоставлять интенсивность лечения с уровнем риска.
более низкий уровень ХС-ЛПНП лучше при назначении доказательной фармакотерапии и улучшении образа жизни.
Рекомендации аналогичны, подчеркивая целесообразность снижения уровня ХС-ЛПНП на 50% и более, а также определяя конкретные значения ХС-ЛПНП для дальнейших клинических действий. Если ХС-ЛПНП остается на субоптимальном уровне, несмотря на максимальную переносимую дозу статина и образ жизни, тогда оба руководства разделяют концепцию, согласно которой можно рассматривать терапию другим гиполипидемическим препаратом, кроме статина, у взрослых с «очень высоким риском».
Центральное место в каждом наборе рекомендаций в отношении популяции для первичной профилактики занимает оценка сердечно-сосудистого риска с помощью общепринятых систем оценки риска, либо Европейской оценки SCORE (Систематическая оценка риска возникновения коронарных событий, Systematic COronary Risk Evaluation), либо Оценки риска ACC/ AHA для атеросклеротических сердечно-сосудистых заболеваний (Arteriosclerotic Cardiovascular Disease, ASCVD), и обсуждение комплексной оценки риска с врачом с совместным принятием решений. В каждом руководстве содержатся специальные рекомендации для лиц с повышенным риском, основанные на факторах риска, модификаторах риска или факторах, повышающих риск. Оба руководства также учитывают краткосрочный, среднесрочный и пожизненный риск.
Различия в основах
Определение популяции пациентов с «очень высоким риском»
Центральное место в различиях между этими двумя рекомендациями занимает определение популяций, которые считаются имеющими «очень высокий риск», и их лечение, с новым абсолютным целевым значением ХС-ЛПНП <55 мг/дл (1.42 ммоль/л), рекомендованным в Руководстве ESC.
В Руководстве ACC/ AHA лица с «очень высоким риском» для развития атеросклеротического сердечно-сосудистого события (АССС) включают только истинных пациентов из популяции «вторичной профилактики». Эта категория очень высокого риска в рекомендациях США включает пациентов с двумя серьезными событиями АССС (определяемыми на основании недавно перенесенного острого коронарного синдрома (ОКС), инфаркта миокарда в анамнезе (ИМ), острого нарушения мозгового кровообращения (ОНМК) или симптоматического заболеванию периферических артерий (ЗПА), или, по крайней мере, одного серьезного события АССС плюс двух или более состояний высокого риска).
Напротив, Рекомендации ESC расширили популяцию «очень высокого риска» и включили в нее всех людей с документально подтвержденным АССС, либо клинически, либо на основании визуализации. В эту группу войдут все пациенты, которые определены в Рекомендациях ACC/AHA, плюс дополнительно пациенты с сахарным диабетом (СД) и поражением органов-мишеней, тяжелой хронической болезнью почек (ХБП) (рСКФ <30 мл/мин/1,73 м2) даже в отсутствие АССС, семейная гиперхолестеринемией (СГХ) с АССС или с другим важным фактором риска, или с рассчитанным показателем SCORE 10% (примерно эквивалентен 30% риску события АССС за 10 лет в уравнении объединенной когорты).
Это удивительно, поскольку создание единой категории для всех этих пациентов представляется чрезмерным упрощением. Неясно, например, какие доказательства подтверждают использование интенсивного снижения уровня липидов у пациентов с рСКФ <30 мл/мин/1,73 м2. В более широком смысле, влияние популяции и финансовые последствия таких широких критериев включения не определены.
Модификаторы риска
Новым в Рекомендациях ACC/ AHA 2018 года стало рассмотрение многочисленных состояний высокого риска (известных как факторы, повышающие риск), определяемых как
- возраст > 65 лет
- семейный анамнез преждевременного АССС (мужчины <55 лет; женщины <65 лет)
- воспалительные заболевания, такие как ревматоидный артрит (РА), псориаз). (вирус иммунодефицита человека (ВИЧ)
- связанные с беременностью состояния (преждевременная менопауза, преэклампсия)
- этнические группы высокого риска (выходцы из Южной Азии)
- профили биомаркеров, связанные с очень высоким риском (стойкое повышение уровня ЛПНП-Х, первичная гипертриглицеридемия, высокочувствительный СРБ ≥2,0 мг/л, повышение уровня липопротеина(а) или повышение уровня апоВ ≥130 мг/дл).
Рекомендации ESC также включают другие факторы, которые могут значительно изменить оценку риска, включая социальную депривацию, ожирение и центральное ожирение, малоподвижный образ жизни, психосоциальный стресс, семейный анамнез, хронические иммуноопосредованные воспалительные заболевания, серьезные психические расстройства, лечение ВИЧ, фибрилляцию предсердий, гипертрофию левого желудочка, ХБП, обструктивное апноэ во сне и неалкогольный жировой гепатоз.
Мы согласны с тем, что эти факторы важно включить для более полного определения риска. Однако то, как эти факторы следует в идеале использовать в комбинации и взвешивать относительно друг друга, требует дальнейшего уточнения. Кроме того, в Рекомендациях ESC не упоминаются специфические для пола репродуктивные факторы в Рекомендациях ACC / AHA (такие как гипертензия беременных, преэклампсия, преждевременные роды, возраст на момент наступления менопаузы и т. д.), которые, как было убедительно показано, модифицируют риск АССС.
Тактика ведения пациентов с очень высоким риском
Руководство ACC/ AHA рекомендует добавить пациентам с клиническим АССС, которые имеют очень высокий риск с ХС-ЛПНП > 70 мг/дл (1,8 ммоль/л), эзетимиб после терапии статинами в максимальной дозе. Первоначальная цель терапии статинами — снижение уровня ХС-ЛПНП ≥50% от исходного значения. Руководство ESC рекомендует достичь уровня ХС ЛПНП <55 мг/дл (1,4 ммоль/л) и снизить уровень ХС ЛПНП ≥50% у пациентов с очень высоким риском.
Для пациентов с сахарным диабетом 2 типа (СД2) и очень высоким риском в Руководстве ESC рекомендуется снижение уровня ХС-ЛПНП по меньшей мере на ≥50% от исходного значения и целевой уровень ХС-ЛПНП <1,4 ммоль/л (<55 мг/дл). В отличие от этого, Руководство ACC/ AHA рекомендует для пациентов с сахарным диабетом лечение статинами умеренной интенсивности, если у них нет многочисленных специфических для сахарного диабета факторов, повышающих риск, и в этом случае врачи могут рассмотреть возможность применения статинов высокой интенсивности с целью снижения уровня ХС-ЛПНП не менее 50% от исходного значения.
«Пороговые значения» ACC/AHA
В Руководстве ACC / AHA у пациентов с очень высоким риском используется пороговое значение 70 мг/дл (1,8 ммоль/л) перед рассмотрением целесообразности добавления другого гиполипидемического препарата, кроме статина. Концепция порогового значения учитывает важность совместного принятия решения пациентом и его/ ее врачом о добавлении дополнительной терапии. Пороговые значения определяются непосредственно в клинических исследованиях, в частности в исследованиях ODYSSEY OUTCOMES (оценка сердечно-сосудистых исходов после острого коронарного синдрома во время лечения алирокумабом) и FOURIER (дополнительное исследование сердечно-сосудистых исходов при ингибировании PCSK9 у пациентов с повышенным риском), в которые были включены пациенты. с исходным уровнем ХС-ЛПНП ≥70 мг/дл или ХС не-ЛПВП ≥100 мг/дл (2,6 ммоль/л).
Руководство ACC / AHA рекомендует сначала рассмотреть целесообразность назначения эзетимиба, так как он является непатентованным лекарственным средством, и его можно принимать перорально. Кроме того, для моноклональных антител против PCSK9 нет долгосрочных данных о безопасности, их стоимость часто довольно высока, а страховое возмещение различно. В Руководстве ACC/AHA также предпринята попытка определить терапию у пациентов, которые с наибольшей вероятностью получат от нее эффект, на основании данных, свидетельствующих о том, что пациенты с более высокой оценкой риска по шкале TIMI или другими показателями риска, получают наибольшую пользу.
Европейские «целевые значения» или «цели»
Руководство ESC предлагает более агрессивный подход в отношении ингибиторов PSCK9 у пациентов с документально подтвержденным АССС, даже без недавнего события АССС. Всем пациентам рекомендуется достичь ≥50% снижения исходных значений и абсолютного значения <55 мг/дл (1,4 ммоль/л). Это ниже, чем пороговое значение 70 мг/дл, определенное в Руководстве ACC/AHA, реальность такова, что типичный пациент с очень высоким риском, который начал получать ингибитор PCSK9 в соответствии с Руководством ACC/ AHA, достигнет уровня ХС-ЛПНП, которое будет значительно ниже целевого значения <55 мг/дл в рекомендациях ESC. Типичный пациент, получавший PCSK9 в исследовании FOURIER, начинал с уровня ХС-ЛПНП ~ 90 мг/дл (2,3 ммоль/л) и достигал его снижения до 30 мг/дл (0,8 ммоль/л).
Функциональное различие, введенное целевым значением из Рекомендаций ESC, заключается в значительной интенсификации терапии у пациентов с уровнем ХС-ЛПНП от 55 до 70 мг/дл. Неясно, насколько это повлияет на большую часть пациентов, но это, вероятно, заметно увеличит число пациентов, которым целесообразно назначить ингибиторы PCSK9, и которые в ином случае уже были близки к своему целевому значению на фоне терапии статином в максимальной дозе плюс эзетимибом. Неизвестно, могут ли пациенты с клинически стабильным АССС без каких-либо других серьезных событий АССС или факторов высокого риска получить клинически значимый эффект от такого подхода.
Данные, цитируемые ESC
Авторы Рекомендаций ESC 2019 года приводят данные из исследований CTT, [3] IMPROVE-IT (Улучшение сокращения исходов: международное исследование эффективности препарата Виторин, IMProved Reduction of Outcomes: Vytorin Efficacy International Trial), [4] FOURIER, [5] и ODYSSEY-OUTCOMES [7] для обоснования целевого значения ХС-ЛПНП <55 мг/дл и дополнительно приводя результаты исследований FOURIER и ODYSSEY, чтобы обосновать рекомендацию уровня IIb для целевого значения <40 мг/дл (<1,0 ммоль/л) у пациентов со вторым сосудистым событием в течение 2 лет на фоне терапии статином в максимальной переносимой дозе. На Рисунке 1 из презентации на Конгрессе Европейского общества кардиологов показана взаимосвязь между целевыми значениями ХС-ЛПНП и категориями риска.
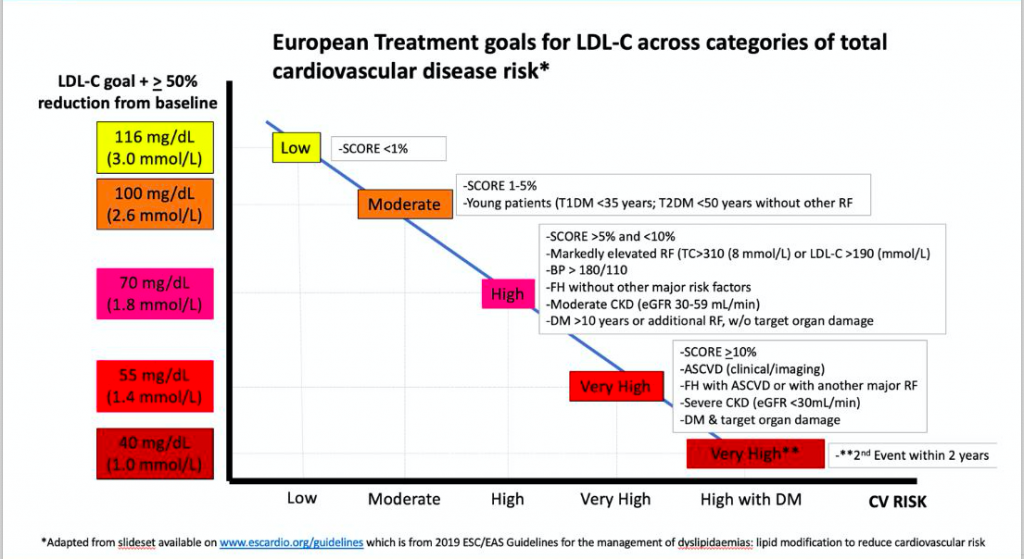
Этот подход, безусловно, является экстраполяцией прямых данных из исследований. В исследование FOURIER были включены пациенты с клиническим АССС, определенным как наличие в анамнезе ИМ, ОНМК, ЗПА, а в исследования ODYSSEY и IMPROVE-IT были включены пациенты с недавно перенесенным ОКС. Не были включены пациенты только с признаками бессимптомного АССС по результатам визуализации без предшествующего события АССС. Что касается оценки ХС-ЛПНП, а не перехода на современную оценку ХС-ЛПНП, Рекомендации ESC по-прежнему опираются на уравнение Фридвальда (Friedewald). Поскольку оно приводит к занижению ХС-ЛПНП при более низких уровнях у пациентов с повышенными уровнями триглицеридов, часто можно достичь целевых значений <55 и <40 мг/дл, когда в действительности уровень ХС-ЛПНП выше. Кроме того, европейские рекомендации не комментируют общую экономическую эффективность, в то время как в Рекомендациях ACC/ AHA этот вопрос подробно рассмотрен.
Заключение
Исследования IMPROVE-IT, FOURIER и ODYSSEY составляют основу последних данных для усиления терапии по снижению ХС-ЛПНП в дополнение к статинам. Они включали пациентов с клиническим АССС и предшествующими событиями, а не пациентов с бессимптомным умеренным атеросклерозом, обнаруженным при ангиографии. Таким образом, выводы из этих исследований не обязательно могут быть экстраполированы на популяции пациентов со случайно обнаруженными АССС при визуализации. Рекомендации ACC/ AHA строго придерживаются данных из исследований, тогда как Рекомендации ESC выходят далеко за эти рамки.
Стремление к снижению уровня ХС-ЛПНП на ≥50% было сходным в обеих рекомендациях, хотя в Руководстве ACC/ AHA приводится концепция использования порогового значения ХС-ЛПНП ≥70 мг/дл для информированной поддержки добавления других препаратов, кроме статинов, на основании критериев включения в исследование. В отличие от этого, в Руководстве ESC вводится целевое значение ХС-ЛПНП <55 мг/дл. Один из основных вопросов заключается в том, есть ли достаточное дополнительное клиническое преимущество для дальнейшего снижения уровня ХС-ЛПНП с 60 мг/дл до <55 мг/дл, особенно в такой широкой группе, которая определена в новых Рекомендациях ESC. Остается неизвестным, позволит ли лечение пациентов из группы первичной профилактики, обозначенной в Рекомендациях ESC как популяция очень высокого риска (сахарный диабет с поражением органов-мишеней, тяжелая ХБП, показатель SCORE ≥10%), получить достаточную дополнительную пользу от такого агрессивного снижения уровня ХС-ЛПНП, включая добавление эзетимиба и, возможно, ингибиторов PCSK9.
Рекомендации ACC/ AHA ориентированы на строго определенных пациентов «с очень высоким риском» для подбора терапии другими препаратами, кроме статинов, у пациентов с максимальной вероятностью получения пользы, в то время как подход в Рекомендациях ESC включает пациентов со стабильной умеренной ишемической болезнью сердца или пациентов из группы первичной профилактики с умеренным атеросклерозом при визуализации (компьютерная томография (КТ), ангиография или ультразвук). Мы сомневаемся в том, что европейские клиницисты без ограничений назначают терапию эзетимибом и ингибитором PCSK9 в той мере, в какой это предусмотрено в новых рекомендациях, или что это будет экономически целесообразно. Экономическая эффективность терапии другими препаратами, кроме статинов, в большинстве из этих рекомендаций ESC для первичной профилактики в «категориях высокого риска» остается непроверенной и неизвестной.
Таким образом, есть как основные концептуальные сходства между рекомендациями ACC/ AHA и ESC, так и существенные различия в том, как эти концепции применяются на практике. Мы считаем, что оба руководства являются важными и ценными ресурсами для врачей и пациентов. Мы провели целенаправленное сравнение двух руководств для начала беседы, которая, как мы надеемся, поможет лучше понять рекомендации и внедрить профилактические методы лечения в практику. Крайне важно, чтобы различия в рекомендациях не приводили к клинической инертности, но вызывали любопытство, чтобы лучше понять лежащие в их основе данные. Различия в рекомендациях необходимо будет устранить с помощью постоянных обсуждений и сбора фактических данных. Между тем, внедрение любой из этих рекомендаций позволит предотвратить множество сердечно-сосудистых событий.
Источник