Гемоглобин участвует в свертывании крови
Содержание статьи
лабораторные показатели и интерпретация результатов
Добрый день! Сегодня мы поговорим о функционировании системы гемостаза и лабораторных показателях, отражающих её работу.
Система гемостаза в организме осуществляет 2 основные функции: поддержание крови в жидком виде внутри сосудов и быстрое реагирование на повреждение сосудов путём образования тромбов для остановки кровотечения. В свертывании крови участвуют сосудистая стенка, клетки крови и белки плазмы крови.
Система гемостаза функционирует благодаря взаимодействию трёх систем:
* системы свертывания или коагуляции
* противосвертывающей системы или антикоагулянтной
* системы фибринолиза – растворения тромба.
Работу системы гемостаза оценивают по гемостазиограмме или коагулограмме.
Первично в коагулограмме оценивается содержание клеточных элементов крови – тромбоцитов, эритроцитов и лейкоцитов, так как они обеспечивают формирование первичной пробки в зоне повреждения. Активация клеточных элементов является важным фактором запуска плазменного звена гемостаза.
Для понимания процессов, о которых пойдёт речь, необходимо познакомиться со следующими понятиями.
Фибринолиз – часть свёртывающей системы крови, которая обеспечивает процесс разрушения (лизиса) уже сформированных кровяных сгустков.
Гиперкоагуляция – формирование внутри кровеносных сосудов тромбов, препятствующих свободному току крови.
Гипокоагуляция – это снижение способности крови сворачиваться с появлением склонности к повторным кровотечениям.
Антикоагулянты – вещества и лекарства, угнетающие активность свёртывающей системы крови и препятствующие образования тромбов.
Полимеризация – процесс образования высокомолекулярного вещества (полимера) путём многократного присоединения молекул мономера к активным центрам в растущей молекуле полимера.
Какие тесты оцениваются в гемостазиограмме?
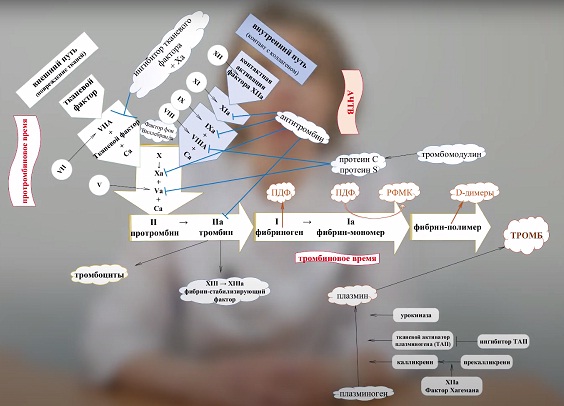
АЧТВ
Активированное частичное тромбопластиновое время или АЧТВ – это лабораторный тест, показывающий способность крови свёртываться, то есть образовывать кровяной сгусток. Процесс происходит по внутреннему механизму свертывания. Тест помогает оценить присутствие в крови основных факторов свертывания.
Укорочение АЧТВ указывает на риск гиперкоагуляции. В норме это явление наблюдается во время беременности и при приёме гормональных контрацептивов.
При патологии укорочение АЧТВ возможно при тромбозах, тромбоэмболиях, при наличии воспалительных очагов в организме.
Удлинение АЧТВ указывает на риск кровотечения и наблюдается при гемофилиях, дефиците факторов свертывания, введении гепарина и лечении антикоагулянтами, при кровопотерях и переливании крови, при наличии антифосфолипидных антител.
АЧТВ имеет свойство удлиняться при избытке гепарина, что даёт возможность наблюдать за терапией препаратами гепаринового ряда. При этом адекватное удлинение АЧТВ составляет до 2,5 раз.
Протромбиновое время
Протромбиновое время характеризует внешний путь свертывания крови. Во внешнем пути принимают участие витамин К-зависимые факторы свертывания.
Поскольку белки – факторы свёртывающей системы – образуются в печени, а уровень витамина К снижается при некоторых заболеваниях кишечника, то нарушение функции печени может влиять на показатели свёртывающей системы крови.
Существует 2 стандартных способа представления результатов этого теста:
МНО международное нормализованное отношение и протромбин по Квику, которое отражает содержание факторов свертывания в процентах.
Удлинение протромбинового времени (протромбиновое время и МНО повышаются, протромбин по Квику снижается) может указывать на дефицит некоторых факторов свёртывания крови, лечение антикоагулянтами, изменение структуры фибриногена.
Укорочение протромбинового времени (протромбиновое время и МНО снижаются, протромбин по Квику повышается) указывает на гиперкоагуляцию. Такие изменения могут быть при беременности, после родов, при приёме некоторых противозачаточных средств.
В итоге активации внутреннего и внешнего факторов свёртывания крови приводит к образованию из неактивного протромбина активного тромбина.
Тромбиновое время
Тромбин – это фермент, который запускает полимеризацию фибрина. В ходе процесса полимеризации из маленьких молекул фибриногена образуются длинные цепи, составляющие основу кровяного сгустка тромба. Таким образом, тромб это – клубок связанных между собой нитей фибрина и клеток крови тромбоцитов и эритроцитов.
Следующие факторы коагулограммы характеризуют скорость и качество образования фибриновой пробки.
Тромбиновое время – время, в течение которого из фибриногена образуется фибрин. Этот показатель оценивается скоростью свертывания крови при добавлении тромбина. Скорость образования фибрина зависит от количества и качества фибриногена и присутствия в крови антикоагулянтов.
Тромбиновое время увеличивается при снижении концентрации фибриногена и изменениях его молекулы, при передозировке антиагрегантами и антикоагулянтами, при наличии антител к тромбину.
Фибриноген
Снижение тромбинового времени наблюдается при значительном повышении фибриногена в крови.
Фибриноген – белок крови, который синтезируется в печени.
При активации свёртывающей системы фибриноген под действием фермента тромбина превращается в фибрин-мономер.
Фибрин-мономер под действием активного XIII фактора свёртывания крови полимеризуется и выпадает в осадок в виде белых нитей фибрина-полимера. Фибрин нерастворим. Фибрин является основой тромба.
Но фибриноген ещё и острофазный белок, который значительно меняется при воспалении и гибели тканей. Поэтому повышение уровня фибриногена наблюдается при наличии в организме воспаления. Это может быть при ревматоидном артрите, гломерулонефрите.
Фибриноген повышен при инфекционных заболеваниях, например, острые вирусные инфекции, грипп, туберкулез, пневмонии. Фибриноген повышается при опухолях, инфаркте миокарда, при ожогах, после перенесенной операции, при гипотиреозе и сердечно-сосудистых заболеваниях, в первые сутки после перенесенного инсульта. Фибриноген повышен у курящих, у женщин при приёме эстрогенов и оральных контрацептивов, во время беременности и после родов, при стрессе.
Поскольку фибриноген синтезируется в печени, то при заболеваниях печени фибриноген будет снижаться. Также снижение уровня фибриногена отмечается при токсикозе беременных, при приёме некоторых лекарственных препаратов.
Избыток фибриногена может привести к усиленной активности тромбоцитов, образованию слишком большого тромба и закупорить сосуд, в результате чего возможно нарушение кровоснабжения в месте повреждения.
Чтобы этого не произошло, в организме работает противосвертывающая система крови и система растворения фибрина. Работа этих двух систем также отражается в коагулограмме.
РКМФ
Даже в нормальном состоянии в организме может происходить полимеризация фибриногена. Но как только этот процесс начинается, для предотвращения закупорки сосудов запускается система фибринолиза. Тогда в крови образуются продукты расщепления фибрина — так называемые РКМФ и D-димеры.
Увеличение уровня этих факторов говорит о том, что увеличено содержание фибрина.
РКМФ – это растворимые комплексы мономеров фибрина. Определение РКМФ – это тест для диагностики активации свертывания крови внутри сосудов.
Основу кровяного сгустка составляет фибрин, который образуется из фибриногена. Этот процесс проходит через этап образования мономеров фибрина. Следовательно, повышение уровня мономеров фибрина, то есть предшественников фибрина – это показатель активации свертывания крови внутри сосудов.
РКМФ повышается при гиперкоагуляции, повышенном фибринолизе, увеличении концентрации фибриногена. При беременности наблюдается физиологическое повышение уровня фибриногена, поэтому и РКМФ также часто бывают повышены.
В тот момент, когда поврежденная ткань восстановлена и сгусток крови становится не нужным, специальный фермент плазмин разрезает сгусток на маленькие кусочки, которые могут быть удалены. Эти кусочки называются продуктами деградации фибрина или сокращенно – ПДФ.
Д-димер
Один из продуктов деградации фибрина – D-димер.
D-димер – это белковый фрагмент, образующийся при растворении сгустка крови. D-димер состоит из разнообразных по размеру связанных частиц фибрина.
В норме D-димеры не выявляются в крови, так как образуются только при формировании и дальнейшем разрушении кровяного сгустка.
Когда происходит процесс свертывания крови (коагуляция) и разрушения сгустка (фибринолиз), уровень D-димеров повышается.
D-димер – специфичный и чувствительный маркер тромбообразования. Но его уровень повышается при инфекциях, при заживлении ран, при наличии в крови ревматоидного фактора. То есть нормальные результаты D-димера в большинстве случаев говорят о том, что у человека нет состояния, приводящего к повышению свертывания крови.
Повышенный уровень D-димера может свидетельствовать о высоком уровне продуктов деградации фибрина, что говорит о наличии тромба и тромболизиса, но не указывает на орган-источник кровопотери.
Повышение уровня D-димеров возможно после операций, травм, инфекций, при онкологических заболеваниях, некоторых заболеваниях печени. При беременности наблюдается повышение свертывания крови и фибринолиза, в связи с чем уровень D-димеров возрастает по мере увеличения срока беременности. D-димер может увеличиваться у пожилых людей.
Антикоагулянтная или противосвёртывающая система поддерживает жидкое состояния крови внутри сосудов. Снижение активности факторов противосвертывающей системы может быть причиной тяжелых тромботических осложнений.
В противосвёртывающую систему входит несколько важных белков: антитромбин III, протеин С и протеин S.
Антитромбин III
Антитромбин III – белок крови, предотвращающий избыточное свертывание. Он синтезируется в клетках печени и на внутренней выстилке сосудов.
Антитромбин III оказывает противосвёртывающее действие путем прямого связывания и инактивирования нескольких факторов свертывания крови, в том числе тромбина, что и отражено в названии анти-тромбин.
Наиболее частым проявлением наследственного дефицита антитромбина III является развитие тромбоза глубоких вен и, как следствие этого, тромбоэмболии легкого. Вероятность развития тромботических осложнений у больных с дефицитом антитромбина III увеличивается с возрастом.
Снижение уровня антитромбина III возможно при приёме оральных контрацептивов, в третьем триместре беременности, при введении гепарина, заболеваниях печени.
Повышение уровня антитромбина III менее значимо.
Протеины С и S
В дополнение к базовой гемостазиограмме может быть назначено определение протеина С – это тест для оценки антикоагулянтной способности плазмы.
Протеины С и S являются антикоагулянтами, ограничивают размеры тромба.
Дефицит протеинов С и S является фактором, предрасполагающим к развитию венозных тромбозов, развивающихся при наличии других осложняющих факторов, таких как травмы, операции и иммобилизация больного, беременность и использование оральных контрацептивов.
Агрегация тромбоцитов
Ещё одним анализом, результаты которого важны при назначении лекарственных средств, влияющих на свертывание крови, является оценка агрегации тромбоцитов с разными индукторами.
Повторюсь, что запуск системы свёртывания состоит из двух этапов. Первичный этап свёртывания крови – клеточный. В результате клеточного этапа происходит склеивание тромбоцитов друг с другом с образованием первичного рыхлого тромба. Образование тромба сопровождается выбросом в кровь биологически активных веществ, запускающих каскадные ферментные реакции. И это уже второй этап – плазменный или молекулярный. Плазменный этап приводит к образованию окончательного тромба, состоящего из полимерного белка фибрина.
При снижении функции тромбоцитов на первом этапе может повышаться риски кровотечений.
При появлении отклонений на втором этапе возможно состояние избыточной свёртываемости крови или тромбофилия. Именно изменения в работе плазменного звена гемостаза даёт риски нарушений плацентарной функции.
Оценить снижение функции тромбоцитов с разных сторон, и, как следствие, риск развития кровотечения, необходимо до назначения лечения. Для этого используется метод агрегации тромбоцитов с разными индукторами – АДФ, арахидоновая кислота, адреналин, ристоцетин.
Три первых индуктора позволяют оценить функцию тромбоцитов c разных сторон, они дополняют друг друга.
Агрегация с ристоцетином позволяет заподозрить опасное по кровотечениям состояние – болезнь Виллебранда, то есть дефицит фактора фон Виллебранда. При планировании беременности этот анализ важен для исключения риска кровотечения в родах.
Изменения агрегации тромбоцитов на фоне лечения тромбо Асс и гепарином не связано с избыточным риском кровотечения и сохраняется 3-4 недели после прекращения приёма препаратов.
Анализ на агрегацию тромбоцитов рекомендуется в следующих случаях:
* при невынашивании беременности
* неудачных попытках ЭКО
* тяжелых осложнениях беременности в анамнезе
* бесплодии неясного генеза
* а также при повышенной кровоточивости.
Повышенная кровоточивость проявляется в легком образовании синяков, носовых кровотечениях.
Агрегация тромбоцитов резко меняется сразу после начала лечения препаратами, влияющими на свертываемость крови, и остается измененной еще несколько недель. Поэтому лучше всего ее проверять ДО начала лечения и ДО беременности, потому что во время беременности и на фоне лечения расшифровка результатов анализов затруднительна.
Когда необходим анализ на гемостазиограмму?
Гемостазиограмму и оценку функции тромбоцитов рекомендуется проводить:
• при подготовке к беременности, на ранних сроках беременности для оценки рисков нарушений гемостаза;
• при наличии в прошлом 2-х и более остановок развития плода на ранних сроках беременности, тяжелых осложнений беременности (тяжелых форм позднего токсикоза, внутриутробной гибели плода, задержки развития плода), неудачных попытках ЭКО;
• при приёме гормональных контрацептивов или менопаузальной гормональной терапии;
• при наличии родственников с тромботическими осложнениями в возрасте до 50 лет;
• при обнаружении повышения уровня антифосфолипидных антител или повышения уровня гомоцистеина;
• при склонности к кровотечениям, а также для выяснения причин послеродовых и послеоперационных кровотечений;
• при подготовке к операции и в послеоперационном периоде;
• для оценки эффекта от лечения препаратами-антикоагулянтами (гепарином, НМГ) при лечении острого инфаркта миокарда и инсульта.
Условия сдачи анализов:
• для исследования сдают венозную кровь;
• накануне анализа следует воздержаться от приема пищи восемь часов, а также не употреблять жирные продукты, исключить алкоголь, курение, физические нагрузки в течение двадцати четырех часов;
• для оценки эффективности лечения препаратами за семь дней до исследования прекращают прием лекарственных средств (антикоагулянтов);
• женщинам нежелательно проводить анализ в период менструации.
Преимуществом наших клиник является наличие собственной лаборатории, где Вы можете сдать все необходимые анализы до и во время беременности.
Записаться на консультацию в ЦИР
Источник
влияние гемоглобина на свертываемость крови
Анемия и свертываемость крови
Анемия — широко известная группа синдромов, являющихся частью различных патологий. Проявляется многочисленными симптомами, но нередко почти не обнаруживает себя. Анемия влияет на свертываемость крови. Последствия запущенной, особенно тяжелой и острой болезни, бывают серьезными. Не стоит пренебрегать профессиональной помощью, самолечение на каком-либо этапе — недопустимо.
Как анемия влияет на свертываемость крови
Все формы анемии влияют на кроветворение примерно в 65% случаев. Одно из негативных проявлений некоторых из них — ухудшение свертываемости. Малокровие становится причиной нарушения гемостаза. Так называется система, отвечающая за поддержание крови, сосудов в нормальном состоянии, например, при поражении.
Как известно, при таких повреждениях появляется тромб. Этот сгусток выполняет роль своеобразной заплатки. Нарушение гемостаза заключается в том, что тромбоцитов, его составляющих, при анемии становится недостаточно. Как следствие, они плохо справляются со своей задачей, свертываемость крови снижается.
Причины нехватки тромбоцитов можно рассмотреть на примере гемолитической анемии. При прочих формах ситуация будет похожей. Признаком гемолитической анемия является разрушение других клеток крови — эритроцитов, которое происходит в сосудах.
Кислорода становится недостаточно, и организм принимает меры. На смену погибшим костный мозг «выпускает» новые красные кровяные тельца.
Внутри организма все взаимосвязано, как в природе. Если где-то прибывает, значит, в другом месте — наоборот. Костный мозг, вырабатывающий и эритроциты, и тромбоциты, из-за патологии уделяет повышенное внимание первым, «забывая» о вторых. В результате количество последних становится недостаточным. Причины плохой свертываемости заключаются именно в этом.
Постгеморрагическая анемия и свертываемость
К другим формам анемии, влияющим на свертываемость, относится постгеморрагическая. Как и при иных подобных синдромах, наблюдается нехватка гемоглобина. Особенность здесь — в том, что возникает этот дефицит из-за кровопотерь, обильных или небольших, но частых.
В остальном ситуация напоминает ту, что описана выше. Кровопотери приводят к недостатку эритроцитов. Это подталкивает костный мозг вырабатывать меньше тромбоцитов. В результате страдает гемостаз, обеспечение нормального свертывания. Его показатели — низкие, так как имеющиеся тромбоциты в крови не в состоянии образовывать достаточные сгустки.
Есть и другие негативные последствия кровопотери: лихорадочный синдром, гематологический синдром и прочие. Первый проявляется длительным повышением температуры, зудом кожи, второй — изменением параметров крови.
При лечении применяются инфузионные растворы. Они восстанавливают объем крови и решают иные задачи. Однако при использовании этого средства может возникнуть коагулопатия разведения. Патология имеет много опасных проявлений, например:
- повреждение сосудов, большие гематомы на коже;
- продолжительные кровотечения;
- развитие еще одной формы анемии — железодефицитной.
Последние два способны снова привести к потере эритроцитов. Процесс пойдет по второму кругу, свертываемость снизится еще сильнее.
Анемии, в зависимости от гемоглобина и эритроцитов, подразделяются на следующие стадии:
После переливания крови должно стать лучше. Однако нельзя допускать опасной кровопотери у донора. Обычно за один раз сдается 450 мл, существуют ограничения по времени, чтобы организм успел восстановиться.
Влияние ЖДА
Патологией, связанной с нарушением синтеза гемоглобина, является железодефицитная анемия (ЖДА). При этом образуются здоровые эритроциты, но их недостаточно. Далее все развивается по приведенной выше схеме, свертываемость снижается. Часто нарушение — последствие кровотечения, например, при язве желудка.
Как видно из названия, причиной этой анемии является главным образом дефицит железа в плазме. Отсутствие других элементов также способно сыграть негативную роль. Для усвоения железа важны кальций, витамины группы B, фолиевая кислота, марганец и другие.
Недостаток веществ, необходимых для образования гемоглобина — явление распространенное. Около 85% случаев найденных форм анемии приходится на долю ЖДА. Эти расстройства связаны с патологиями системы свертывания крови.
Симптомы нарушения свертываемости
Признаки снижения свертываемости могут проявляться с неодинаковой силой и в различных комбинациях. Все зависит от стадии патологии, основного заболевания, особенностей протекания. Хотя суть и причина всегда одна: плохо сворачивается кровь.
Первым делом это проявляется геморрагическим синдромом. Характеризуется излияниями крови:
- под кожу и в клетчатку под ней;
- в область слизистых.
В зависимости от особенностей, степени интенсивности различают кровоточивость.
- Капиллярную: образуются петехии, например, на стопах.
- Гематомную: экхимозы (синяки) часто появляются при гемофилии и других заболеваниях свертываемости. Иногда бывают после долгого приема некоторых лекарств.
- Смешанную.
Снижение свертываемости обнаруживает себя также частыми кровотечениями. Возникают даже при мелких травмах, продолжаются долго. Кровоточить могут самые различные области:
- десны;
- глаза: покраснение белков;
- нос;
- органы пищеварения: проявление — кал черного цвета;
- район брюшной полости;
- внутренняя часть суставов (гемартроз).
Игнорировать признаки нельзя. Ситуация может ухудшиться. На фоне некоторых нарушений все иногда заканчивается трагически. Так, при тромбогеморрагическом синдроме (фаза гипокоагуляции и профузных геморрагий) встречается полная несвертываемость и другие осложнения, бывают летальные исходы.
Диагностика свертываемости
При выявлении подозрительных симптомов требуется срочная диагностика. Нужен врач-гематолог. После опроса пациента или других лиц появляется первая картина. Далее обязательно проводятся лабораторные исследования крови. Понадобятся анализы:
- общий;
- коагулограмма: показывает время кровотечения, то есть промежуток, за который произойдет свертывание, остановка;
- ТВ;
- на антитромбин III;
- ПТВ и ПТИ;
- АЧТВ;
- АВС-тест;
- АДФ.
Помимо этого, применяются инструментальные методы:
Иногда у разных патологий встречаются похожие или даже одинаковые симптомы, диагностика должна быть дифференциальной, комплексной. Суть ее — в том, чтобы отграничить интересующее нарушение от других. Для успеха в борьбе с патологией необходимо учитывать много факторов. При кровотечениях требуется немедленная помощь.
Как повысить свертываемость при анемии
Препараты, помогающие образоваться тромбу, поддерживающего характера обычно назначаются в условиях больницы. Антигеморрагические и гемостатические останавливают кровотечение. Применяются часто.
Среди препаратов выделяются.
- Лекарства для получения тканевого тромбопластина — одного из факторов свертывания. С их помощью останавливаются капиллярные и внутренние кровотечения.
- Средства, замедляющие растворение сгустка.
- Препараты, содержащие аналог витамина K.
- Фолиевую кислоту в таблетках и B12.
После подавления опасных симптомов и в виде дополнения рекомендована диета. Применяется древний принцип: чтобы победить болезнь, нужно устранить причину. Если фактором возникновения нарушения свертываемости стала анемия, значит, бороться следует с ней и с болезнью, на фоне которой протекает.
В легких случаях иногда можно обойтись без лекарств. Например, при ЖДА врач рекомендует восполнить дефицит железа и других веществ, способствующих его усвоению с помощью продуктов. Здесь снова действует принцип об устранении причины недомогания.
Диета при анемии нужна всегда. В более серьезных случаях назначаются лекарства, помогающие вырабатывать эритроциты, так как корень проблем — обычно в них. В зависимости от вида анемии и характера протекания могут использоваться другие препараты, вплоть до химиотерапевтических.
При лечении заболевания применяются и народные методы. Они бывают очень полезны, но обязательно должны согласовываться с врачом. У лекарств и подобных средств есть противопоказания.
Определить схему — непросто. Этим должен заниматься врач. Иногда необходимо длительное лечение. Пациенту важно сделать все от него зависящее, например, изменить образ жизни.
источник
Влияет ли гемоглобин на свертываемость крови
Какой должна быть норма общего анализа крови у мужчин
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Какая норма общего анализа у мужчин, есть ли отличия от женских показателей? Обычно расшифровка анализа представляется в виде таблицы. Это исследование чаще всего проводится в лечебных учреждениях, именно его результаты лежат в основе многих диагностических мероприятий.
Как известно, организм мужчины и женщины существенно отличается, поэтому многие процессы происходят по-разному. А значит, и расшифровка общего анализа показывает разные результаты. Что можно узнать из этого медицинского «документа»?
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Когда назначается и как сдавать?
Результаты общего анализа крови являются главным источником информации о процессах, происходящих в организме человека. Именно с его помощью можно диагностировать многие заболевания. Если человек хоть раз был на приеме у врача, то кровь на клинический анализ он сдавал обязательно. Его проводят при любом обращении в больницу. Кроме того, результаты общего анализа крови помогают следить за ходом лечения многих заболеваний.
Однако чтобы любое исследование выдало «правдивый» результат, к его прохождению нужно подготовиться.
Перед сдачей крови для данного вида анализа врачи советуют соблюдать следующие рекомендации:
- лучше всего поход в процедурный кабинет запланировать на утро. При этом минимум за двенадцать часов до мероприятия нужно отказаться от приема пищи. Также нежелательно пить что-то, кроме чистой воды;
- за пару дней до посещения больницы нужно снизить количество жирной пищи;
- за сутки до сдачи анализа желательно воздержаться от серьезных эмоциональных и физических нагрузок.
Что показывает расшифровка?
Лаборатория после проведения клинического анализа крови у мужчин или у женщин выдает список показателей. Именно по ним врач и определяет процессы, происходящие в организме пациента, и его общее состояние.
Приведем основные значения расшифровки анализа крови (общего) и нормы для мужчин в упрощенной форме без таблицы:
- Эритроциты, в международной классификации этот показатель обозначается RBC. У мужчины значение должно находиться в пределах от 4,3 до 6,2 единиц.
- Гемоглобин, или GHB. Нормальный уровень этого показателя лежит в диапазоне от 115 до 174 грамм на литр крови.
- Ширина распределения эритроцитов или, говоря по-простому, разброс их размеров. У мужчины, как и у других пациентов, этот показатель должен находиться в пределах от 10 до 15 процентов.
- Средний объем эритроцитов – он должен быть равен 80-100 единиц.
- Тромбоциты, в английской аббревиатуре обозначается PLT. Этот показатель у мужчин должен находиться в пределах 180-320 единиц.
- Лейкоциты, или WBC. Норма значений здесь лежит в диапазоне от 4 до 6 единиц. Однако данный показатель сильно зависит от возраста. Чем моложе человек, тем больше лейкоцитов можно обнаружить в крови.
- Лимфоциты, по международной классификации это LYM. Нормальный уровень этих клеток в крови мужчины (как и у других пациентов) от 1,2 до 3 единиц.
- Смесь базофилов, моноцитов, незрелых клеток и эозинофилов, или M >За что отвечает каждый показатель?
Знать, сколько у человека эритроцитов или гемоглобина, – это не так «интересно». Очень важно понимать, почему возникли отклонения от нормы. Исходя из этого, врач может диагностировать то или иное заболевание, и чем раньше это произойдет, тем проще и успешней будет лечение. Так за что отвечает каждый показатель из расшифровки общего анализа крови у мужчин?
Эритроциты и гемоглобин – это сочетание очень важно для работы всего организма человека. Красные кровяные тельца поставляют в клетки кислород и одновременно выводят углекислый газ. В этой работе главную роль играет гемоглобин, который входит с состав эритроцитов. Если уровень этих показателей уменьшается, то врач может диагностировать анемию разной степени. Это значит, что у клеток начинается кислородное голодание.
Снижению количества эритроцитов способствуют следующие факторы:
- обильная кровопотеря, причем как наружная (от раны), так и внутренняя (например, из-за язвы органов желудочно-кишечного тракта);
- недостаток витамина В12 или такого микроэлемента, как железо;
- патологии в костном мозге. Именно здесь происходят процессы кроветворения. Их нарушение может быть вызвано миеломой, лейкозом или злокачественными новообразованиями;
- также уровень гемоглобина может снижаться из-за нехватки в организме фолиевой кислоты. Она активно участвует в процессах формирования кровеносной и иммунной систем.
Еще один важный показатель, относящийся к эритроцитам, – это скорость их оседания. Данные клетки тяжелее жидкой составляющей крови, поэтому со временем они «падают» на дно пробирки. Если скорость такого процесса повышена, то это может говорить о наличии патологического изменения почечной ткани, злокачественных новообразованиях или об инфекционных процессах в организме человека.
Также о наличии воспалений говорит превышения нормы такого показателя, как общее количество лейкоцитов. Эти клетки крови отвечают за «уничтожение» инородных тел в организме. Если мужчина получил инфекционное заболевание, то уровень лейкоцитов повышается. Также такой недуг может привести к увеличению числа лимфоцитов, базофилов и моноцитов.
Еще одна немаловажная составляющая крови – это тромбоциты. Эти «пластинки» служат для процессов свертывания. Если их уровень в крови пациента понижен, то увеличивается риск обильного кровоизлияния, особенно опасно, если оно скрытое внутреннее. При превышении количества тромбоцитов есть опасность образования тромбов.
Получить бесплатную консультацию
Разговор врача с пациентом о «густой крови и что с этим делать» обычно начинается после получения результатов клинического анализа крови.
Сразу начнем с того, что густота крови имеет лишь косвенное отношение к её свертываемости. То есть «густая» кровь далеко не всегда приводит к тромбозам, а «жидкая» — не дает гарантии защиты от инфарктов и инсультов.
В возникновении этой путаницы, наверное, есть некая доля вины врачей: мы часто говорим больным, что им следует принимать препараты для «разжижения крови»: аспирин, клопидоргель, варфарин и прочие препараты, потому что так понятнее для них. Но в такой формулировке мы практически всегда подразумеваем не изменение физической вязкости крови, а влияние препаратов на её свертываемость, которая, в отличие от густоты, действительно существенно влияет на риск возникновения сосудистых катастроф.
Чтобы окончательно не запутаться приведу один пример: вы наверняка знаете, что густота воды и сахарного сиропа значительно отличаются, но если их перекачивать через трубку то ни та, ни другая жидкость не смогут засорить её. А за счет чего сироп гуще воды? Да за счет количества молекул сахара на миллилитр воды.
То же самое и с кровью, только жидкой частью крови выступает не обычная вода – а плазма, а вместо молекул сахара там плавают эритроциты, лейкоциты, тромбоциты и прочие форменные элементы. Но учитывая, что подавляюще большинство форменных элементов крови составляют эритроциты, их в 1 миллилитре содержится в норме от 3,7 до 5,5 миллионов, «густота крови» зависит большей частью от них. Выходит, что густую кровь будут делать именно эритроциты – чем их больше, тем кровь гуще, или точнее сказать концентрированнее. Но еще больше на свойства крови влияет доля жидкой составляющей – плазмы, существует даже специальный показатель — гематокрит. Гематокрит представляет собой отношение жидкой части крови (плазмы) к твердой (клеточным элементам).
Если вы усвоили приведенную выше информацию, то становиться предельно ясно, как решать проблему «густая кровь, что делать». Да так же как решать проблему слишком густого сахарного сиропа – разбавить его. Пейте больше воды, если вы не склонны к отекам. Здоровый человек должен выпивать не менее 2 литров воды в сутки.
Однако, перед тем как хвататься за водолечение нужно понять, требует ли ваша кровь такого «улучшения». «Разбавлять кровь» нужно только в тех случаях, когда гематокрит превышает отметку «0,55» или число эритроцитов превышает 6?1012 на литр. Более того, сгущение крови не всегда происходит просто так, обычно на это есть причина и врачу следует поискать её, так как многие заболевания могут сопровождаться изменением гематокрита. Также на густоту крови влияют некоторые лекарственные препараты, в частности мочегонные.
Какие препараты способны уменьшить густоту крови?
Специальных препаратов нет — в том смысле, что даже обычный физиологический раствор (тот на котором делают все капельницы) способен разжижить кровь. Кроме физраствора также могу быть использованы средства для улучшения реологических свойств крови (текучести) – реополиглюкин или пентоксифиллин. Считается, что эти препараты при внутривенном введении кроме разбавления крови ещё и ускоряют обмен питательными веществами между кровью и клетками всех органов. А вот таблеток, способных хоть как-то уменьшить гематокрит, не существует, разве что эти таблетки смогут устранить первопричину сгущения.
Поэтому если вам предлагают попить что-то для разжижения крови, поинтересуйтесь о каком именно разжижении идет речь, на основании чего сделан вывод о густой крови и какой механизм действия этого препарата — он уменьшает свертываемость или физическую плотность (густоту) крови.
Какие отрицательные эффекты вызывает густая кровь?
Считается, что более густая кровь осложняет работу сердца и более склонна к застою и образованию тромбов, но серьезных исследований, подтвердивших это предположение, не было. Так что если не существует отдельной патологии, вызвавшей увеличение густоты крови, то проводить специальное лечение, как правило, не нужно.
источник
Источник