Холестерин повышен при беременности опасно
Содержание статьи
Повышенный уровень холестерина в крови при беременности
Повышенный уровень холестерина в крови при беременности – нормальное является. В разных источниках допустимый уровень повышенного холестерина во время беременности обозначается от +20% до +100% (т.е. вдвое выше изначальной концентрации) от нормы. Если принять, что верхняя планка безопасной концентрации общего холестерина составляет порядка 6 – 7 ммоль/л (обычно говорят о рисках для сердца с отметки в 6,94 – 6,95 ммоль/л, подробнее: повышенный уровень холестерина в крови у женщин), то при беременности она поднимается до 12 ммоль/л. Повышение концентрации холестерина легко объяснить усиленным жировым обменом, ускорением окислительных процессов, изменение гормонального баланса и т.д. В целом, это – следствие ускоренного синтеза холестерина печенью, что необходимо для нормального формирования плода.
Если при беременности сильно повышен холестерин, то после родов – в течение нескольких месяцев (обычно двух, но зависит от возраста и состояния здоровья пациентки) – следует сдать анализ крови с тем, чтобы убедиться, что холестерин был повышен именно из-за беременности и ситуация носила временный характер и не нужно озадачиваться, как уменьшить холестерин в организме. При этом уровень липопротеинов высокой плотности (так называемый «хороший» холестерин) остается неизменным во время беременности, а повышено только содержание липопротеинов низкой плотности (ЛПНП, или «плохого» холестерина).
Повышенный уровень холестерина у беременных необходимо контролировать – преимущественно через диету при повышенном уровне плохого холестерина. Правила здесь общие (как для мужчин, так и для женщин, в том числе беременных): больше растительной пищи – фруктов, овощей, зелени, ягод – и меньше жирных продуктов (особенно с высоким содержанием трансжиров, например, маргарина — см. подробнее: какие продукты повышают уровень холестерина в крови). Холодноводная рыба – поставщик омега-3 жирных кислот, также снижающих уровень холестерина – употреблять можно, но осторожно: это достаточно калорийные продукты, к тому же морская рыба содержит – пусть и в небольших дозах – опасную для здоровья как будущей мамы, так плода ртуть.
Следует учитывать, что понятие «повышенный уровень холестерина при беременности» будет отличаться для разных женщин, в зависимости от возраста и состояния здоровья. У молодых женщин, не имевших сопутствующих заболеваний, не злоупотреблявших до беременности алкоголем, курением, жирной пищей и ведших активный образ жизни, повышения уровня холестерина может и не быть вообще или быть незначительным (до 1,2 – 1,5 раз), в том время как при поздних родах, к примеру, нормальным считается повышение холестерина в 1,5 – 2 раза.
| Возраст, лет | Нормальные показатели до беременности, ммоль/л | 2-3 триместр беременности, допустимое кратное увеличение |
| от 16 до 20 | 3,07 – 5, 19 | 1,5 – 2 |
| от 20 до 25 | 3,17 – 5,6 | 1,5 – 2 |
| т 25 до 30 | 3,3 – 5,8 | 1,5 – 2 |
| от 31 до 35 | 3,4 – 5,97 | 1,5 – 2 |
| от 35 до 40 | 3,7 – 6,3 | 1,5 – 2 |
| от 40 до 45 | 3,9 – 6,9 | 1,5 – 2 |
Уровень ЛПВП обычно, как уже сказано выше, остается неизменным, но может и плавно повышаться.
Влияет ли повышенный холестерин на беременность?
Нет, не влияет, если его норма не превышает отметки в 12 ммоль/л, либо влияет незначительно (в форме диеты и увеличения в рационе доли продуктов, растворяющих холестериновые бляшки), если достигает отметки в 15 ммоль/л и выше (может потребоваться прием медикаментозных средств – в форме и дозировке, определяемой врачом).
Как влияет повышенный холестерин на планирование беременности?
При планировании беременности следует учитывать, что запредельно высокий уровень холестерина в крови может привести к развитию сердечно-сосудистых заболеваний, как у будущей матери, так и плода (ребенка). Вероятно, может потребовать прохождении курса медикаментозного лечения (назначения препаратов от повышенного холестерина нового поколения) гиперхолестеринемии и изменение образа жизни (рациона питания и активности).
Чем опасен повышенный холестерин при беременности
Запредельно (намного выше 12 ммоль/л, примерно от 15 ммоль/л) высокий холестерин при беременности опасен рисками повреждением кровеносных сосудов (т.к. высоки вязкие свойства крови). Повреждение кровеносных сосудов может привезти к образованию в них холестериновых бляшек (в качестве своеобразных «заплаток»), что – в перспективе – ведет к развитию атеросклероза, который часто становится уже причиной стенокардии и, без должного наблюдения, ишемической болезни сердца (ИБС) и инфарктов и инсультов. Но это только в том случае, если высокие значения общего холестерина (ОХ) сохраняются и после рождения ребенка.
Чрезвычайно высокие показатели ОХ могут привести к отложению холестериновых бляшек в сосудах головы, шеи, сердца и других органов и тканей, как будущей матери, так и ребенка (многократное превышение нормы опасно отложениями атеросклеротических бляшек в кровеносной системе уже плода). В этих случая врач вполне может прописать использование препаратов, понижающих уровень ОХ. Самолечение и самостоятельное определение суточной дозы таких лекарств не допускается, т.к. это может привести к развитию патологий.
Нормальные и умеренно высокие показатели ОХ (до 12 и от 12 до 15 ммоль/л соответственно) во время беременности, как правило, не становятся причиной атеросклероза, ишемии, стенокардии, инсульта и инфаркта, т.к. избыточный холестерин довольно быстро утилизируется и не успевает осесть на внутренних поверхностях кровеносных сосудах, образуя жировой холестериновый налет или атеросклеротические бляшки. Однако если значение ОХ существенно выше 12 ммоль/л, то риски такие все же есть – и необходимо проконсультироваться с врачом.
Крайней высокий уровень холестерина при беременности может быть свидетельством сбоев в эндокринной системе, проблемах с печенью и (или) почками, нарушениях в работе сердечно-сосудистой системы. Дело может быть и в надпочечниках, которые попросту не успевают утилизировать избыточный холестерин из крови. Впрочем, и крайне низкие значения уровня общего холестерина – ниже 3,15 ммоль/л – могут сказаться осложнениями: ухудшается память и внимательность, появляются риски преждевременных родов.
Чем еще грозит повышенный уровень холестерина у беременных?
Только дополнительное обследование может точно обозначить, чем грозит повышенный холестерин при беременности. Если значение ОХ сильно выше 12 ммоль/л, то возрастают риски развития болезней сердца, кровеносной системы, почек, поджелудочной железы, печени, могут проявиться такие заболевания как тиреотоксикоз, микседема, сахарный диабет.
В ходе беременности анализ крови на холестерин сдается в обязательном порядке трижды, однако окончательное решение о причинах его повышенного уровня принимается все же уже после родов – по результатам анализов (биохимический анализ крови, берется из вены) через несколько месяцев.
Возможно, вас заинтересует:
Источник
Высокий холестерин при беременности
981 просмотр
31 марта 2020
Добрый день.
Мне 34 года, первая беременность. Сейчас 34 недели. В самом начале беременности холестерин был 6,5 (до беременности поднимался до 8). Анализ гормонов ЩЖ гинеколог и терапевт ни разу не назначали, только диету. В декабре проходила диспансеризацию как муниципальный служащий. Эндокринолог, узнав о беременности, направила на анализ ТТГ и УЗИ ЩЖ. По УЗИ было всё хорошо, а результат ТТГ узнала только вчера — 4,8. Холестерин уже 14. Эндокринолог по телефону назначила эутирокс 25 мг.
Рост у меня 166, вес до беременности 52-54, сейчас 62. Работала до 30 недель без больничных и отпусков, только ОРВИ в очень лёгкой форме в конце 2 триместра. Самочувствие в целом хорошее, тошноты, отёков не было и нет, аппетит всю беременность хороший, питание разнообразное, пью поливитамины с перерывами. Йодомарин не назначали. Все скрининги — хорошие, развитие нормальное.
Три года назад по собственной инициативе сдавала ТТГ, Т3 и Т4, всё было в норме.
До беременности занималась лыжами, бегом, плаванием. При «хрупком» телосложении очень хорошая выносливость. Сейчас хожу пешком и делаю упражнения.
Можно ли надеяться, что при таком самочувствии и образе жизни ребёнок не пострадал? Какие анализы необходимо сдать сейчас? Беспокоит высокий холестерин.
Спасибо!
Инна
Возраст: 34
Хронические болезни: Склонность к запорам с детства.
До беременности — головные боли с тошнотой и рвотой, в последние несколько лет участились. Во время беременности прекратились.
На сервисе СпросиВрача доступна консультация эндокринолога по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Акушер, Гинеколог, Эндокринолог
Здравствуйте, Инна!
Спешу вас успокоить!
1 — уровень холестерина при беременности должен увеличиваться — это вещество является предшественником для синтеза главного гормона беременности — прогестерона. Плохо, если его мало, а когда его много — это хорошо. Этого и «добиваются» все гормональные перестройки организма беременной. Другое дело, что после того, как родите и потом, через год — полтора перестанете кормить грудью, этот анализ (индекс атерогенности) нужно будет пересдать.
2 — Да, ТТГ высоковат, и эутирокс придётся начать пить, через 2 недели — пересдайте ТТГ для контроля.
3 — по поводу йода — посмотрите в инструкцию к витаминам, которые вы пьёте. Скорее всего там есть вещество — калия йодид, микрограммов 100 — 150. Если нет — начните приём йод — содержащих препарата — 200 мкг. Малыш успеет своё добрать.
По анализам — всё не плохо, не переживайте.
Акушер, Гинеколог, Эндокринолог
Добавлю. Калия йодид — это и есть йод для беременных
Акушер, Гинеколог
Здравствуйте, холестерин до 12.5 норма в третьем триместре, так что повышение не такое уже и большое. Это нормальный процесс в организме беременной, но после родов необходимо наблюдение. Тироксина начинайте пить, принимайте йод 200 мкг в сутки, контроль ТТГ через 3 недели.
Терапевт, Кардиолог
Доброго времени, все хорошо, это вариант условной нормы, через 3-6 месяцев после родов надо будет пересдать холестерин общий и по фракциям (липидограмма)
Терапевт, Кардиолог
условной нормы в вашем случае, конечно же
Эндокринолог
Здравствуйте. эутирокс 25 мкг не оказывает лечебного действия. нужно повысить дозу, начните 50 мкг 1 раз в день утром за 40 мин до еды. Контроль ТТГ через 3 недели. После родов отменяете тироксин и контроль ТТГ через 3 мес. также нужно сдать кровь на АТТПО, чтобы понимать прогноз проблем со щитовидной железой. Холестерин для беременности норма. После родов уже будете разбираться с ним.
Эндокринолог
Препараты йоди нужно принимать обязательно для ребенка всю беременность и кормление грудью в суммарной дозе 250 мкг (в витаминах и отдельно).
Педиатр
Здравствуйте эутирокс 50 мг в сутки
Йодомарин 200 в сутки
Педиатр
Здравствуйте! Для адекватной работы щитовидной ,а значит,и нормального уровня холестерина нужен уровень ферритина примерно 65 .
Эндокринолог
1.Холестерин никакого вреда ребёнку не принесёт. А препараты, снижающих его уровень при беременности противопоказан.
Важнее нормализоватьТТГ. При беременности при субклиническом гипотиреоз назначают более высокие дозы Тироксина, 75-100 мкг и раз в 2 месяца мониторят ТТГ и СТ4.
Акушер, Гинеколог
Здоавствуйте! Холестерин может повышаться во время беременности. Для ребенка никакого вреда не принесет холестерин. ТТг высоковат, принимайте тироксин 75 мг. И контроль ТТГ через 2 недели. Принимайте фолиевую кислоту, витамин Е и йодомарин.
Эндокринолог, Диетолог
Добрый день. С ребенком все хорошо. Принимайте L-тироксин 50мкг, калия иодид (иодомарин ) 250мкг/сутки. Зачем вообще сдавали во время беременности холестерин? К этому вопросу вернетесь после прекращения лактации.
Оцените, насколько были полезны ответы врачей
Проголосовало 0 человек,
средняя оценка 0
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ — получите свою онлайн консультацию врача.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально — задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Гестационный диабет при беременности
Что это такое?
Гестационный сахарный диабет (ГСД) – нарушение обмена глюкозы в организме беременной женщины. Он сопровождается повышенным содержанием глюкозы в крови и развивается строго во время беременности у пациенток, которые до этого были здоровы. Заболевание возникает только в период беременности и зачастую проходит после родов.
В чем его причина?
Сахарный диабет у беременных развивается из-за гормонального взрыва, связанного с вынашиванием ребенка. Поступающий в кровь гормональный коктейль (кортизол, хорионический гонадотропин, эстрогены и прогестерон) тормозит действие инсулина, который обязан обеспечивать поступление глюкозы из крови в клетки. Происходит это потому, что организм пытается сэкономить глюкозу для растущего плода и провоцирует «инсулиновую резистентность», когда клетки матери перестают реагировать на обычное количество инсулина. В ответ на возрастающее количество глюкозы в крови поджелудочная железа должна вырабатывать больше инсулина, но иногда она не справляется. Возникает гестационный диабет.
До 39% всех беременностей осложнены ГСД.
Кто в группе риска
| Фактор риска | Последствия |
| Возраст матери — старше 40 лет | Крупный плод |
| Ожирение матери, или избыток массы тела | Многоводие |
| Гестационный диабет в анамнезе | Избыточная прибавка веса во время текущей беременности |
| Ранний или поздний гестозы в анамнезе | Врожденные пороки развития плода |
| Сахарный диабет у ближайших родственников | Выделение глюкозы с мочой |
| Выкидыши или мертворождения в анамнезе | |
| Заболевания и состояния, которые могут провоцировать развитие диабета (метаболический синдром, синдром поликистозных яичников, повышенное артериальное давление, высокий уровень холестерина) | |
| Многоплодная беременность |
Чем опасен ГСД?
ГСД может стать причиной различных осложнений беременности, что опасно как для матери, так и для ребенка.
Опасность ГСД для матери
Риск для здоровья будущей матери связан с избытком глюкозы в крови и ее отложением в тканях и органах. Как и любая разновидность сахарного диабета, ГСД может способствовать возникновению:
- Диабетической ретинопатии – поражению сосудов и рецепторов сетчатки с постепенным ухудшением зрения (рис. 1).
- Диабетической нефропатии – повреждение клубочкового и канальцевого аппарата почек, в котором плазма крови фильтруется с образованием мочи. В результате развивается хроническая почечная недостаточность.
- Артериальной гипертензии – повышенное давление, возникающее из-за поражения сосудов, почек и изменения гормонального фона с развитием диабета. Все это увеличивает риск прерывания беременности и появления отклонений у плода.
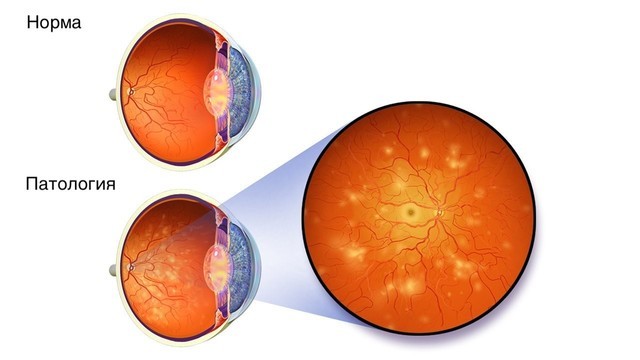 Рисунок 1. Диабетическая ретинопатия. Источник: WikiMedia
Рисунок 1. Диабетическая ретинопатия. Источник: WikiMedia
Риск для ребенка
Повышенное содержание глюкозы в крови беременной женщины может навредить не только ей самой, но и будущему ребенку, способствуя:
- диабетической фетопатии (нарушение обмена углеводов у будущего ребенка, которое может перейти в неонатальный, младенческий сахарный диабет);
- рождению крупного плода – макросомии (увеличивает риск кесарева сечения и травм ребенка при родах);
- неонатальной гипогликемии (низкий уровень сахара в крови новорожденного и дыхательные нарушения, что может привести к его смерти);
- внутриутробной гибели плода (это самое страшное последствие ГСД);
- многоводию (опасно преждевременными родами, неправильным положением плода, выпадением петель пуповины и их пережатию, отслойке плаценты при разрыве плодных оболочек);
- увеличению размеров печени и сердца у плода.
- нарушению роста и развития ребенка уже после рождения.
ГСД также увеличивает риск выкидыша – сосуды плаценты «пропитываются» глюкозой, что ведет к нарушению кровотока и гипоксии (кислородному голоданию) плода, что провоцирует преждевременную родовую активность матки.
Симптомы
Клиническая картина гестационного сахарного диабета довольно скудна, женщина может и вовсе не предъявлять никаких жалоб. Стоит обратить внимание на такие признаки:
- Немотивированная слабость,
- Жажда, сухость во рту,
- Частое мочеиспускание,
- Нечеткость зрения.
Диагностика
Диагностика гестационного диабета не представляет особой сложности. Она основана на определении уровня глюкозы в крови и анализе других показателей углеводного обмена.
К какому врачу обратиться?
После того, как женщина узнала о своей беременности, ей следует пойти в женскую консультацию и встать на учет. Терапевт или акушер-гинеколог во время первого приема расскажут, какие обследования и в каком объеме ей предстоят до родов.
Анализы и их показатели
Обычно при постановке на учет, на сроке 10-13 недель, все женщины проходят скрининг здоровья, который должен выявить основные отклонения беременности, включая нарушения углеводного обмена. В рамках этого скрининга проводят исследование уровня гликированного гемоглобина, а также исследование глюкозы венозной плазмы натощак и в течение дня. Этот анализ позволяет определить, был ли сахарный диабет у женщины до беременности. Чтобы диагноз подтвердили, значение гликированного гемоглобина должно превышать 6,5%.
Между 24 и 28 неделями беременности женщинам, у которых никаких отклонений ранее обнаружено не было, делают повторный тест: на определение гестационного диабета (рис. 2). Называется этот анализ «глюкозотолерантный тест» и проводится по следующей схеме:
- Утром женщина сдает кровь на глюкозу натощак,
- Затем ей дают выпить концентрированный раствор глюкозы (75 г глюкозы),
- Через 1 и 2 часа после нагрузки (выпитого раствора) проводят повторное исследование крови.
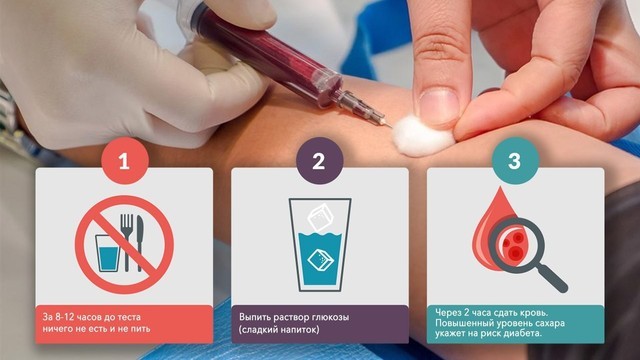 Рисунок 2. Проведение глюкозотолерантного теста. Источник: СС0 Public Domain
Рисунок 2. Проведение глюкозотолерантного теста. Источник: СС0 Public Domain
Результаты теста считаются положительными, если обнаружен хотя бы один из перечисленных признаков:
- Уровень глюкозы натощак выше 5,1 ммоль/л,
- Уровень глюкозы через 1 час после нагрузки выше 10,0 ммоль/л,
- Уровень глюкозы через 2 часа после нагрузки выше 8,5 ммоль/л.
Важно! Для диагностики ГСД подходит ТОЛЬКО глюкозотолерантный тест. Тест на гликированный гемоглобин не применяют, так как это исследование часто дает ложноотрицательный результат. Кроме того, с его помощью нельзя отследить степень повышения глюкозы в крови после приема пищи.
Есть ли противопоказания к проведению теста?
Да, есть. Абсолютные и относительные.
К абсолютным противопоказаниям относятся:
- Аллергия и/или непереносимость глюкозы,
- Сахарный диабет в острой фазе (тогда тест не нужен),
- Заболевания желудочно-кишечного тракта, при которых нарушается нормальное всасывание глюкозы (обострение панкреатита, операции на желудке).
Относительные (временные) противопоказания:
- Ранний токсикоз (гестоз) беременных,
- Обострение хронических заболеваний
Важно! Вовремя определить наличие ГСД очень важно. Скрининг рекомендован всем беременным женщинам. Глюкозотолерантный тест не вредит печени, этого тестирования не следует бояться.
При постановке диагноза ГСД иногда прибегают к дополнительным исследованиям, в их числе:
- Общий анализ мочи (глюкозурия – обнаружение глюкозы в моче, которой в норме там не должно быть, а также кетоновые тела – продукты нарушенного метаболизма глюкозы),
- УЗИ плода (наличие фетопатии – нарушений развития плода).
Лечение во время беременности
Терапия ГСД – задача сложная и комплексная. Препараты подбираются так, чтобы не нанести вред плоду. А лечение при необходимости может продолжаться и после родов.
Диета
Соблюдение особого режима питания — это первая ступенька на пути к избавлению от диабета беременных. Медикаментозное лечение ГСД не будет эффективным без соблюдения диеты. На что нужно обратить внимание:
- Необходимо исключить быстрые углеводы (сладости, выпечку, белый хлеб, пирожные, фрукты), а также ограничить жиры,
- Приемов пищи должно быть несколько, питаться следует каждые 2-3 часа,
- Следует потреблять достаточно белка и сократить потребление продуктов с высоким содержанием крахмала (рис, хлеб, макаронные изделия, картофель, кукуруза),
- Полезным будет увеличение потребления овощей и зелени, растительных масел и других продуктов, богатых ненасыщенными жирами,
- Важно соблюдать баланс белков, углеводов и жиров, а также следить за калорийностью своего рациона.
Важно! Нельзя самостоятельно назначать себе диету! Она должна быть составлена специалистом с учетом потребностей будущей мамы и малыша.
Помимо изменений в рационе, включите в свой распорядок дня умеренную регулярную физическую активность. Занимайтесь не менее 150 минут в неделю, очень полезно плавание.
Отслеживание содержания сахара в крови
Второй шаг в борьбе с ГСД — это ежесуточный контроль сахара в крови. Он нужен, чтобы понять, помогает ли диета.
Чтобы определять у себя глюкозу, не нужно ходить к врачу, для это существует специальный прибор — глюкометр (рис.3).
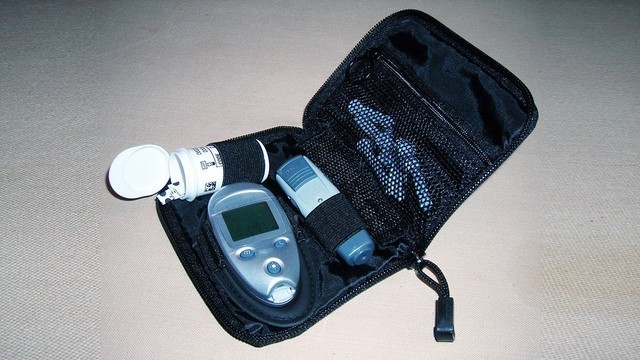 Рисунок 3. Комплект из глюкометра, ручки для прокалывания кожи, набора тест-полосок и иголок для ручки-картриджа. Источник: WikiMedia
Рисунок 3. Комплект из глюкометра, ручки для прокалывания кожи, набора тест-полосок и иголок для ручки-картриджа. Источник: WikiMedia
С его помощью больные с ГСД проверяют свои показатели глюкозы натощак и через 1-2 часа после еды каждый день в течение недели, занося полученные данные в журнал. Исходя из полученных результатов врач-эндокринолог решает, потребуется ли медикаментозное лечение, или ГСД уже взят под контроль с помощью ограничений в питании. Лекарства назначают, если одна треть или более результатов говорят о содержании глюкозы:
- натощак — более 5,3 ммоль/л,
- через час после еды — более 7,2-7,8 ммоль/л,
- через 2 часа после еды — более 6,5 ммоль/л.
Иногда врач также просит вести дневник артериального давления, массы тела и питания. Контролировать сахар также можно в моче, используя тест-полоски.
Важно! Уже появились приборы без иголки – ее заменяет датчик в виде пластыря, который наклеивают на кожу. Глюкометр считывает его показания в непрерывном режиме. Можно настроить прибор так, чтобы данные шли на мобильный телефон или сразу отправлялись врачу.
Медикаментозное лечение: инсулин
Для контроля уровня гликемии назначают сахароснижающие препараты:
- При неконтролируемой гликемии и наличии фетопатии в первую очередь применяют инсулин. Он безопасен для плода, дозу и режим введения устанавливает эндокринолог в индивидуальном порядке.
- В некоторых случаях для лучшего контроля гликемии устанавливают инсулиновую помпу.
- Применяют таблетированные сахароснижающие препараты строго по показаниям.
Во время лечения контроль сахара в крови не прерывают, все данные о дозах препаратов и содержании глюкозы в крови записывают, чтобы врач мог корректировать схему их приема.
Важно! Инсулин считают лучшим средством лечения ГСД. На сегодняшний день нет достаточно данных, чтобы судить об отложенных эффектах других сахароснижающих препаратов.
Роды при ГСД
Гестационный диабет не мешает естественным родам и не является показанием к кесареву сечению. Рожать следует не позднее 38–39 недель беременности. Кесарево сечение выполняют по стандартным показаниям:крупный плод, его тяжелая патология, узкий таз и т.д. Дополнительными показаниями являются выраженные признаки диабетической фетопатии.
После родов
Гестационный диабет – заболевание, характерное для беременности. После родов ГСД проходит, так как гормональный фон нормализуется.
Однако нельзя забывать, что ГСД служит фактором риска развития сахарного диабета 2 типа и повторного заболевания во время следующей беременности.
Сразу после родов, если была назначена инсулинотерапия, она отменяется. В течение первых дней уровень глюкозы контролируют путем забора венозной крови. Если никаких отклонений нет, через 6–12 недель после родов проводят глюкозотолерантный тест, чтобы исключить диабет 2-го типа.
Если во время беременности был диагностирован ГСД, необходимо соблюдать диету и заниматься дозированными физическими нагрузками. В остальном нет никаких ограничений, после ГСД можно кормить грудью как обычно.
Прогноз
Своевременная терапия ГСД с помощью инсулина сокращает риск развития осложнений на 98%. Тяжелые последствия после болезни наблюдаются, если вовремя не поставлен диагноз и лечение отсутствует.
Важно! ГСД протекает незаметно, но может нанести большой вред ребенку, став причиной:
- различных пороков развития плода,
- Макросомии (крупные размеры плода),
- Гипогликемии и дыхательных нарушений у новорожденного,
- Сердечно-сосудистых и неврологических заболеваний,
- Метаболического синдрома (нарушение углеводного обмена).
Самый страшный исход – внутриутробная гибель плода и выкидыш.
Однако, ГСД увеличивает риск развития диабета первого и второго типа в будущем. Вероятность развития сахарного диабета 1 типа составляет 5,7% в течение последующих 7 лет, 2 типа — вплоть до 50%.
У ребенка, родившегося у матери с ГСД, также повышен риск ожирения и возникновения сахарного диабета.
Профилактика
Основная мера профилактики ГСД – контроль веса и тщательное планирование беременности.
Ожирение является одним из главных факторов риска развития ГСД. Чем больше жира в организме, тем в меньшей степени его клетки становятся отзывчивыми на команды инсулина захватить из крови глюкозу.
Важно! Пытаться похудеть во время беременности не стоит. Вы должны есть достаточно, чтобы плод не пострадал от недостатка нутриентов.
Заключение
Итак, что необходимо запомнить о гестационном сахарном диабете:
- ГСД – заболевание, затрагивающее исключительно беременных женщин. После родов оно проходит.
- ГСД несет существенные риски осложнений как для матери, так и плода.
- Заболевание поддается профилактике – рекомендуют контролировать вес и тщательно планировать беременность.
- Сахарный диабет беременных не является абсолютным показанием для кесарева сечения.
- Если поставлен диагноз ГСД – не паниковать! Следуйте рекомендациям врача, следите за уровнем глюкозы, артериальным давлением, ведите дневник питания, а также не забывайте об умеренных физических нагрузках (ходьбы будет достаточно).
Источники
- Gestational Diabetes Mellitus // American Diabetes Association Diabetes Care 2003 Jan; 26(suppl 1): s103-s105. https://doi.org/10.2337/diacare.26.2007.S103
- Thomas R. Moore. Maternal Morbidity. Diabetic retinopathy // Medscape. – 2020
Источник