Холестерин при гепатите с
Содержание статьи
Как привести в норму холестерин при гепатитах А, В и С
Холестерин (общий и фракции) при гепатите — один из биохимических показателей, отражающих функциональные способности органа. Его изменения (снижение или повышение) требуют коррекции образа жизни и изменения лечебной тактики. Нередки случаи нежелательного лекарственного взаимодействия, оценить и откорректировать которые сможет лечащий доктор.
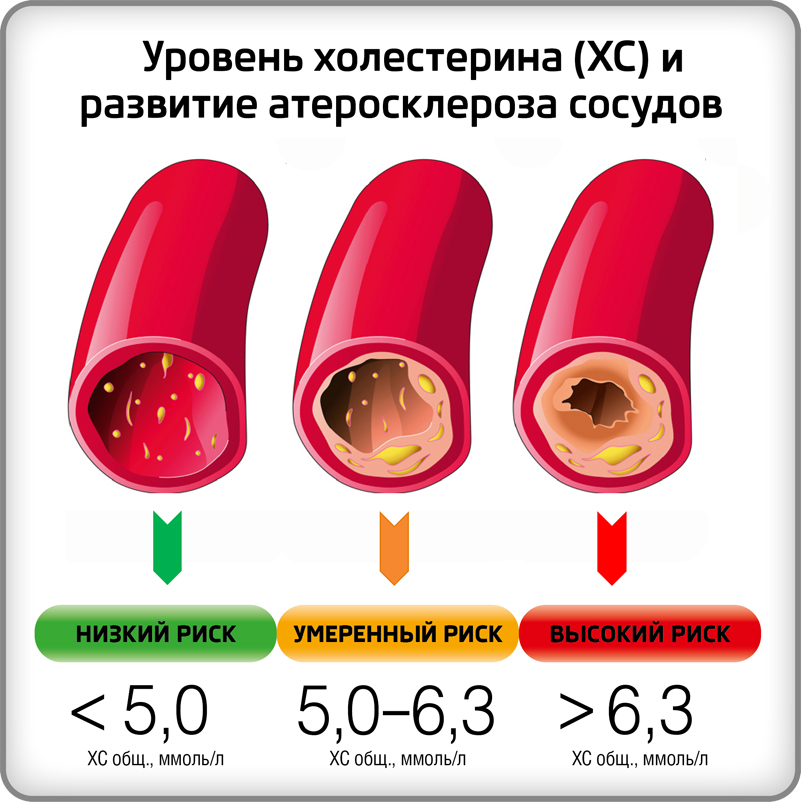
Что такое холестерин
Холестерин представляет собой комплекс нескольких липопротеинов с различной плотностью. Каждая составляющая выполняет определенные биологические функции, поэтому незаменима для человека и не может быть исключена из рациона.
Это органическое соединение является жирным спиртом. Он является обязательной составляющей клеточной оболочки (мембраны). Нарушение содержания холестерина в клеточной оболочке приводит к необратимым тяжелым изменениям биохимических процессов: усиливаются окислительные реакции, повышается проницаемость клеток для токсических субстанций, снижается устойчивость клеток к воздействию внешних повреждающих факторов.
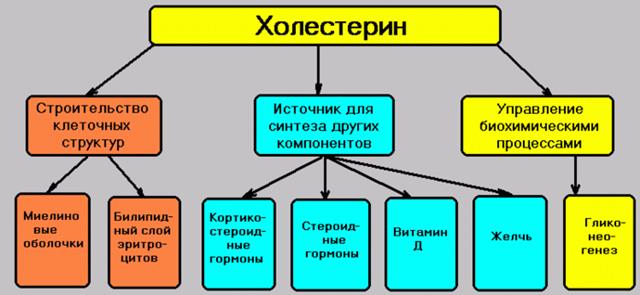
Выполнение определенных функций человеческого организма невозможно без холестерина. Он является основой для образования половых гормонов у мужчин и женщин. Без них невозможна репродуктивная функция человека. Из холестерина также образуются желчные кислоты, которые участвуют в процессах переваривания питательных веществ в кишечнике. Полноценная работа иммунной и нервной системы также невозможна без участия холестерина.
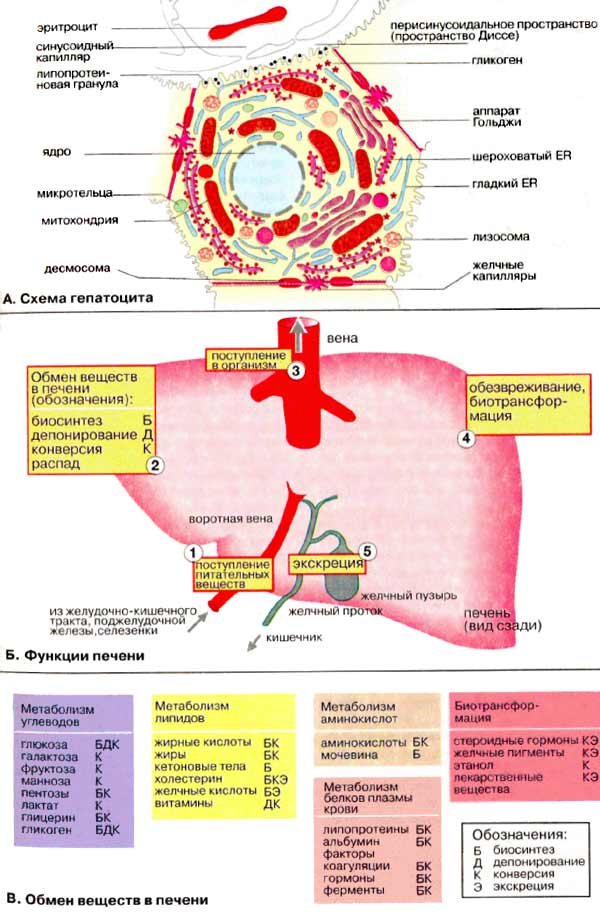
15% холестерина попадает в организм человека с пищевыми продуктами растительного и животного происхождения. Оставшаяся большая часть образуется в печени (50%), а также в коже и кишечнике. Холестерин отражает синтетическую способность печеночной ткани, так как процесс образования его молекулы из исходного ацетилкоэнзима А сложный и длительный. Именно поэтому содержание холестерина — важный показатель при хронических вирусных гепатитах.
Ошибочно полагать, что холестерин приносит только вред. Оценивая риск развития сердечно-сосудистых катастроф (инфаркта, инсульта), лечащий доктор использует информацию не только об уровне именно холестерина, но и других липидов. Необходимо исследовать несколько показателей жирового обмена. Среди них наиболее значимы:
- частицы с минимальной плотностью — хиломикроны;
- липопротеидовые субстанции с очень низкой плотностью (они же ЛПОНП);
- липопротеидовые молекулы с низкой плотностью (ЛПНП);
- липопротеидовые соединения с высокой плотостью (ЛПВП).
Важно не только определенное количество холестерина, но и соотношение его с концентрацией ЛПВН и ЛПНП. Медикаментозной коррекции требует как высокое содержание холестерина и ЛПНП, так и низкая концентрация ЛПВП.
Взаимосвязь гепатита и уровня холестерина
При хроническом воспалительном процессе (гепатите) нарушается структура печеночной ткани, а также проницаемость клеточных мембран. Происходит снижение всех функциональных возможностей печени. Клетки неспособны в достаточной мере нейтрализовать и выводить все токсические субстанции, а также синтезировать необходимые вещества, в том числе и холестерин.
С другой стороны, при длительно протекающих хронических гепатитах отмечается дисбаланс липопротеидов. Повышается содержание липопротеидов низкой плотности и понижается концентрация липопротеидов низкой плотности. Это приводит к целому каскаду других нежелательных биохимических и патофизиологических процессов:
- формируется устойчивость клеток всех тканей к инсулину — инсулинорезистентность;
- происходит уменьшение просвета сосудов различного калибра — ухудшается микроциркуляция;
- избыток жировой ткани проявляется в виде ожирения 3-4 степени;
- увеличивается концентрация глюкозы в крови, формируется «замкнутый круг» и сахарный диабет 2 типа.
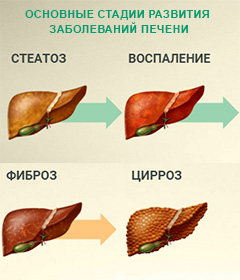
Накопление жиров в самой ткани печени получило название стеатоза. Вместо функционально полноценных гепатоцитов в различных отделах печени появляются и разрастаются адипоциты — жировые клетки. Они не могут выполнять необходимые синтетические функции, на сохранившиеся клетки ложится усиленная нагрузка. При гепатитах количество здоровых клеток невелико, так как продолжается репликация вируса.
Стеатоз печени непосредственно взаимосвязан с фиброзом и циррозом печени. Эти патологические процессы взаимно потенцируют друг друга. Жировые отложения внутри печени перерождаются в соединительную ткань, что еще больше снижает функциональные резервы органа.
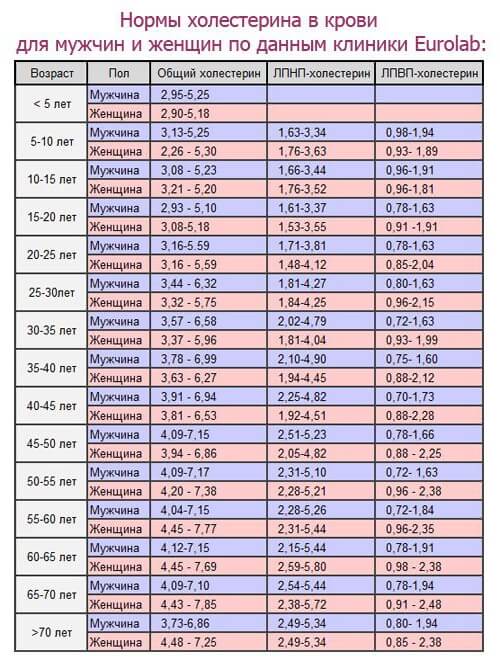
Норма содержания липопротеинов в крови
Нормальные показатели липидного обмена человека выглядят ориентировочно так:
| Холестерин, ммоль / л | менее 5,16 |
| ЛПНП, ммоль / л | менее 2,5 |
| ЛПВП, ммоль / л | менее 1,02 |
Незначительные отклонения от этих границ не следует воспринимать как повод для паники — это может быть техническая погрешность или временная индивидуальная особенность. Поводом для коррекции образа жизни и характера питания, а также динамического наблюдения являются пограничные показатели:
| Холестерин, ммоль / л | до 6,9 |
| ЛПНП, ммоль / л | до 4,9 |
| ЛПВП, ммоль / л | до 1,53 |
Значительное повышение показателей липидного обмена — угроза развития атеросклероза сосудов различного калибра и, как следствие, сердечно-сосудистых осложнений. ЛПНП или так называемый «плохой холестерин» является морфологической основой для образования атеросклеротических бляшек. В результате нарушается проходимость сосуда и снижается кровоснабжение всего органа. ЛПВП обладают диаметрально противоположным эффектом — они препятствуют образованию атеросклеротических бляшек, сохраняя эластичность сосудистой стенки.

Стойкое изменение показателей липидного обмена требует медикаментозного вмешательства. Понизить концентрацию холестерина и ЛПНП можно с помощью особой группы лекарственных препаратов — статинов. Но они не всегда сочетаются с противовирусными средствами, которые принимает пациент с гепатитом.
Гепатит С склонен к длительному и бессимптомному течению. Нередко он выявляется через много лет после заражения, когда патологические биохимические реакции приводят к необратимым изменениям в тканях. Проведены клинические исследования, показывающие взаимосвязь фиброза и стеатоза печени, а также повышенного уровня холестерина и ЛПНП.
Гепатит В протекает с более выраженной клинической симптоматикой, но также может трансформироваться в цирроз печени. Опубликованы данные, подтверждающие возможность быстрой трансформации хронического гепатита В в гепатоцеллюлярную карциному.
Нормальные показатели липидного обмена у больного с гепатитом не отличаются от таковых у здорового человека. Пограничные и повышенные значения требуют пристального внимания со стороны самого пациента и лечащего врача.
Как нормализовать показатель холестерина при гепатите
Самостоятельное применение препаратов, снижающих уровень холестерина и ЛПНП, может привести к значительному ухудшению состояния. Любое изменение лечебной тактики следует уточнить у доктора, который наблюдает пациента с гепатитом. Принципиальной разницы, какой именно гепатит у пациента, нет. Коррекция образа жизни и лекарственные препараты одинаковые вне зависимости от диагноза пациента.
При низком уровне
Если понижен холестерин — это плохой диагностический признак. В совокупности с другими изменениями он свидетельствует о значительном снижении синтетических возможностей печени. Такая «случайная биохимическая находка» является поводом для внеочередной консультации лечащего доктора и тщательного обследования. Возможно, наблюдается прогрессирование гепатита.
Лекарственных средств, способных повышать уровень холестерина, нет. Пациенту с гепатитом необходимо пересмотреть рацион, возможно, недостаточное количество жиров поступает извне. В изменении нуждается и противовирусная терапия: существенные биохимические нарушения свидетельствуют о низкой ее эффективности при гепатите любой этиологии.

При высоком уровне
Повышение концентрации холестерина и ЛПНП — это показание для назначения статинов как профилактического средства для предупреждения развития инфаркта и инсульта. Первые поколения статинов (аторвастатин) противопоказаны при патологии печени, сопровождающейся повышением активности АлАт и АсАт.
Выходом из ситуации являются новые поколения статинов, например, розувастатин. Важно подобрать правильную дозу, так как сниженная не приведет к желаемому эффекту, а повышенная снизит уровень холестерина ниже нормы. Любые статины назначаются пожизненно, так как при их отмене липидный дисбаланс возвращается. Поэтому важно подобрать правильную разумную дозировку лекарственного средства для пациента с гепатитом.
Заключение
Изменение содержания холестерина и липопротеидов различной плотности — важный диагностический признак при гепатите. Для коррекции серьезных нарушений требуется изменение питания, образа жизни и лекарственная коррекция.
Источник
Russian National Atherosclerosis Society
Врач-кардиолог, доктор медицинских наук Игорь Владимирович Сергиенко ответил на вопросы читателей noatero.ru
Какова норма холестерина крови? Надо ли снижать его уровень в случае повышения? И как это сделать?
— Какова норма холестерина?
Нормальный уровень холестерина различается у различных людей. Как такое может быть? Дело в том, что у людей некоторыми заболеваниями уровень холестерина должен быть ниже, чем у здоровых лиц.
Уровень общего холестерина должен быть ниже, чем 5.2 ммоль/л. Однако правильнее смотреть не общий холестерин, а его фракции — «плохой» холестерин ЛНП и «хороший» ЛВП (липопротеины низкой и высокой плотности соответственно). Итак, у здоровых лиц уровень ЛНП должен быть ниже 3.5 ммоль/л, у здоровых лиц с умеренно выраженным факторами риска — ниже 3.0 ммоль/л. У лиц с выраженными факторами риска — ниже 2.6 ммоль/л. У больных ИБС, с перенесённым инсультом, перемежающейся хромотой, сахарным диабетом, почечной недостаточностью — ниже 1.8 ммоль/л. Какой уровень холестерина ЛНП должен быть в каждом конкретном случае решает врач. И последнее — если холестерин измерен в мг/дл, то для перевода в ммоль/л разделите значение на 38.7. Например, 100 мг/дл = 1.8 ммоль/л.
— Какие существуют факторы риска повышения холестерина? При каких заболеваниях он повышается?
Факторы риска повышения холестерина — неправильное питание, гиподинамия, стрессы, курение, ожирение. Также существуют наследственные заболевания — семейная гиперхолестеринемия, при которых уровень холестерина сильно повышен.
Однако бывает вторичная гиперлипидемия. Холестерин повышается при декомпенсированном сахарном диабете, гипотиреозе, почечной недостаточности. В первую очередь в этих случаях надо лечить заболевание, вызвавшее гиперхолестеринемию.
— Может ли гепатит В стать причиной повышения холестерина? Надо ли снижать ХС в данном случае?
Гепатит не приводит к повышению уровня холестерина. Если холестерин повышен у человека с гепатитом, снижать его обязательно надо. Но в этом случае особое внимание надо обратить на уровень трансаминаз — АСТ, АЛТ [определяются с помощью биохимического анализа крови].
— Как влияет употребление алкоголя на уровень холестерина? Говорят, что алкоголь «чистит сосуды» от бляшек?
— Малые дозы алкоголя (эквивалент 30 мл спирта в сутки) действительно могут положительно влиять на липидный спектр крови. Но, как говорится, все есть лекарство и все есть яд. Зависит от дозы. Употребление алкоголя в большом количестве не приведет к повышению холестерина, но вызовет поражения других органов и систем. Так что главное здесь — не переусердствовать! И, разумеется, употребление алкоголя не может служить альтернативой приёму препаратов для снижения холестерина.
— Надо ли снижать холестерин до нормы и почему?
— Понижение холестерина до целевых уровней обязательно, так как только в этом случае происходит остановка роста атеросклеротических бляшек. Если снизить холестерин недостаточно, то рост бляшек продолжится, что может послужить причиной серьезных сердечно-сосудистых осложнений — инфаркта и инсульта.
— Если человек молодой (моложе 40 лет), но холестерин у него значительно повышен, нужно ли принимать гиполипидемические препараты?
Да, нужно. В этом случае оценивают все факторы риска, после чего определяется целевой уровень снижения холестерина ЛНП.
— Можно ли снизить холестерин с помощью лекарственных трав или других народных методов?
Можно, но незначительно, не более чем на 15% от исходного уровня. Требуется соблюдать диету со сниженным содержанием холестерина, есть продукты, содержащие грубую клетчатку, использовать растительное масло вместо животных жиров.
— Чем удалить бляшки в артерии? Возможно ли их «растворить»?
Атеросклеротическая бляшка является сложным образованием. Это не «налипший холестерин». Поэтому растворить бляшку невозможно. Но можно уменьшить её размер и, самое главное, стабилизировать бляшку, то есть укрепить ее стенки. Нестабильная бляшка опасна образованием тромбов, которые могут оторваться и закупорить мелкие сосуды сердца и мозга, что приведет к инфаркту или инсульту. Стабилизация бляшки достигается назначением препаратов для снижения холестерина до достижения целевых уровней липидов.
— Если на фоне соблюдения диеты и приема холестеринснижающих препаратов (статинов), холестерин достиг нормальных значений, значит ли это, что можно дать организму «передышку» и прекратить прием лекарств, оставив только диету?
Статины следует принимать ежедневно без перерывов. Приём статинов не оказывает отрицательного влияния на органы и системы, поэтому нет нужды в «передышке».
Источник
8 мифов о холестерине: ответы на самые важные вопросы
Опубликовано: 07.05.2018 Обновлено: 09.03.2021 Просмотров: 103306
Миф №1. Высокий уровень холестерина не передается по наследству
На самом деле: ДА
Семейная гиперхолестеринемия — генетическое заболевание, вызванное рядом мутаций в гене рецептора липопротеина низкой плотности на 19-й хромосоме. Этот генетический сбой влияет на способность печени эффективно регулировать уровень «плохого» холестерина, то есть липопротеинов низкой плотности (ЛПНП). Это приводит к повышенным общим показателям холестерина и может спровоцировать риск сердечно-сосудистой катастрофы (инфаркт, инсульт).
Наследуются разные формы заболевания. В случае аутосомно-рецессивного наследования заболеет ребенок, получивший два патологических гена от каждого родителя, и тогда гиперхолестеринемия проявится еще в детском возрасте. Такое состояние ребенка требует обязательного медикаментозного лечения.
При аутосомно-доминантном типе наследования заболевания может быть два варианта проявления болезни. Когда ребенок получает от родителя один патологический ген, заболевание протекает «мягче» и позже проявляется. Когда он наследует два патологических гена, заболевание возникает в раннем детском возрасте и протекает тяжелее.
Кроме этих форм, существуют формы первичной гиперхолестеринемии других типов наследования и приобретенная гиперхолестеринемия. Они легче поддаются лечению.
Чтобы исключить генетические риски, можно провести в СИТИЛАБ исследование 66-10-018 — Генетический риск атеросклероза и ИБС, предрасположенность к дислипидемии.
Миф №2. Холестерин поступает в организм только с пищей
На самом деле: НЕТ
80 % холестерина синтезируется в организме. Поэтому отказ от продуктов, содержащих холестерин, кроме проблем ничего не даст. Ежедневно тело синтезирует примерно 1000 мг холестерина, необходимого для пищеварения, развития клеток, производства витаминов и гормонов.
Дисбаланс холестерина в организме в первую очередь обусловлен внутренними проблемами, а не дефицитом, связанным с пищей. В первую очередь определяющими факторами являются:
- наследственная предрасположенность;
- заболевания печени и почек;
- вирусные заболевания;
- сахарный диабет;
- прием лекарств;
- гормональный сбой;
- возраст.
Повышение уровня холестерина и развитие гиперхолестеринемии возможны при чрезмерном употреблении продуктов с повышенным содержанием насыщенных жиров (сливочное масло, жирное мясо, яйца, сыр) и транс-жиров (жареные продукты, весь фаст-фуд) на фоне нарушений в работе печени.
Миф №3. Холестерин выполняет второстепенную функцию в организме
На самом деле: НЕТ
Холестерин — важнейший компонент жирового обмена и структурная часть гормонов, например, эстрогена и тестостерона, витамина D, желчных кислот, необходимых для переваривания жиров; он используется для построения мембран клеток. В крови холестерин находится в свободном и связанном состоянии с белками. Липопротеины низкой плотности (ЛПНП) — комплексы холестерина с меньшим количеством белка («плохой» холестерин). Их уровень увеличивается в крови в случае нарушений обмена веществ, ведущих к атеросклерозу.
Липопротеины высокой плотности (ЛПВП) — высокобелковые комплексы холестерина («хороший» холестерин) — обладают защитными свойствами для сосудов.
Норма холестерина ЛПВП — 0,-9-1,9 мМ/л. Снижение показателей с 0,9 до 0,78 мМ/л в четыре раза повышает риск развития атеросклероза. Увеличение показателей в большую сторону наблюдается на фоне интенсивной физической активности, под влиянием лекарств, снижающих общий уровень содержания липидов.
Норма холестерина ЛПНП — менее 3,5 мМ/л. Повышение концентрации ЛПНП (выше 4,0 мМ/л) свидетельствует об ожирении, снижении функции щитовидной железы; может быть на фоне приема бета-блокаторов, мочегонных препаратов, контрацептивов. Снижение ниже 3,5 мМ/л возникает в результате голодания, заболеваний легких, анемии, злокачественных новообразований.
Миф № 4. Повышенное содержание холестерина в крови провоцирует атеросклероз
На самом деле: ДА
Увеличение концентрации холестерина — гиперхолестеринемия — достоверный факт развития атеросклероза. Высокие риски атеросклероза коронарных артерий наблюдаются уже при величинах свыше 5,2-6,5 ммоль/л (200-300 мг/дл) — это пограничная зона или зона риска. Показатели 6,5-8,0 ммоль/л свидетельствуют об умеренной, а свыше 8,0 ммоль/л о выраженной гиперхолестеринемии. Безопасным считается уровень менее 5,2 ммоль/л (200 мг/дл). В этом случае риск атеросклероза минимальный.
Миф №5. Гиперхолестеринемия не лечится
На самом деле: НЕТ
Гиперхолестеринемия лечится, в том числе семейная. Для этого применяют комплексные методы терапии. В первую очередь назначают статины, фибраты — специальные липидосодержащие препараты, которые уменьшают количество холестерина в крови, тем самым снижая риск осложнений, возможных при атеросклерозе. Из немедикаментозных методов применяют диету и физические нагрузки для нормализации веса и профилактики ожирения, отказ от вредных привычек (употребление алкоголя, курение).
Миф №6. Занятия спортом могут понизить уровень «плохого» холестерина
На самом деле: ДА
Если риск развития сердечно-сосудистых заболеваний и гиперхолестеринемии по семейной линии минимальный, то уменьшить показатели «плохого» холестерина помогут занятия фитнесом. Так, например, было доказано, что через три недели занятий у женщин с диабетом II типа уровень липопротеинов низкой плотности (ЛПНП) снизился на 21%, а уровень триглицеридов — на 18%.
Однако не стоит экспериментировать с физическими нагрузками, если у вас диагностированы стенокардия, заболевания периферических артерий, высокие уровни «плохого» холестерина. В этом случае в первую очередь рекомендован прием лекарственных препаратов, а потом уже зарядка.
Миф №7. Существуют продукты, снижающие уровень холестерина в крови
На самом деле: ДА
При повышенном риске развития гиперхолестеринемии разумно ограничить до физиологического минимума продукты, содержащие насыщенные жиры (жирные сорта мяса, сливочное масло, яйца, сыр). Это действительно может привести к снижению уровня общего холестерина в крови. Однако многие заменяют насыщенные жиры полиненасыщенными. Доказано, например, что омега-6 жирные кислоты понижают уровень «хорошего» холестерина (ЛПВП). Они содержатся в маслах: льняном, виноградных косточек, кунжутном, арахисовом, кукурузном. Многие считают эти виды масел более полезными, чем подсолнечное. На самом деле, здоровая альтернатива — это оливковое масло, которое помогает снизить уровень холестерина и ЛПНП, не снижая уровень «хороших» ЛПВП. Таким же эффектом обладают морская рыба жирных сортов и оливки.
Миф №8. До 40 лет анализы на холестерин можно не делать
На самом деле: НЕТ
Контролировать уровень холестерина, ЛПВП, ЛПНП, триглицеридов необходимо с 25 лет. Малоподвижный образ жизни, нездоровые перекусы, пристрастие к курению, алкоголю, который оказывает повреждающее действие на печень, могут приводить к повышению уровня холестерина. Важно понимать, что гиперхолестеринемия, уровень более 5,2 ммоль/л, в четыре раза повышает риск развития атеросклероза, ишемической болезни сердца, артериальной гипертензии.
Чтобы пройти обследование и узнать, в норме ли показатели липидов, в СИТИЛАБ можно выполнить комплексные профили тестов:
99-20-022 — Липидный профиль сокращенный
В состав профиля входят:
- Холестерин.
- Триглицериды.
- Холестерин ЛПВП.
- Холестерин ЛПНП (прямое определение).
- Индекс атерогенности.
99-20-021 — Липидный статус
Он рекомендуется всем, но особенно тем, у кого есть лишний вес.
В состав профиля входят 8 показателей, в том числе общий холестерин, ЛПВН, ЛПНП, а также триглицериды, липопротеин А, аполипротеин А1 и B и индекс атерогенности, который отражает баланс между «плохим» и «хорошим» холестерином.
Будьте здоровы!
Источник