Холестерин все будет хорошо
Содержание статьи
. . — .
:
- ?
- ?
?
, ? , , . : , , . .
, , ?
?
, . .
. , . . .

( 24%), 17%, ( ) 15%, 5-7%.
:
, .
(, , ). ( , ) .
, D. , .
( 75%) 20-25% . , , .
?
80-90- . , , . , . , . ? , .
. . , , . . , . , .
( ) -, . -, . .
:
( ) , . .
: , ?
CNN:
— () | |
1.8 / | |
2.6 / | , |
2.6 — 3.3 / | |
3.4 — 4.1 / | |
4.1 4.9 / | |
4.9 / | |
— () | |
1.0 /( ) | |
1.3 / ( ) | |
1.0 1.3 / ( ) | |
1.3 1.5 / ( ) | |
1.6 / | |
1.7 / | |
1.7 2.2 / | |
2.3 5.6 / | |
5.6 / | |
: , ?
— | — | ||
2.90-5.18 / | |||
5-10 | 2.26 5.30 / | 1.76 3.63 / | 0.93 1.89 / |
10-15 | 3.21-5.20 / | 1.76 3.52 / | 0.96 1.81 / |
15-20 | 3.08 5.18 / | 1.53 3.55 / | 0.91 1.91 / |
20-25 | 3.16 5.59 / | 1.48 4.12 / | 0.85 2.04 / |
25-30 | 3.32 5.75 / | 1.84 4.25 / | 0.96 2.15 / |
30-35 | 3.37 5.96 / | 1.81 4.04 / | 0.93 1.99 / |
35-40 | 3.63 6.27 / | 1.94 4.45 / | 0.88 2.12 / |
40-45 | 3.81 6.53 / | 1.92 4.51 / | 0.88 2.28 / |
45-50 | 3.94 6.86 / | 2.05 4.82 / | 0.88 2.25 / |
50-55 | 4.20 7.38 / | 2.28 5.21 / | 0.96 2.38 / |
55-60 | 4.45 7.77 / | 2.31 5.44 / | 0.96 2.35 / |
60-65 | 4.45 7.69 / | 2.59 5.80 / | 0.98 2.38 / |
65-70 | 4.43 7.85 / | 2.38 5.72 / | 0.91 2.48 / |
> 70 | 4.48 7.25 / | 2.49 5.34 / | 0.85 2.38 / |
, .
, , :
. , . , ( -) 2-4%. .
. 10%, . 6-8%. .
. , . 12-15% .
. , , ( ), . , . 13-15%.
. . . , .
40
40 45 . 3.81-6.53 /, — 1.92-4.51 /, — 0.88-2.28.
45-50 . 3.94-6.86 /, — 2.05-4.82 /, — 0.88-2.25.
50
50-55 . 4.20 7.38 /, — 2.28 5.21 /, — 0.96 2.38 /.
55-60 . 4.45 7.77 /, — 2.31 5.44 /, — 0.96 2.35 /.
60
60-65 . 4.43 7.85 /, — 2.59 5.80 /, — 0.98 2.38 /.
65-70 . 4.20 7.38 /, — 2.38 5.72 /, — 0.91 2.48 /.
70 . 4.48 7.25 /, — 2.49 5.34 /, — 0.85 2.38 /.
— | — | ||
2.95-5.25 / | |||
5-10 | 3.13 5.25 / | 1.63 3.34 / | 0.98 1.94 / |
10-15 | 3.08-5.23 / | 1.66 3.34 / | 0.96 1.91 / |
15-20 | 2.91 5.10 / | 1.61 3.37 / | 0.78 1.63 / |
20-25 | 3.16 5.59 / | 1.71 3.81 / | 0.78 1.63 / |
25-30 | 3.44 6.32 / | 1.81 4.27 / | 0.80 1.63 / |
30-35 | 3.57 6.58 / | 2.02 4.79 / | 0.72 1.63 / |
35-40 | 3.63 6.99 / | 1.94 4.45 / | 0.88 2.12 / |
40-45 | 3.91 6.94 / | 2.25 4.82 / | 0.70 1.73 / |
45-50 | 4.09 7.15 / | 2.51 5.23 / | 0.78 1.66 / |
50-55 | 4.09 7.17 / | 2.31 5.10 / | 0.72 1.63 / |
55-60 | 4.04 7.15 / | 2.28 5.26 / | 0.72 1.84 / |
60-65 | 4.12 7.15 / | 2.15 5.44 / | 0.78 1.91 / |
65-70 | 4.09 7.10 / | 2.49 5.34 / | 0.78 1.94 / |
> 70 | 3.73 6.86 / | 2.49 5.34 / | 0.85 1.94 / |
, . ( : ). . 50- , .
:

:
;
;
;
( ).
60-70- , . 90- , . .
? . , . . , , 95 .
, , . , ( 95), . , . , , , .
. , .
, , 25 75% . .
, . , , 25% . , . , (, ), (, ..), -.
, . ( ) . , , . , , 4 .
:

: , , ?
. , , . , 65% , .
( )
. . .
. , . , , , . , , .
, , , , (, ..) .
.
, , . , — (, .) . .
, .
?
. XX (1912 ). .
. . -. . .
, . , . , , .
. 90- , , .. ( ).
2006 Neurology . — 100-105 . , , .

, , , , . . . , . , .
, . . . , . , . .
, . , , , .
, !
: ?
: | ,
:
. . . (2004 .). — , (2006 .).
:
 | ? ? , , . , 5,0 / ( : ). … |
 | ? ? ? , , ( -) (-) . , , … |
 | — . . (, 75%) : . ( 25%). . , … |
 | , . , , , … |
 | , ? , , , . , … |
 | , . , , . , . , … |
Источник
Что такое «хороший» и «плохой» холестерин, каковы нормы соотношения и способы поддержания баланса?
 Холестерин бывает разный. Один защищает организм от развития атеросклероза, другой способствует образованию холестериновых бляшек. Когда их концентрация в крови сбалансирована, человек здоров и хорошо себя чувствует. В статье будут рассмотрены нормы хорошего и плохого холестерина, функции каждой фракции и последствия нарушения их баланса.
Холестерин бывает разный. Один защищает организм от развития атеросклероза, другой способствует образованию холестериновых бляшек. Когда их концентрация в крови сбалансирована, человек здоров и хорошо себя чувствует. В статье будут рассмотрены нормы хорошего и плохого холестерина, функции каждой фракции и последствия нарушения их баланса.
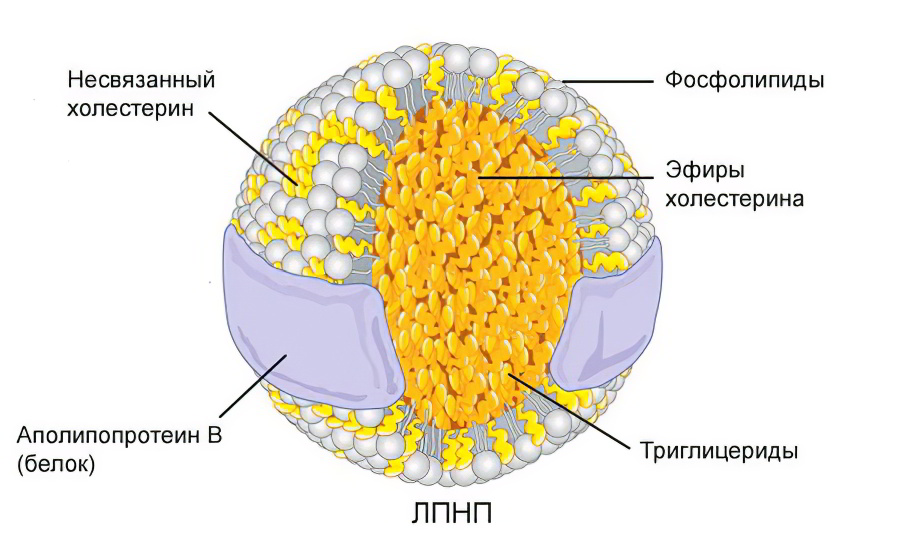
Принцип деления холестерина на хороший (ЛПВП) и плохой (ЛПНП)
Жиры поступают в пищеварительный тракт и расщепляются панкреатическими ферментами в тонкой кишке на триглицериды. В таком виде они всасываются в кровь. Но жиры не смешиваются с жидкостями и не могут свободно двигаться по кровотоку. Кроме того, они должны быть доставлены к печени. Именно там происходит трансформация триглицеридов в холестерин. Только в виде него липиды усваиваются тканями, используются ими в качестве строительного материала и источника энергии.

Как только жиры расщепились и попали в кровь, они объединяются с белками. Образуются транспортные комплексы – липопротеины. Это мешочки с жировыми молекулами, на их поверхности расположены белки – рецепторы. Они чувствительны к клеткам печени. Это позволяет им безошибочно доставлять жиры к месту назначения. В таком же виде транспортируется в печень любой избыток липидов из кровяного русла.
Это «хорошие» липопротеины, они же называются «хорошим» холестерином. Обозначается он как ЛПВП (липопротеиды высокой плотности).
Есть еще ЛПНП и ЛПОНП (липопротеиды низкой и очень низкой плотности) – «плохой» холестерин. Это такие же мешочки с молекулами жира, но на их поверхности белки-рецепторы практически отсутствуют. Цель назначения липопротеидов низкой и очень низкой плотности другая – ткани. Они разносят холестерин, который вырабатывается печенью, по организму.
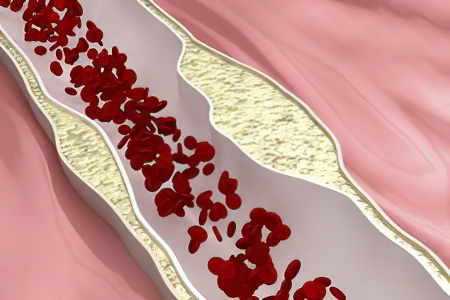
Если по каким-то причинам содержание «плохих» липопротеидов повышается, они оседают на поврежденных стенках сосудов. Образуется атеросклеротическая бляшка.
Когда сосуд поврежден, образуются микротрещины и раны на его эпителии. Тромбоциты мгновенно «облепляют» повреждение и образуют сгусток. Он останавливает кровотечение. Этот сгусток имеет тот же заряд, что ЛПНП, поэтому они притягиваются друг к другу. Со временем бляшка твердеет, повреждает сосуд вторично и нарушает скорость кровотока. Поэтому ЛПНП и ЛПОНП – «плохие».

Оседание ЛПНП и ЛПОНП («плохого» холестерина) на стенках сосудов, что сужает их просвет.
Когда сосуд слишком узкий, крови трудно проникать через него. Кровоток замедляется. Сердце начинает работать в большую силу, чтобы компенсировать нехватку скорости интенсивностью напора. В результате развивается гипертония и патологическое увеличение сердечной мышцы. Формируется сердечная недостаточность с риском развития инфаркта миокарда.
Другое опасное последствие – тромб может оторваться и пуститься по кровотоку. В узком просвете сосудов он может застрять. В 82% это скоропостижная смерть от инсульта (если тромб попал в мозг) или от инфаркта (если проник в сердце).
Нормы хорошего и плохого холестерина в анализе крови
Кровь поддерживает постоянство своего состава и уровень отдельных компонентов. Нормы холестерина определяются для каждого возраста отдельно, они отличаются и по половому признаку. Женщинам его нужно больше, холестерин – это основа для синтеза эстрогенов.
После 40 показатель «плохих» липопротеидов падает, так как замедляется обмен веществ. «Хороший» холестерин растет, чтобы своевременно транспортировать остатки жира в печень для повторной переработки.
У мужчин
Таблица 1. Содержание различных фракций холестерина у мужчин разного возраста.
| Возраст мужчины | Концентрация ЛПНП, моль/л | Концентрация ЛПВП, моль/л |
| До 14 | 1,63–3,34 | 0,79-1,68 |
| 15-19 | 1,61-3,37 | 0,78-1,68 |
| 20-29 | 1,71-4,27 | 0,78-1,81 |
| 30-39 | 2,02-4,45 | 0,78-1,81 |
| 40 и более | 2,25-5,34 | 0,78-1,81 |
У женщин
Таблица 2. Содержание различных фракций холестерина у женщин по возрастам.
| Возраст женщины | Концентрация ЛПНП, моль/л | Концентрация ЛПВП, моль/л |
| До 14 | 1,77-3,54 | 0,79-1,68 |
| 15-19 | 1,56-3,59 | 0,79-1,81 |
| 20-29 | 1,49-4,27 | 0,79-1,94 |
| 30-39 | 1,82-4,46 | 0,78-2,07 |
| 40 и более | 1,93-5,35 | 0,78-2,20 |
О чем говорит соотношение фракций?
Вероятность развития заболеваний сердца и сосудов оценивается по соотношению общего холестерина и ЛПВП. Это индекс атерогенности. Он рассчитывается на основании данных анализа крови.
Чтобы вычислить коэффициент нужно отнять из общей концентрации холестерина в анализе крови показатель «хороших» липопротеидов. Оставшаяся цифра делится вновь на ЛПВП. Полученное значение и есть индекс (коэффициент) атерогенности.

В идеале он должен быть равен 2-3, если показатель занижен, врач станет искать сопутствующее тяжелое заболевания. Оно повлияло на дисбаланс липидов. Но вероятности развития атеросклероза при заниженном коэффициенте нет.
Если полученное число выше нормы, значит, есть риск образования атеросклеротических бляшек и сердечно-сосудистых заболеваний. При показателе 3-5 риск оценивается как средний. Достаточно соблюдения диеты и увеличения физической активности, чтобы привести организм к норме. При коэффициенте атерогенности больше 5 атеросклероз присутствует и прогрессирует. Пациента беспокоит гипертония и начальная форма сердечной недостаточности.
Определение коэффициента атерогенности по Фридвальду
По методу Фридвальда на основании показателя общего холестерина и ЛПВП рассчитывается концентрация «плохого» холестерина. Риск развития сердечно-сосудистых болезней оценивается по нему.
ЛПНП = Общий ХС – (ЛПВП + ТГ/2,2)
Где ХС – это холестерин, ТГ – уровень триглицеридов в крови.
Уровень нарушений липидного обмена можно определить самостоятельно. Сравните полученное число с нормой ЛПНП в таблице для вашего пола и возраста. Чем выше концентрация «плохого» холестерина, тем больше вероятность развития атеросклероза и его последствий.
Причины повышенного уровня ЛПНП
Повышение «плохого» холестерина происходит по следующим причинам:
- обильное употребление жирной и жареной пищи, злоупотребление фастфудом;
- нарушение обмена веществ;

Гипертриглицеридемия – превышение верхних границ оптимального уровня холестерина и триглицеридов в целом.
- ожирение;
- прием гормональных препаратов;
- гормональные сбои;
- гипотиреоз – недостаточность функции щитовидной железы. Обмен веществ замедляется, ткани не успевают потреблять липиды из крови. Они остаются в кровотоке в форме ЛПНП, которые оседают на стенках сосудов;
- недостаточная физическая активность, сидячий образ жизни;
- злоупотребление алкоголем;
- заболевания печени.
При беременности холестерин всегда повышен. Это норма. После родов он резко падает. Во время вынашивания ребенка холестерин нужен для синтеза гормонов и формирования плаценты (она преимущественно состоит из липидов).
Во всех остальных случаях нарушение липидного баланса – это плохо.
Способы снижения плохого и повышения хорошего холестерина

Существует три направления коррекции нарушений липидного обмена:
- диета;
- спорт;
- медикаменты.
Если коэффициент атерогенности не больше 5, вам будет достаточно диеты и физических нагрузок. В запущенных случаях подключаются медицинские препараты.
Режим питания и диета
Диета для снижения холестерина называется «Средиземноморская». Нужно убрать из рациона все жиры животного происхождения, включить большое количество овощей, фруктов и полиненасыщенных жирных кислот (ПНЖК).
ПНЖК – это омега-3, омега-6 и омега-9. Они растворяют холестериновые бляшки. ПЖК входят в состав продуктов:
- растительных масел: оливкового, орехового, льняного, кунжутного, конопляного (самое высокое содержание ПЖК);

Полезные и вредные жиры.
- орехов;
- рыбы жирных сортов: семги, сельди, скумбрии, мойвы, форели, осетра;
- авокадо.
Животные жиры содержатся в следующих продуктах (чтобы быстро снизить уровень ХС, их нужно исключить):
- жирное мясо;
- сало, копченая и сырокопченая колбаса;
- маргарин, сливочное масло;
- сыр;
- жирные молочные продукты;
- яйца;
- жареные блюда (холестерин образуется при жарке любых продуктов на масле).
Замените животные жиры растительными. Вместо сметаны и майонеза используйте растительные масла. Они не уступают по вкусу и очень полезны. Придется отказаться и от мясных бульонов. В них содержится концентрат животных жиров. Кушайте рыбные супы. Все ПНЖК находятся в бульоне. Он быстро усваивается, а активные вещества растворяют бляшки в сосудах.
Овощи и фрукты желательно употреблять при каждом приеме пищи. Налегайте на цитрусовые, яблоки, авокадо и орехи. Среди овощей особо полезны: помидоры, кабачки, патиссоны, баклажаны, чеснок. Рекомендованные способы приготовления пищи: варка, тушение, томление на пару.
Физическая нагрузка и спорт
Нагрузка должна соответствовать вашему физическому состоянию. Лучше проконсультироваться с врачом по этому вопросу. Если проблемы с сердцем уже присутствуют, ограничьтесь ежедневными прогулками на свежем воздухе. Не менее двух часов в день.
Если состояние стабильное, атеросклероз не запущен, займитесь бегом, лечебной физкультурой. При занятиях спортом улучшается кровообращение, рассасываются холестериновые бляшки. В сочетании с диетой физическая нагрузка очень эффективна. В течение 1-2 месяцев можно понизить показатель «плохого» холестерина до нормы.
Лекарственные препараты
При назначении лекарств доктор преследует две цели:
- разредить кровь (для профилактики образования тромбов);
- понизить количество «плохого» холестерина.
Для разжижения крови назначаются препараты ацетилсалициловой кислоты. Она употребляется в маленьких дозах. Лучшими лекарствами считаются:
- «Аспирин Кардио»;
- «Ацекардол»;
- «Аспикор»;
- «ТромбоАСС».
Препараты принимают 1 раз в сутки в вечернее время. Варианты доз: 50 мг и 100 мг. Без специального назначения врача не начинайте с высокой дозировки.
Существуют препараты, разжижающие кровь и параллельно питающие сердечную мышцу: «Кардиомагнил» и «Фазостабил». В их составе присутствует ацетилсалициловая кислота, калий и магний. Микроэлементы питают сердце. Это хорошая профилактика инфаркта миокарда. Принимать лекарства нужно один раз в день вечером.
Среди препаратов, которые снижают холестерин, высокую эффективность и хорошую переносимость имеют статины. К ним относятся следующие препараты:
- «Аторвастатин»;
- «Аторис»;
- «Торвакард»;
- «Розувастатин»;
- «Розарт»;
- «Розукард».
Лекарства снижают концентрацию ЛПНП и общий холестерин в крови, позволяют повысить уровень ЛПВП, рассасывают холестериновые бляшки. Эффект препаратов накопительный, часто их назначают пожизненно. По данным клинических испытаний продолжительность жизни людей, больных атеросклерозом, при приеме этих препаратов увеличивается в среднем на 10 лет.
Употреблять лекарства нужно один раз в сутки перед сном. Возможные дозировки: 5, 10 и 20 мг. Начинают с малой дозы. При отсутствии эффекта она постепенно повышается. Этот процесс должен контролировать врач.
Как часто производится контроль показателей?
Если у вас нет отклонений от нормы, то проверяться на избыточный холестерин рекомендуют один раз в год (в возрасте после 40 лет). Молодым людям достаточно сдавать анализ крови раз в 2-3 года.
Если уровень холестерина повышен, проходите тест на него каждые 6 месяцев. Это позволит вам вовремя заметить ухудшение и начать лечиться. При необходимости частых проверок целесообразно приобрести прибор для измерения уровня холестерина в домашних условиях.
Заключение
У атеросклероза серьезные последствия. При повышении концентрации холестерина не пренебрегайте диетой. Это эффективное средство в борьбе с ним. Даже лекарственные препараты не будут эффективны без коррекции меню. «Омега-3» можно употреблять дополнительно в виде биологически-активных добавок. Это вещество питает сердце, мозг и борется с атеросклерозом. Незаменимое средство для людей, склонных к сердечно – сосудистым заболеваниям.
Источник
«Плохой» и «хороший» холестерин. Честный разговор

Дорогие друзья, здравствуйте!
Недавно получила письмо от одной читательницы:
«Не могли бы вы рассказать о препарате Крестор, его плюсах, минусах и о том, как его продавать и применять».
Как вы думаете, что меня больше всего удивило в этом сообщении?
Фраза «как его продавать?»
Я попыталась представить себе покупателя и его запрос, чтобы понять, в каком случае сотрудник аптеки может самостоятельно предложить рецептурный препарат, для назначения которого нужно тщательно выяснить анамнез, сопутствующие заболевания, принимаемые лекарства и, как минимум, взглянуть на липидный профиль клиента.
Забегая вперед, скажу, что Крестор может вызывать более 30 побочных реакций, среди которых сахарный диабет 2 типа, панкреатит и рабдомиолиз, т.е. разрушение мышц.
Однако, нарисовать в своем воображении портрет такого посетителя у меня не получилось.
Может, читательница имела ввиду что-то другое?
По правде говоря, я не люблю здесь говорить о рецептурных средствах, т.к. блог посещают не только сотрудники аптек. Очень боюсь, что кто-то неправильно использует ту информацию, которую здесь найдет, и навредит себе или своим близким. Понимаю, что нужно делать некоторые статьи закрытыми, доступными только сотрудникам аптек. Как это осуществить, пока не знаю.
Но просьба поговорить о статинах, поступала ко мне от вас неоднократно. И я решила, наконец, с ними разобраться.
А так как разговор на эту тему невозможен без самых элементарных знаний о холестерине и его роли в нашем организме, сегодня я вам об этом расскажу, чтобы в следующий раз побеседовать о статинах.
Мы разберем:
- Что такое холестерин?
- Как он попадает в кровь?
- Зачем он нам нужен?
- Что такое «плохой» и «хороший» холестерин?
- Так ли плох «плохой» холестерин, как его малюют?
- Как пища влияет на его уровень?
- Что такое атеросклероз?
- Как он возникает?
Итак, поехали!
Что такое холестерин, и как он попадает в кровь?
Холестерин – это жироподобное вещество, которое может оказаться в крови двумя способами:
Способ первый. 20% поступает с пищей, содержащей животные жиры. Это масло, творог, яйца, сыры, мясо, рыба и пр.
Способ второй. 80% образуется в организме, и главная фабрика по производству холестерина – печень.
А теперь внимание:
Многочисленными исследованиями было доказано: содержание холестерина в пище значимого влияния на его уровень в крови не оказывает, поскольку бОльшая его часть – это эндогенный холестерин.
В 1991 году авторитетный медицинский журнал «The new England journal of medicine» опубликовал статью профессора Фреда Керна. В ней рассказывалось о 88-летнем дедуле, который съедал по 25 яиц в день в течение 15 лет. В его медицинской карте было множество анализов крови на холестерин с абсолютно нормальными значениями: 3,88 – 5,18 ммоль/л.
Были проведены дополнительные исследования и выявлено, что при такой любви мужчины к яйцам его печень попросту на 20% снизила синтез холестерина.
Истории известны также результаты вскрытия тысяч трупов узников фашистских концлагерей: у всех был обнаружен атеросклероз, причем в самой тяжелой форме. Откуда, если они голодали?
Гипотезу о том, что от жирной пищи развивается атеросклероз, выдвинул 100 лет назад русский ученый Николай Аничков, проводя опыты над кроликами. Он кормил их смесью яиц с молоком, и бедолаги померли от атеросклероза.
Как ему пришла в голову идея кормить вегетарианцев не свойственными для них продуктами, неизвестно. Но эту гипотезу с тех пор никто так и не подтвердил, хотя и не «задвинул».
Зато появился повод «лечить» холестерин.
Уже много лет его считают главным виновником смертей от сердечно-сосудистых заболеваний. И никого почему-то не смущает, что половина людей, умирающих от инфаркта миокарда, имеет нормальные показатели холестерина.
Кстати, сам Аничков тоже умер от инфаркта миокарда.
Зачем нам нужен холестерин, и нужен ли?
Давайте подойдем к этой проблеме с другого боку: если холестерин — основной враг человечества, как заявляют многие деятели медицины, то зачем его синтезирует наша печень? Неужели Творец, создавая человека, так просчитался?
Разумеется, нет!
Холестерин нам нужен, да еще как!
Во-первых, он входит в состав мембраны каждой клетки, наподобие цемента «скрепляя» фосфолипиды и др. вещества, из которых состоит клеточная оболочка. Он придает ей жесткость и препятствует разрушению клетки.
Во-вторых, он необходим для синтеза половых гормонов (эстрогенов, прогестерона, тестостерона), минералокортикоидов и глюкокортикоидов.
В-третьих, без него невозможна выработка витамина D, который нужен нам, в первую очередь, для крепости костей.
В-четвертых, холестерин содержится в желчи, которая участвует в переваривании жиров.
В-пятых, холестерин входит в состав миелиновой оболочки, покрывающей нервные волокна. Он защищает от болезни Альцгеймера. Без него невозможно образование связей (синапсов) между нервными клетками. А это отражается на уровне интеллекта, памяти.
А еще холестерин необходим для выработки серотонина, или «гормона счастья». Оказывается, при низком содержании холестерина у людей на 40% повышается уровень агрессии и склонности к суициду, развивается депрессия.
Люди с пониженным холестерином на 30% чаще попадают в ДТП, т.к. у них в мозгу медленнее передаются нервные импульсы.
Холестерин необходим также для нормальной работы иммунной системы, поэтому неудивительно, что у больных СПИДом, онкологическими заболеваниями его уровень в крови ниже нормы.
А знаете ли вы, что новорожденный малыш с самых первых дней получает внушительные дозы холестерина? Грудное молоко содержит его в 2 раза больше, чем коровье! И это жизненно необходимо для роста и развития ребенка!
Вы когда-нибудь встречали младенца с атеросклерозом?
Вот и я нет.
Возможно, вы спросите:
О каком холестерине идет речь: о плохом или хорошем?
На самом деле, не существует плохого или хорошего холестерина. Он никакой. Нейтральный.
Хотя, учитывая все то, что он делает для нас, он великолепный! Он замечательный! Он классный!
Вы только представьте, как бы мы выглядели без холестерина: развалина из груды мышц и хрупких костей, неопределенного пола, дура дурой, вечно пребывающая в депрессии.
Но у нас есть чудесный холестерин и удивительная система регуляции его уровня в крови. Если человек вегетарианец, его печень все равно будет вырабатывать холестерина столько, сколько требуется организму для покрытия его нужд.
А если он любитель жирной пищи, печень попросту сократит его производство.
Это в норме, когда все системы «корабля» работают нормально.
«Плохой» и «хороший» холестерин
Так все-таки, как холестерин попадает в разряд «хорошего» или «плохого», если сам по себе он такой замечательный?
Это зависит от его «транспортёра».
Дело в том, что холестерин не растворяется в крови, поэтому самостоятельно путешествовать по организму не может. Для этого ему нужны переносчики – своего рода «такси», которые «посадят» его и повезут, куда нужно.
Они называются липопротеидами, или липопротеинами, что одно и то же.
Как ясно из названия, они состоят из жира и белка.
Жир – легкий, но объемный. Белок тяжелый и плотный.
Существует несколько видов «такси», т.е. липопротеидов, которые тоже вырабатываются в печени (и не только).
Но для простоты упомяну лишь два основных:
- Липопротеиды низкой плотности.
- Липопротеиды высокой плотности.
Липопротеиды низкой плотности (ЛПНП) большие и рыхлые. В них много жира, мало белка. Они доставляют холестерин ко всем клеткам, органам и тканям, где он нужен. В нашем организме постоянно идут процессы обновления клеток. Одни стареют и умирают, другие рождаются, и для их мембран нужен холестерин.
Липопротеиды низкой плотности называют «плохим» холестерином, потому что при определенных условиях он (в составе своих переносчиков) может откладываться в стенках сосудов и формировать те самые злосчастные холестериновые бляшки.
Хотя лично у меня язык не поворачивается назвать его «плохим»: он столько полезного делает в организме! Между прочим, намного больше «хорошего».
Липопротеиды высокой плотности (ЛПВП) маленькие и плотные, т.к. в них жира мало, а белка много. Их задача — собирать в организме излишки холестерина и доставлять обратно в печень, откуда они затем будут выведены с желчью.
Вот почему их называют «хорошим» холестерином.
Нормы холестерина
Приведу средние нормы холестерина, хотя в разных лабораториях они могут незначительно отличаться:
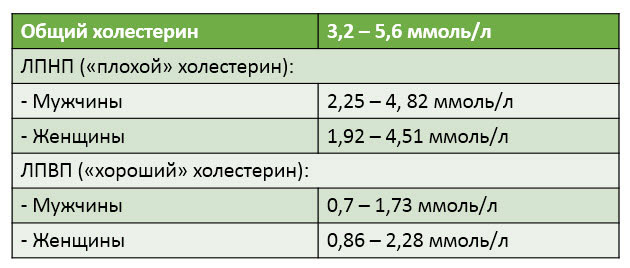
А если посмотреть нормы по возрастам, мы увидим, что с возрастом они повышаются. По крайней мере, так должно быть.
Что такое атеросклероз?
Вы обратили внимание на одну фразу несколькими строками выше?
Я сказала, что липопротеиды низкой плотности при определенных условиях могут откладываться в стенках сосудов.
Что же это за условия?
Пока стенки сосудов не повреждены, холестерин к ним не прилипает.
Но однажды по каким-либо причинам в эндотелии сосуда образуется микротрещина. Это повреждение не остается незамеченным для иммунных клеток. Они устремляются туда. А чтобы «зашпаклевать» повреждение, им нужен строительный материал. С этой целью они хватают проплывающие мимо липопротеиды низкой плотности («плохой» холестерин).
(Липопротеиды высокой плотности, для этого не подходят – у них другие задачи).
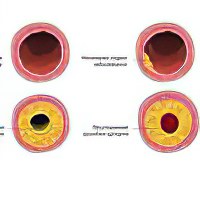
«Пойманные» иммунными клетками ЛПНП оседают на стенке сосуда. Формируется холестериновая бляшка, т.е. развивается атеросклероз – хроническое заболевание артерий, при котором во внутренней оболочке сосудов откладывается холестерин. Но кровоток еще сохранен, и человек никаких проблем со здоровьем не ощущает.
Проходят годы. Бляшка увеличивается в размерах, замещается соединительной тканью, пропитывается солями кальция. В конце концов она разрывается, а стенка сосуда еще больше повреждается. На повреждение «сбегаются» тромбоциты. Формируется тромб, который увеличивается в размерах, все сильнее перекрывая кровоток и нарушая питание органа, к которому идет этот сосуд.
Это выглядит примерно так:
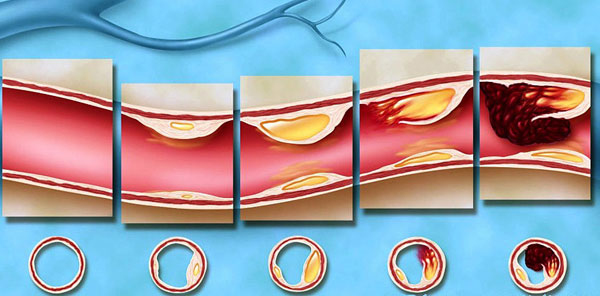
Не получая питательных веществ и кислорода, орган «голодает». По-научному это называется «ишемия», что в переводе с греческого означает «задерживаю кровь».
Если дело происходит в коронарных сосудах (т.е. в тех, которые снабжают сердце), говорят об ишемической болезни сердца (ИБС).
ИБС имеет несколько форм. Если тромб полностью перекрыл сосуд, часть миокарда, которая снабжается этим сосудом, без питания «умирает». Это и есть инфаркт. Если тромб закрыл просвет сосуда частично, развивается стенокардия.
Если тромб находится в сосуде, который несет кровь в головной мозг, ухудшается память, появляются головные боли и головокружения, шум в ушах, нарушения речи, а если тромб полностью закрывает просвет такого сосуда, участок мозга лишается питания, и развивается ишемический инсульт.
При атеросклерозе сосудов нижних конечностей немеют и мерзнут стопы, болят ноги, часто бывают судороги, отмечается перемежающаяся (т.е. непостоянная) хромота.
Одним словом, симптоматика атеросклероза зависит от того, какой сосуд поражен.
Выводы:
- Чтобы на стенке сосуда отложился холестерин, она должна быть повреждена.
- Для развития атеросклероза не имеет значения, сколько в крови холестерина.
От чего стенки сосудов могут повреждаться?
Вот основные причины:
- Гипертония.
- Воздействие некоторых вирусов (герпеса, цитомегаловируса и др.), бактерий (хламидии и др.).
- Свободные радикалы, которые образуются в нашем организме в огромных количествах от курения, вдыхания выхлопных газов, солнечной радиации, воспалительных процессов, регулярного употребления жареной пищи и пр.
- Сахарный диабет («сладкая» кровь).
- Недостаток некоторых витаминов, и прежде всего, группы В и фолиевой кислоты.
- Стрессы.
- Не