Эстрогены синтезируются из холестерина
Содержание статьи
иоинтез и обмен эстрогенов. Продукция эстрадиола
Биоинтез и обмен эстрогенов. Продукция эстрадиола
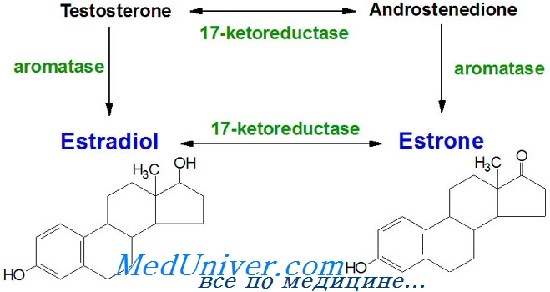
Эстрогены являются С18-стероидами и синтезируются из холестерина. Существует три формы эстрогенов естественного происхождения: эстрон, 17b-эстрадиол и эстриол. У небеременных женщин эстрон и эстрадиол являются основными биологически активными эстрогенами, секретируемыми яичниками. Эстра-диол в 2-5 раз активнее эстрона. У женщин в пре-менопаузе концентрация циркулирующего эстрадиола в 2-4 раза превышает таковую эстрона.
Концентрация эстрадиола в постменопаузе составляет 1/10 от таковой в пременопаузе. Концентрация же эстрона относительно стабильна, поэтому с возрастом пременопаузальное соотношение эстрадиол/эстрон становится обратным. В отличие от остальных естественных эстрогенов, эстриол является не продуктом секреции яичника, а метаболитом эстрона и эстрадиола в периферических тканях.
Основным эстрогеном у женщин в пременопаузе является эстрадиол, который вырабатывается преимущественно гранулезными клетками яичника. Андростендион превращается в тестостерон с помощью 17b-ГСД, который быстро деметилируется в положении С19 и ароматизируется до эстрадиола. Некоторое количество эстрадиола также синтезируется из андростендиона через эстрон. Эстрон является также секреторным продуктом яичника.
Он составляет оставшуюся часть циркулирующих экстрогенов (40%) и образуется главным образом в результате внегонадной периферической ароматизации андростендиона надпочечников. Периферическое превращение андрогенов в эстрогены происходит в коже, мышцах, жировой ткани и эндометрии.
У здоровых взрослых женщин продукция эстрадиола меняется в зависимости от фазы менструального цикла. Например, в середине лютеиновой фазы он синтезируется в количестве 100-270 мг/сут. Для сравнения: синтез андростендиона составляет около 3 мг/сут, из них около 1,5% подвергается периферическому превращению в эстрон, т.е. вклад андростендиона в ежедневную продукцию эстрона составляет 10-30%.
Вторичное повышение выработки эстрона наблюдается у пациенток с поликистозными яичниками или раком яичников, для которых характерно повышение продукции андрогенов. Избыток эстрогена может вызывать у них нарушения менструального цикла. У женщин в постменопаузе вклад яичников в выработку эстрона снижается и главным источником циркулирующих эстрогенов становится эстрон, вырабатываемый из андростендиона в надпочечниках.
При беременности плацента становится основным источником эстрогенов в форме эстриола. Плацента не способна синтезировать стероиды de novo, находясь в зависимости от циркулирующих в крови предшественников как плодового, так и материнского происхождения. Большинство плацентарных эстрогенов синтезируется из андрогенов плода (например, ДГЭА-сульфат), продуцируемых его надпочечниками.
Фетальный ДГЭА-сульфат превращается плацентарной сульфатазой в свободный ДГЭА, после чего из него синтезируются андростендион и тестостерон, ароматизирующиеся до эстрола и эстрадиола. В конечном счете они гидроксилируются до эстриола.
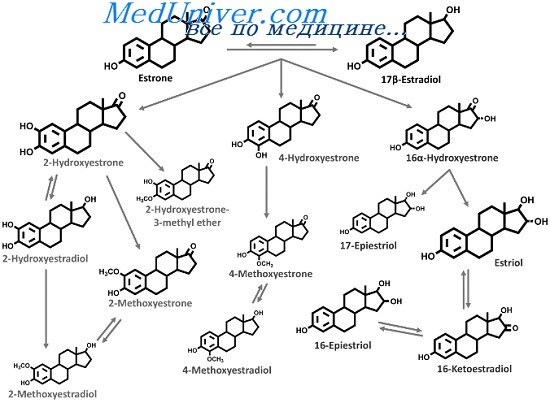
Эстрадиол быстро превращается в печени до эстрона под действием 17b-гидроксистероиддегидрогеназы (17рГСДГ). Дальнейший метаболизм эстрона происходит по трем путям. Во-первых, он может гидроксилироваться до 16а-гидроксиэстрона, который затем превращается в эстриол. Эстриол подвергается дальнейшему метаболизму сульфатазой и глюкуронидазой и в виде конъюгатов выводится с желчью или мочой.
Во-вторых, путем конъюгации эстрон может превращаться в эстрон-сульфат, что происходит преимущественно в печени. Эстрон-сульфат не обладает биологической активностью и достигает концентраций, которые в 10-20 раз превосходят концентрации эстрона или эстрадиола. Он может гидролизироваться сульфатазами в различных тканях организма до эстрона, выступая биологически инертным резервом эстрогена. Эстрон-сульфат может иметь определенное значение при оценке эстрогенизации у женщин и определяется в сыворотке крови и в моче. В-третьих, эстрон также может метаболизироваться путем гидроксилирования до форм 2-гидроксиэстрона и 4-гидроксиэстрона, известных как катехолэстрогены.
В дальнейшем катехолэстрогены трансформируются в 2-метокси- и 4-метоксисоединения под действием катехолоксиметилтрансферазы.
— Также рекомендуем «Значение и функции прогестерона. Биоинтез и обмен»
Оглавление темы «Регуляция менструального цикла»:
- Регуляция менструального цикла. Гормоны фолликулиновой фазы
- Овуляторная фаза менструального цикла. Регуляция
- Лютеиновая фаза менструального цикла. Регуляция
- Переходная лютеиново-фолликулярная фаза менструального цикла. Регуляция
- Яичник как эндокринный орган. Двухклеточная теория
- Стероидогенез. Механизмы синтеза стероидов
- Значение эстрогенов. Функции
- Биоинтез и обмен эстрогенов. Продукция эстрадиола
- Значение и функции прогестерона. Биоинтез и обмен
- Значение и функции андрогенов. Биоинтез и обмен
Источник
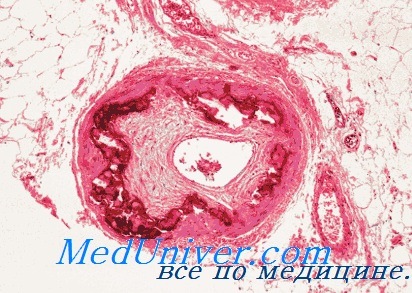
строгены в обмене холестерина. Влияние женских половых гормонов на развитие атеросклероза
Эстрогены в обмене холестерина. Влияние женских половых гормонов на развитие атеросклерозаА. Л. Мясников (1965) высказывает предположение о возможности активации эстрогенами фагоцитарной функции клеток ретикуло-эндотелиальной системы, благодаря чему холестерин быстрее удаляется из крови. Интересные экспериментальные данные приведены в работе Kritchevsky (1965), который изучал метаболизм холестерина в митохондриях клеток печени у крыс (окисление холестерина и переход его в желчные кислоты). Оказалось, что митохондрии, полученные из клеток печени самок, окисляют значительно большие количества холестерина, чем митохондрии, полученные из печени самцов. Кастрация самцов или дача им эстрогенов заметно усиливают окисление холестерина в митохондриях. Окисление холестерина и переход его в желчные кислоты способствуют выведению его из организма. Этот существенный катаболический фактор может оказывать влияние на содержание холестерина в крови. Большинство авторов считает, что благоприятное действие эстрогенов заключается в их нормализующем влиянии на холестернн-фосфолецетиновый индекс, что и служит предохраняющим фактором в отношении развития атеросклероза (Pick, Stamler, Katz, 1952; Moskowitz с соавт., 1956). Доказательством участия половых желез в регуляции холестеринового обмена может служить давно установленный и всеми подтвержденный факт более раннего развития атеросклероза у мужчин (Б.В.Ильинский, 1960; А. Л. Мясников, 1960, и ряд др.). Многие авторы описывают физиологическую липемию у пожилых мужчин. Davis, Jones, Jarolim (1961) приводят американские статистические данные, согласно которым у женщин в доменопаузальном периоде почти не наблюдается серьезных проявлений атеросклероза.
Robinson и Lebean (1965) наблюдали женщин в постменопаузальном периоде, у которых уровень холестерина не превышал 260 мг%. С этим согласуются также данные Schaefer и Nechemias (1965), установивших, что у женщин моложе 40 лет уровень холестерина значительно ниже, чем у мужчин того же возраста, тогда как уровень триглицеридов у здоровых мужчин моложе 60 лет превышает таковой у женщин того же возраста. После 60 лет эти половые различия в показателях липидного обмена сглаживаются. С возрастом как у мужчин, так и у женщин нарастает содержание бета-липопротеидов в крови. С понижением эстрогенной функции в климактерическом периоде у женщин начинается быстрое прогрессироваиие развития атеросклероза, и после 60 лет процент заболеваемости атеросклерозом мужчин и женщин сравнивается. Выраженный атеросклероз развивается у женщин, перенесших двустороннюю овариэктомию (Nakamura с соавт., 1965). Аналогичное заключение дано в работе Rivin и Dmitroff (1954), которые на основании статистических данных считают, что у кастрированных женщин проявление атеросклероза значительно более выражено, чем у женщин контрольной группы, тогда как у больных с карциномой грудных желез, при которой, как правило, наблюдается гиперэстрогенизм, атеросклероз сосудов, особенно коронарных, почти отсутствовал. Обследовав группу здоровых молодых женщин в различные периоды менструального цикла, Oliver и Boyd (1959) установили значительное понижение уровня холестерина и холестерин-лицетинового индекса в момент повышения уровня эстрогенов, тогда как при беременности наблюдается выраженная ги-перхолистерипемия. На основании экспериментальных и клинических наблюдений многие авторы приходят к заключению о предохраняющей роли эстрогенов в отношении развития атеросклероза, a Rivin и Dmitroff даже предполагают, что эстрогены могут способствовать обратному развитию атеросклеротического процесса. Предохраняющий эффект эстрогенов в отношении развития атеросклероза сосудов может наблюдаться в части случаев и у мужчин. Установлено, что при некоторых патологических состояниях у мужчин (фиброз яичника) наблюдается повышенная секреция эстрогенов. Исходя из этого, Dolldorf (1961) обследовал 199 трупов мужчин старше 35 лет и нашел обратное соотношение между степенью выраженности фиброза яичек и интенсивностью атеросклероза сосудов. В случаях с минимальным фиброзом яичек выраженный атеросклероз наблюдается в 30,3%, тогда как при выраженном фиброзе яичек атеросклеротические поражения сосудов имели место только в 9,1 % случаев и степень его была значительно меньше. — Также рекомендуем «Влияние эстрогенов на сосуды. Применение эстрогенов для лечения атеросклероза» Оглавление темы «Участие гормонов в развитии атеросклероза»:
|
Источник
Открытие века: главный «виновник» повышения холестерина — половые гормоны
Заведующий Научно-клиническим центром эндокринологии биомедицинского холдинга «Атлас», врач-эндокринолог, кандидат медицинских наук Юрий Потешкин
Обычно люди, узнав, что у них «зашкаливает» уровень холестерина (о нормах — см. «Важно»), с тоской готовятся сесть на диету: долой куриные яйца, сливочное масло, жирное мясо и рыбу. «На самом деле еда влияет на показатель холестерина в нашем организме не более чем на 10, максимум 15%, а сильнее всего уровень этого вещества зависит от… концентрации половых гормонов в крови», — рассказал о последних данных заведующий Научно-клиническим центром эндокринологии биомедицинского холдинга «Атлас», руководитель Школы современной медицины, врач-эндокринолог, кандидат медицинских наук Юрий Потешкин. Эксперт развеял самые распространенные заблуждения в программе «Охотники на мифами» на радио «Комсомольская правда» (слушайте каждую пятницу в 14.00 по московскому времени).
ВСЕ НА ВЫРАБОТКУ ТЕСТОСТЕРОНА!
— Основная часть холестерина у нас в организме синтезируется (вырабатывается) печенью и идет на производство половых гормонов: эстрадиола у женщин, тестостерона у мужчин. С возрастом выработка таких гормонов снижается, много холестерина остается «невостребованным», и поэтому повышается его уровень в крови, — поясняет эндокринолог. У сильного пола это становится особенно заметно с 40 — 45 лет, у дам — после менопаузы, когда резко падает уровень эстрадиола.
Однако холестерин повреждает наши сосуды не в одиночку — для этого вредного дела нужны еще и другие факторы. У большинства из нас они, увы, налицо (см. далее).
ВОПРОС В ТЕМУ
А если добавить извне?
— Доктор, а если использовать гормонозаместительную терапию (ЗГТ), препараты с тестостероном для мужчин — удастся ли понизить холестерин в зрелом возрасте?- поинтересовались мы у эксперта.
— Да, такой эффект отмечается. Несмотря на то, что гормоны вводят извне (то есть они не вырабатываются организмом из собственного холестерина), печень с помощью определенных сигналов «узнает»: уровень эстрадиола/тестостерона в норме, значит, производство холестерина для этих нужд нужно понизить. Правда, его выработка уменьшается в таком случае не слишком сильно: в среднем процентов на 10.
Важно помнить: у ЗГТ и препаратов с тестостероном немало побочных действий, назначить лечение может только врач, сопоставив полезный эффект и возможные риски.
ЗА ЧТО В ОТВЕТЕ ЩИТОВИДКА
Вот уже несколько лет во Всемирной сети бродит «грандиозное разоблачение»: на самом деле холестерин и жирная пища не имеют никакого отношения к повреждению сосудов и атеросклерозу. Авторы приводят эффектный пример: под руководством венского хирурга и ученого Теодора Бильрота был проведен опыт: у коз и овец удалили щитовидную железу. В результате у животных резко подскочил уровень холестерина и начался тотальный атеросклероз сосудов. А ведь подопытные — травоядные, они жирной пищи в глаза не видали! Так что главный и единственный враг наших сосудов — нарушение работы щитовидки, снижение ее функции, резюмирует автор.
— Наша щитовидная железа регулирует весь обмен веществ в организме, в том числе работу остальных эндокринных желез, — подтверждает Юрий Потешкин. — Если удалить щитовидку либо сильно подавить ее функцию, то уровень обмена веществ в целом снижается. Будет синтезироваться меньше полезных веществ, в том числе тех, на выработку которых идет холестерин. В результате его уровень в крови повысится. Кроме того, нарушение работы щитовидной железы само по себе ведет к увеличению синтеза «плохого» холестерина и его переносчиков, доставляющих вредные вещества к стенкам сосудов.
То есть доля правды в объяснениях опыта Бильрота есть, однако здесь — как в известном логическом умозаключении: все акулы — рыбы, но не все рыбы — акулы. То есть нарушение работы щитовидки, безусловно, приведет к скачку холестерина. Однако далеко не всегда его повышение связано со щитовидной железой. Есть еще немало других, куда более распространенных причин — в частности, уже упомянутое снижение концентрации половых гормонов.
БУЛОЧКИ ПРОТИВ СОСУДОВ
— Я читал, что атеросклеротические бляшки в сосудах образуются не от холестерина и жирной пищи, а из-за злоупотребления выпечкой, сладостями и прочими углеводами. Поэтому в яйцах и сливочном масле себя не ограничиваю, — рассказывает слушатель радио «Комсомольская правда» Алексей.
— На самом деле одна из главных предпосылок атеросклероза — системное воспаление стенок кровеносных сосудов, — поясняет наш эксперт. — А злоупотребление углеводами может привести к повышению уровня сахара в крови, и это как раз способствует воспалению. В его очаги «приплывает» холестерин, другие вещества, и в итоге образуются атеросклеротические бляшки. Чем сильнее воспаление и чем больше холестерина в крови, тем выше риск.
Словом, свой вклад вносит и чрезмерное увлечение сладким, и «зашкаливающий» уровень холестерина. Но для повреждения сосудов атеросклерозом все вредные факторы должны сработать вместе.
ЖИРНАЯ РЫБА НЕ ПОВРЕДИТ
А что же жирная пища? Оказывается, все зависит от вида жиров.
— Исследования показали, что так называемые ненасыщенные жиры — к ним относятся животные жиры, а также трансжиры (больше всего их в маргарине, кулинарном жире. — Авт.) чаще вызывают системное воспаление стенок кровеносных сосудов. Это, как мы помним, предпосылка для атеросклероза.
Другая история — полиненасыщенные жиры. Прежде всего это подсолнечное, оливковое и другие растительные масла — они, напротив, помогают нашему иммунитету, если употреблять в среднем 1 столовую ложку масла в день.
— Некоторые специалисты советуют для снижения уровня холестерина есть жирную морскую рыбу — вы согласны, что поможет?
— Такая рыба содержит Омега-3 кислоты, их существенной роли в снижении холестерина не замечено. Однако есть данные, что Омега-3 способствуют уменьшению системного воспаления стенок сосудов. А это помогает снизить риск атеросклероза или замедлить его прогрессирование.
НА ЗАМЕТКУ
Кислотами Омега-3 богаты жирные сорта морских рыб: палтус, скумбрия, сельдь, тунец, форель, лосось. Но – только если это дикая рыба, а не выращенная искусственно на комбикормах. Также Омега-3 много в печени трески, грецких орехах, льняном масле, фасоли, кунжуте, семенах льна.
ВАЖНО
Знай свою норму
— Показатели нормы различаются для тех, у кого есть факторы риска атеросклероза, и для тех, у кого такой угрозы нет, — поясняет Юрий Потешкин.
В первую группу входят те, у кого: повышенное давление (выше чем 130/80 мм рт. ст.), есть избыточный вес, возраст 45+. Если все три условия налицо, то нужно следить, чтобы уровень холестерина не превышал 4,5 ммоль/л
Если факторов риска нет, то нормой считается показатель до 5,5 ммоль/л
По международным стандартам рекомендуется регулярно проверять свой уровень холестерина, начиная с 45 лет. Однако, если вы ведете сидячий образ жизни, страдаете от стрессов и есть излишний вес, то желательно озаботиться анализами гораздо раньше, лет с 30 — 35, советует наш эксперт.
Наиболее полноценную картину показывает такой набор анализов:
— общий холестерин,
— липопротеины низкой плотности (ЛПНП),
— липопротеины высокой плотности (ЛПВП),
— триглицериды.
Первый показатель (общий холестерин) можно выяснить бесплатно, сдав кровь на анализ в ходе диспансеризации. Все остальные анализы делаются бесплатно по полису ОМС, если врач выдаст направление по медицинским показаниям (как правило — в случае каких-либо жалоб на здоровье у пациента, сигналящих о неполадках в сердечно-сосудистой системе). Если вы хотите выяснить все показатели по собственному желанию, для профилактики, то исследование за свой счет обойдется в среднем от 700 до 1500 руб (в зависимости от лаборатории и региона).
Источник
строгены — синтез, метаболизм. Эстрогеновые рецепторы
Эстрогены — синтез, метаболизм. Эстрогеновые рецепторыЭстрогены — 18-углеродные стероиды, в состав которых входят эстрадиол (точнее, 17b-эстрадиол), эстрон и эстриол. Наиболее биологически активный из них, эстрадиол, в основном секретируется яичниками. Эстрон приблизительно в 12 раз менее активен по сравнению с эстрадиолом и тоже секретируется яичниками. Однако основной путь синтеза эстрона — его периферическая конверсия из андростендиона. Эстриол, активность которого в 80 раз ниже эстрадиола, — основной эстроген, продуцируемый плацентой во время беременности. Кроме того, эстриол образуется в результате метаболизма эстрадиола и эстрона в печени, будучи наиболее представленным из эстрогенов при их определении в моче. Большей частью эстрогены находятся в сыворотке крови в связанном с транспортными белками состоянии. Около 60% эстрадиола связано с альбумином, 38% — с ГСПГ, 2-3% циркулирует в свободном состоянии. Раньше считали, что только свободный гормон обладает активностью и может проникать в клетки, но в последнее время появились данные, свидетельствующие о том, что механизмы транспортировки и биодоступности гормона могут быть более сложными. Эстрогеновые рецепторыВ настоящее время известно два вида эстрогеновых рецепторов (ЭР) — ЭРа и ЭРb. Оба они состоят из стероидсвязывающего домена; домена, связывающего дезоксирибонуклеиновую кислоту (ДНК), скрепляющего региона и функционального домена транскрипции-активации. Отрицательная обратная связь между содержанием эстрадиола и секрецией ФСГ в своей основе имеет непосредственный эффект связывания эстрадиола с его рецептором, приводящего к супрессии транскрипции b-субъединицы ФСГ. Кроме того, регулирование этого механизма отрицательной обратной связи может осуществляться за счет эстрогенассоциированиого подавления гипофизарной экспрессии активина.
Эстрогены способны проникать в любую клетку, но реагировать на него будут только те из них, которые содержат эстрогеновые рецепторы (ЭР). После проникновения эстрогенов в восприимчивую клетку они связываются с эстрогеновыми рецепторами (ЭР) клеточного ядра. Это приводит к активации рецептора. ДНК-связывающий домен комплекса «эстроген-эстрогеновый рецептор» взаимодействует со специфическими промоутерными последовательностями ДНК (так называемыми элементами отклика, или регуляторными участками ДНК), запуская транскрипцию генов. Обмен эстрогеновСывороточная концентрация эстрадиола в раннюю фолликулиновую фазу цикла составляет менее 50 пг/мл. В процессе созревания фолликула содержание эстрадиола повышается, перед овуляцией достигая 200-300 пг/мл. Во время овуляции концентрация эстрадиола падает, затем вновь возрастает, достигая второго пика в середине лютеиновой фазы за счет секреции эстрогенов желтым телом. При конъюгации эстрогенов в печени образуются глюкурониды и сульфаты, около 80% которых выводится с мочой, 20% — с желчью. Циркулирующий эстради-ол в печени быстро превращается в эстрон с помощью 17b-гидроксистероиддегидрогеназы. Дальнейшее превращение эстрона может осуществляться в печени через 16a-гидроксиэстрон в эстриол. После этого эстриол превращается в эстриол-3-сульфат-16-глюкуронид, который выводится почками. Часть 16a-гидроксиэстрона может также метаболизироваться в катехолэстрогены (т.е. 2- и 4-гидроксиэстрон). Биологически активные катехолэстрогены могут затем превращаться в 2-метокси- и 4-метоксисоединения. Интерес к катехолэстрогенам обусловлен их участием в процессах канцерогенеза: при их метаболизме возможно образование свободных кислородных радикалов. — Также рекомендуем «Прогестерон — синтез, метаболизм. Прогестероновые рецепторы» Оглавление темы «Половые гормоны»:
|
Источник