Как проверить повышен холестерин
Содержание статьи
Холестерин: диагностика и методы коррекции
Сегодня поговорим об обследованиях и мерах снижения холестерина.
Сердечно-сосудистые заболевания по-прежнему являются лидирующей причиной смертности во всем мире.
Повышенный ХС является фактором риска развития сердечно-сосудистых заболеваний. Но на этот фактор можно повлиять и тем самых снизить риск.
Причины и постановка диагноза
Существуют 2 вида повышенного холестерина:
- Первичная или семейная/генетическая гиперхолестеринемия (обусловлена повреждением генов и передаются от отца/матери);
- Вторичная (алиментарная или при сопутствующих заболеваниях).
Для постановки диагноза необходимо:
- пройти обследования;
- обсудить мероприятия по коррекцию образа жизни с врачом;
- определиться с тактикой по снижению.
Обследования
Липидограмма
- общий холестерин (ОХ);
- триглицериды (ТГ);
- липопротеины высокой плотности (ЛПВП) — «хороший холестерин»;
- липопротеины низкой плотности (ЛПНП) — « плохой холестерин» и главный фактор образования бляшек на сосудах»;
- коэффициент атерогенности (КА) — это соотношение «полезных» и «вредных» жиров в крови пациента, которое рассчитывается по формуле.
УЗИ крупных сосудов
Аорта, нижняя полая вена, сосуды головы и шеи
В зависимости о поражения сосудов, возникают осложнения — инфаркт, инсульт, почечная недостаточность, поражение сосудов нижних конечностей.
Что делать, если холестерин повышен
Изменить питание, добавить умеренные физические нагрузки, исключить вредные привычки.
Если у вас имеются хронические ССЗ (ишемическая болезнь сердца, гипертоническая болезнь, были инфаркты, инсульты), то сразу с коррекцией образа жизни назначаются препараты, снижающие холестерин — производиться подбор дозы, выбирается группа, чаще всего это статины и далее после выполнения всех рекомендаций производиться конторль.
Если же заболеваний никаких нет, и вы случайно при профилактическом обследовании выявили повышенный холестерин, то начинаем с диагностики и изменения образа жизни, для профилактики возникновения ССЗ.
Диета
И сразу о первом пункте лечения гиперхолестеринемии — диете.
У пациентов без ССЗ и факторов риска правильного подобранного питания будет достаточно, для снижения рисков развития ССЗ.
У пациентов с ССЗ и факторами риска, диета идёт в комбинации с препаратами, о них расскажу в ниже.
Диетотерапия рекомендуется в течении длительного времени до 6 месяцев, уровень ХС и ЛПНП определяют каждые 6-8 недель. Постепенные изменения в диете дают наилучшие результаты.
Регулярные интенсивные физические нагрузки, контроль за массой тела, отказ от курения помогают снизить уровень общего ХС, ЛПНП и увеличить уровень ЛВПН.
Основные принципы диетотерапии:
- Контроль калорийности рациона с учётом индивидуальных показателей;
- Достижение или поддержание нормальной массы тела (ИМТ < 25 кг/м2);
- Уменьшение алкоголя.
Ограничение потребления жиров
Насыщенные: пальмовое масло, майонезные соусы, видимый жир на мясных продуктах, колбасные изделия, маргарин — исключить;
- Мононенасыщенные: олеиновая кислота (оливковое, кукурузное, арахисовое масла) свинина, говядина, баранина — ограничить;
- Полиненасыщенные (ПНЖК): линолевая кислота, содержащаяся в подсолнечном, кукурузном маслах, морская рыба — увеличить в рационе;
Доказано, что снижение потребления насыщенных жиров и увеличение ПНЖК снижают риск развития коронарного атеросклероза.
Ограничение поступления холестерина с пищей
- Представители: яичные желтки, почки, печень, жирная сметана, сыр, молоко;
- Нет холестерина в овощах, фруктах, зерновых;
- Увеличение потребления сложных углеводов и уменьшение количества легкоусвояемых (сахара);
Сложные: пищевые волокна (клетчатка, пектин). Пектин: черная смородина, яблоки, слива, морковь, капуста, апельсины. Клетчатка: овсянные отруби, хлопья, и мука, горох, фасоль, овощи. Легкоусвояемые: мёд, варенье, сгущенка, кондитерские изделия и хлеб.
Доказано, что у лиц, диета которых состоит из овощей, зерновых и других сложных углеводов, как правило, более низкий уровень заболеваемости ССЗ.
- Увеличение доли растительных белков (бобовые и грибы) в диете (не менее 50%) по отношению к животным.
Лекарственные препараты
Первое место в медикаментозной профилактике атеросклероза и снижения смертности современные, международные, клинические рекомендации ставят назначение и длительный прием — статинов.
Вокруг этих препаратов с самого начала их появления ходит множеством мифов и легенд. Разберем некоторые из них!
МИФ № 1
Прежде чем начать приём препаратов, необходимо на несколько месяцев рекомендовать диету.
Это соображение актуально только для небольшой группы пациентов.
Начнем с того, что уровень ХС, в отличие, скажем, от триглицеридов, очень мало зависит от образа питания: лишь 20–30% ХС поступает в организм с пищей, остальное синтезируется в печени и других тканях.
Пациентам с любыми клинически проявлениями атеросклероза, статины должны быть назначены после установления диагноза, поскольку целью лечения в данном случае будет не столько «нормализация» уровня ЛПНП, сколько прекращение роста бляшки и ее стабилизация.
МИФ № 2
Статины гепатотоксичны, поэтому их не следует назначать пациентам с заболеваниями печени.
Повышение уровней печеночных ферментов (АЛТ,АСТ), достоверно связанное с приемом статинов, встречается нечасто
По данным исследований, в которых статины принимались на протяжении 5 лет, частота клинически значимого (т. е. >3 верхних границ нормы повышения АЛТ,АСТ) варьировала в пределах 1,2–3,3%. Частота тяжелой печеночной недостаточности составляет 0,5–1% случаев на 100 000 пролеченных в год статинами.
МИФ №3.
Омега-6 жиры участвуют в профилактике и лечении ССЗ и могут заменить прием статинов.
Омега-6 жиры необходимы организму, и мы получаем их с пищей!
Некоторые доказательства свидетельствуют, что повышенное потребление омега-6 жиров может снизить заболеваемость ишемической болезнью сердца.
В противоположность этому имеются опасения, что высокий уровень омега-6 жиров может ухудшить сердечно-сосудистый риск за счет усиления воспаления.
В целом, убедительных доказательств пользы или вреда омега-6 жиров при сердечно-сосудистых заболеваниях нет.
МИФ №4
При достижении целевого уровня ХС-ЛПНП препараты можно отменить или снизить их дозу.
Мало кто отменит прием препаратов для лечения артериальной гипертензии при снижении давления.
Следует помнить, что в исследованиях статинов, где были достигнуты прекрасные результаты с позиции влияния на прогноз, препараты принимали в высоких дозах в течении нескольких лет.
В тех случаях, когда достигнут целевой уровени ЛПНП, снижение дозы с высокой вероятностью приведет к ускользанию эффекта и следовательно — к прогрессированию атеросклероза.
К разновидности этого мифа относится идея курсового приема гиполипидэмических препаратов, которая ничуть не менее продуктивна, чем идея курсами чистить зубы.
Таким образом, прием препаратов должен быть непрерывным на протяжении многих лет. Фактически это означает пожизненный прием препаратов при их переносимости.
МИФ №5
Пациенты с инсультом не нуждаются в гиполипидемическое терапии.
Несмотря на то что патогенез острого коронарного исндрома и ишемического инсульта практически не отличаются, тем не менее пациенты, перенёсшие инсульт, очень редко получает адекватную гиполипидемическую терапию.
В то же время существуют убедительные данные, что высокая доза статинов улучшает прогноз после инсульта.
Согласно рекомендациям по инсульту Американской ассоциации сердца, единственной группой лекарственных препаратов, обладающих нейропротекторным действием, являются именно статины.
МИФ №6
Статины вызывают сахарный диабет, следовательно, их не следует принимать пациентам с уже имеющимся сахарным диабетом.
В этом утверждение содержится два заблуждение, каждое из которых требует разъяснения.
Вызывают ли статины диабет? Формально да. Один новый случай сахарного диабета на 255 пролеченных пациентов в течение четырёх лет.
Эти данные были получены и в исследованиях JUPITER и PROVE-IT и впоследствии подтверждённые в ряде метаанализов.
Является ли этот статистический феномен клинический значимым?
Очевидно, нет. Соотношение риск/польза явно смещается в сторону продолжение терапии: на один экстра-случай СД приходится 5-6 спасённых жизней или предотвращенных сердечно-сосудистых катастроф.
Источник
Как узнать уровень холестерина?
То, что повышенный холестерин – это плохо, знают многие. Но далеко не все понимают, как проверить уровень холестерина в организме. Есть определенные симптомы, которые указывают на высокий уровень холестерина в крови. При их обнаружении необходимо обратиться к врачу и сдать рекомендуемые анализы на холестерин, поскольку проблемы с уровнем данного вещества ведут к ухудшению здоровья.
Необходимость контроля уровня холестерина в крови
В крови содержатся два вида холестерина: липопротеины высокой и низкой плотности. ЛПНП – это «плохой» холестерин, который оказывает отрицательное воздействие на организм, а особенно на сердечно-сосудистую систему.
Контролировать уровень ЛПНП в крови необходимо пациентам, которые находятся в группе риска:
- с избыточным весом;
- с сердечно-сосудистыми заболеваниями;
- с наличием сахарного диабета;
- с перенесенным инфарктом или инсультом;
- с генетической предрасположенностью ко всем вышеперечисленным проблемам.
Внимание! Чем раньше человек проводит измерение и замечает повышенный уровень холестерина, тем больше шансов избежать последствий для организма.
Симптомы
Существуют некоторые симптомы, помогающие понять, что есть проблемы с показателями холестерина в крови. Точных данных так получить не удастся, но это первый шаг к пониманию, что необходимо сдать анализы. К таким симптомам относятся:
- повторяющиеся боли в области грудной клетки;
- проблемы с мужской силой;
- онемение конечностей и боль в них;
- появление пятен желтого цвета вокруг глаз.
Любой из этих пунктов указывает на наличие проблемы и развитие серьезного заболевания. В такой ситуации нужно обязательно отправиться в поликлинику, чтобы с помощью анализов измерить уровень ЛПНП в крови и установить точный показатель превышения нормы.
Также у пациентов начинаются проблемы с памятью, несобранность, ухудшаются зрительные функции.
Использование глюкометра
В продаже имеются различные технические приспособления, с помощью которых можно измерить уровень холестерина всего лишь за 3-4 минуты. Единственный минус – чаще всего глюкометры указывают общие показатели. Отдельно «вредный» холестерин считают только некоторые модели. При этом сам прибор не отличается сложностью применения. Достаточно одной тест-полоски, чтобы измерить нужное вещество в крови.
Сдаем анализ в поликлинике
По сравнению с домашними условиями, анализ, проведенный в поликлинике, гарантирует несколько очевидных преимуществ:
- мгновенная проверка;
- точные данные;
- минимальные затраты.
Сразу после прохождения анализа можно проконсультироваться с врачом, который подскажет, как правильно откорректировать данное вещество в крови. В первую очередь необходимо откорректировать питание и начать вести активный образ жизни.
Внимание! Чем старше становится человек, тем больше риск повышения холестерина в крови и образования атеросклеротических бляшек. Поэтому за уровнем данного вещества следует наблюдать. Это можно делать как с помощью глюкометра, так и сдавая хотя бы раз в год анализы на холестерин в поликлинике.
Отказ от ответсвенности
Обращаем ваше внимание, что вся информация, размещённая на сайте
Prowellness предоставлена исключительно в ознакомительных целях и не является персональной программой, прямой рекомендацией к действию или врачебными советами. Не используйте данные материалы для диагностики, лечения или проведения любых медицинских манипуляций. Перед применением любой методики или употреблением любого продукта проконсультируйтесь с врачом. Данный сайт не является специализированным медицинским порталом и не заменяет профессиональной консультации специалиста. Владелец Сайта не несет никакой ответственности ни перед какой стороной, понесший косвенный или прямой ущерб в результате неправильного использования материалов, размещенных на данном ресурсе.
Источник
Холестерин, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Напоминаем вам, что самостоятельная интерпретация результатов недопустима, приведенная ниже информация носит исключительно справочный характер.
Холестерин: показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
Показание к назначению исследования
Холестерин является строительным материалом клеточных мембран, из него образуются физиологически важные соединения: желчные кислоты, кортикостероидные и половые гормоны, витамин Д. По своему химическому строению холестерин относится к классу спиртов, поэтому иногда его называют «холестерол».
Холестерин могут синтезировать все клетки организма, но большая часть производится в печени и чуть меньше поступает с пищей.
Холестерин нерастворим, поэтому для попадания в ткани ему нужны транспортные комплексы — липопротеины. Холестерин в крови всегда связан с липопротеинами (различают хиломикроны — ХМ, ЛПНП – липопротеины низкой плотности, ЛПВП – липопротеины высокой плотности, ЛПОНП – липопротеины очень низкой плотности).
Функция липопротеинов низкой плотности и липопротеинов высокой плотности – транспорт холестерина. Основная роль липопротеинов низкой плотности (ЛПНП) заключается в переносе холестерина от печени к клеткам тканей для обеспечения их холестерином в соответствии с их потребностями.
Для обратного транспорта из клеток холестерин связывается с липопротеинами высокой плотности (ЛПВП), переносится в печень, где используется для синтеза желчных кислот, которые выводятся из организма.
Состав липопротеинов, циркулирующих в крови, не постоянен. Они находятся в динамическом равновесии между собой.
Под термином «общий холестерин» понимают холестерин, входящий в состав ЛПНП, ЛПВП и ЛПОНП. Общий холестерин (ХС) крови имеет прямое отношение к атеросклерозу. Атеросклероз может поражать любые артерии, чаще всего коронарные. В результате развивается ишемическая болезнь сердца. Реже поражаются периферические артерии, питающие нижние конечности; мозговые артерии, кровоснабжающие головной мозг; аорта, самый крупный сосуд нашего тела.
Атеросклероз начинается с повреждения эндотелия (внутренней оболочки артерий). Наиболее частыми факторами, вызывающими повреждение эндотелия служат вирусы и бактерии. Через поврежденный эндотелий холестерин (в составе ЛПНП), циркулирующий в крови, проникает в сосуд. Этот процесс может продолжаться долгие годы, что приводит к формированию мягких бляшек в стенке сосудов. Со временем поверх бляшек откладывается коллаген и накапливается кальций. Эндотелий становится тонким и ломким. Уменьшенный просвет сосуда ограничивает кровоток и доставку кислорода к органу (например, сердцу). При повышении артериального давления атеросклерозированный эндотелий может повреждаться, кровь проникает внутрь бляшки, активируется процесс свертывания крови и формируется тромб, который может частично или полностью закупорить сосуд.
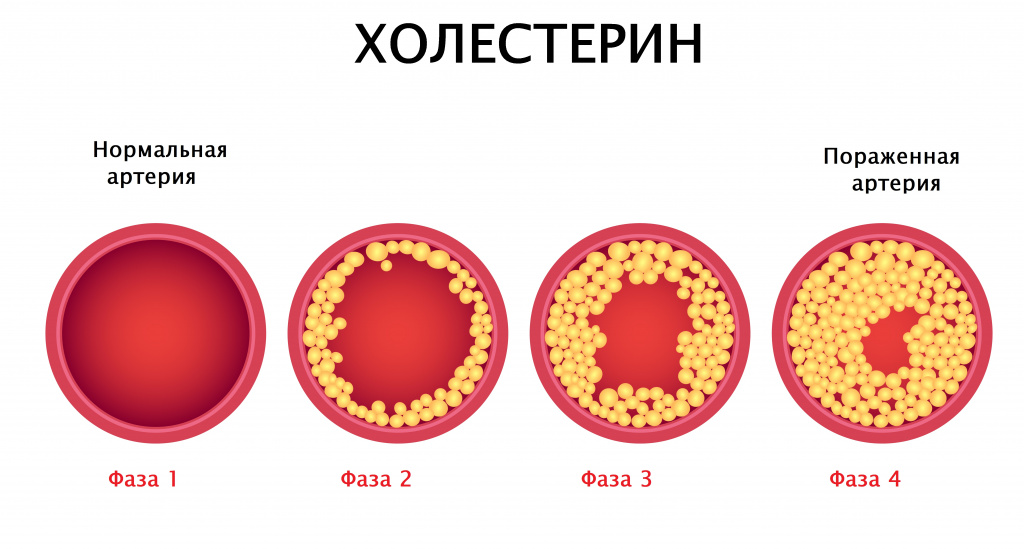 Чем выше уровень холестерина крови, тем выше риск развития ишемической болезни сердца. Повреждение связывают с холестерином в составе липопротеинов низкой плотности (ХС ЛПНП). Липопротеины высокой плотности играют защитную роль. Чем выше уровень ХС ЛПНП и ниже ХС ЛПВП, тем больше риск развития ИБС.
Чем выше уровень холестерина крови, тем выше риск развития ишемической болезни сердца. Повреждение связывают с холестерином в составе липопротеинов низкой плотности (ХС ЛПНП). Липопротеины высокой плотности играют защитную роль. Чем выше уровень ХС ЛПНП и ниже ХС ЛПВП, тем больше риск развития ИБС.
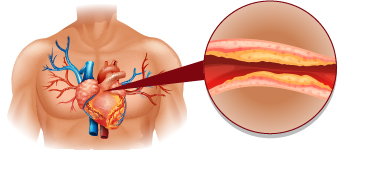 Мониторинг уровня холестерина в крови рекомендован всем пациентам, относящихся к группе риска развития атеросклероза и его осложнений: курильщикам, гипертоникам (систолическое АД выше 140 мм рт.ст. или диастолическое АД выше 90 мм рт.ст.), больным сахарным диабетом 2-го типа (глюкоза натощак >6,0 ммоль/л), людям, чьи родственники имели в анамнезе раннее начало ИБС (инфаркт миокарда или нестабильная стенокардия у мужчин в возрасте < 55 лет, у женщин < 65 лет) или гиперлипидемию (повышение уровня липидов крови). Кроме того, регулярное наблюдение следует проходить людям с абдоминальным ожирением (отложением жировой клетчатки в области живота и в верхней части туловища, с захватом шеи, лица, плечевого пояса), с хроническими заболеваниями почек.
Мониторинг уровня холестерина в крови рекомендован всем пациентам, относящихся к группе риска развития атеросклероза и его осложнений: курильщикам, гипертоникам (систолическое АД выше 140 мм рт.ст. или диастолическое АД выше 90 мм рт.ст.), больным сахарным диабетом 2-го типа (глюкоза натощак >6,0 ммоль/л), людям, чьи родственники имели в анамнезе раннее начало ИБС (инфаркт миокарда или нестабильная стенокардия у мужчин в возрасте < 55 лет, у женщин < 65 лет) или гиперлипидемию (повышение уровня липидов крови). Кроме того, регулярное наблюдение следует проходить людям с абдоминальным ожирением (отложением жировой клетчатки в области живота и в верхней части туловища, с захватом шеи, лица, плечевого пояса), с хроническими заболеваниями почек.
C целью выявления сердечно-сосудистых заболеваний определение липидного профиля рекомендуется всем мужчинам старше 40 лет и всем женщинам старше 50 лет.
Подготовка к процедуре
- Перед забором крови в течение 2 недель рекомендовано придерживаться своей обычной диеты.
- Накануне взятия крови следует исключить прием алкоголя.
- Кровь нужно сдавать утром, натощак – через 12-14 часов после последнего приема пищи.
- Перед взятием крови необходимо спокойно посидеть 5-10 минут и отдохнуть.
- После перенесенного инфаркта миокарда или обширного оперативного вмешательства кровь на холестерин можно сдавать не ранее, чем через 3 месяца после события, или в течение 24 часов после него. При заболеваниях средней тяжести взятие переносят на 2-3 недели.
Холестерин общий (холестерин, Cholesterol total)
Синонимы: Холестерол, холестерин. Blood cholesterol, Cholesterol, Chol, Cholesterol total.
Краткая характеристика определяемого вещества Холестерин общий
Около 80% всего холестерина синтезируется организмом человека (печенью, кишечником, почками, надпочечниками, половыми железами), остальные 20%…
310 руб
Срок исполнения
1 рабочий день (срок не включает день взятия биоматериала).
Что может повлиять на результат
На концентрацию холестерина в крови оказывают влияние многие факторы: диета, курение, прием алкоголя, инфекции и даже изменение положения тела при взятии проб крови. Поэтому важно минимизировать влияние этих факторов на результаты анализов.
На результат анализа также могут влиять некоторые лекарственные средства. Концентрацию холестерина крови повышают андрогены, хлопропамид, глюкокортикостероиды, адренокортикотропный гормон, адреналин, сульфаниламиды, тиазидные диуретики и др.
Снижают концентрацию холестерина крови колхицин, галоперидол, ингибиторы моноаминоксидазы.
Холестерин общий (холестерин, Cholesterol total)
Единицы измерения в независимой лаборатории Инвитро: ммоль/л.
Альтернативные единицы: мг/дл.
Перевод единиц: мг/дл х 0,026 ==> ммоль/л.
Сдать анализ крови на общий холестерин вы можете в ближайшем медицинском офисе ИНВИТРО. Список офисов, где принимается биоматериал для лабораторного исследования, представлен в разделе «Адреса».
Интерпретация результатов исследования содержит информацию для лечащего врача и не является диагнозом. Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т. д.
Нормальные показатели
Взрослые: согласно рекомендациям National Service Framework, целевая концентрация общего холестерина в сыворотке/плазме, достаточная для предотвращения ишемической болезни сердца, составляет <5,0 ммоль/л.
Референсные значения (популяционный разброс) концентрации общего холестерина для детей и подростков, ммоль/л:
| Возраст | Мальчики | Девочки |
| <5 лет | 2,95 — 5,25 | 2,90 — 5,18 |
| 5 — 10 лет | 3,13 — 5,25 | 2,26 — 5,30 |
| 10 — 15 лет | 3,08 — 5,23 | 3,21 — 5,20 |
| 15 — 18 лет | 2,93 — 5,10 | 3,08 — 5,18 |
Расшифровка показателей
При толковании результатов анализа используют следующие термины:
Гиперлипидемия – повышение концентрации липидов крови (холестерин >5,0 ммоль/л, и/или триглицеридов >1,8 ммоль/л).
Гиперхолестеринемия – повышение концентрации общего холестерина крови >5 ммоль/л.
Гипертриглицеридемия – повышение концентрации триглицеридов >1,8 ммоль/л.
Оптимальный целевой уровень общего холестерина для людей из групп высокого риска <4 ммоль/л.
Что значат пониженные результаты
Снижение уровня холестерина в крови отмечают при дефиците α-липопротеинов, гипопротеинемии и абеталинопротеинемии, циррозе печени, злокачественных опухолях печени, гипертиреозе, синдроме мальальбсорбции, недостаточности питания, сидеробластной анемии, талассемии, хронических обструктивных заболеваниях легких, ревматоидном артрите, лимфангэктозии кишечника, мегалобластной анемии.
Что значат повышенные результаты
Существует множество генетически обусловленных нарушений обмена липидов, приводящих к повышению уровня холестерина: полигенная гиперхолестеринемия, семейная комбинированная гиперлипидемия, гиперлипидемии типа I, IIA, IIБ, III, IV, V.
Повышение уровня холестерина крови может быть проявлением другого заболевания. Это так называемые вторичные гиперлипидемии (заболевания печени, злокачественные опухоли поджелудочной железы и простаты, гломерулонефрит, гипотиреоз, сахарный диабет, подагра, алкоголизм, нефротический синдром, изолированный дефицит соматотропного гормона, гликогенозы, большая талассемия, синдром Вернера, идиопатическая гиперкальциемия и др.).
Дополнительное обследование при отклонении от нормы
Врач для уточнения диагноза и выбора терапевтической тактики может назначить дополнительно следующие анализы:
- Триглицериды (Triglycerides);
Триглицериды (Triglycerides)
Синонимы: Липиды крови; нейтральные жиры; ТГ.
Triglycerides; Trig; TG.
Краткая характеристика определяемого вещества Триглицериды
Триглицериды (ТГ) – источник получения энергии и основная форма ее сохранения в организме. Молекулы ТГ содержат трехатомный спирт глицерол и остатки жирных кис…
320 руб
При наличии показаний врач может назначить комплекс лабораторно-инструментальных исследований:
- биохимический анализ крови, включающий:
- общий белок, Альбумин (в крови) (Albumin), Белковые фракции (Serum Protein Electrophoresis, SPE);
Общий белок (в крови) (Protein total)
Синонимы: Общий белок, общий белок сыворотки крови. Total Protein, Serum Тotal Protein, Total Serum Protein, TProt, ТР.
Краткая характеристика определяемого вещества Общий белок в крови
Важнейший показатель белкового обмена.
Белки плазмы крови выполняют множество…
315 руб
Альбумин (в крови) (Albumin)
Синонимы: Альбумин человека; Альбумин крови; Сывороточный альбумин.
Albumin; ALB; Serum albumins; Albumin Blood Test.
Краткая характеристика определяемого аналита Альбумин
Основной белок плазмы крови.
Синтез альбумина происходит в печени. Относительная молекулярная масса альб…
365 руб
Белковые фракции (Serum Protein Electrophoresis, SPE)
Синонимы: Белковые фракции крови; Протеинограмма.
Serum Protein Electrophoresis (SPE, SPEP).
Краткая характеристика теста «Белковые фракции»
Количественное соотношение фракций общего белка крови, отражающее физиологические и патологические изменения состояния организма. …
570 руб
- оценку показателей работы почек (мочевина, креатинин, клубочковая фильтрация);
Креатинин (в крови) (Creatinine)
Синонимы: Сывороточный креатинин; Креатинин сыворотки (с расчетом СКФ); 1-метилгликоциамидин.
Creatinine; Creat; Cre; Blood creatinine; Serum creatinine; Serum Creat.
Краткое описание определяемого аналита Креатинин
Азотистый метаболит, конечный продукт превращения креатинфосф…
310 руб
Мочевина (в крови) (Urea)
Синонимы: Диамид угольной кислоты, карбамид, мочевина в крови. Urea nitrogen, Urea, Blood Urea Nitrogen (BUN), Urea, Plasma Urea.
Краткая характеристика определяемого вещества Мочевина
Главный конечный продукт белкового обмена. Около 50% остаточного азота (небелковые азотсодержа…
310 руб
- оценку показателей работы печени (билирубин, АЛТ, АСТ);
Билирубин прямой (Билирубин конъюгированный, связанный; Bilirubin direct)
Синонимы: Прямой билирубин; конъюгированный билирубин; связанный билирубин. Direct bilirubin, Conjugated bilirubin.
Краткая характеристика определяемого вещества Билирубин прямой
Фракция общего билирубина крови, образующаяся в результате процессов конъюгирования свободного билирубина в печени. …
310 руб
- оценку углеводного обмена: глюкоза (в крови) (Glucose), глюкозотолерантный тест с определением глюкозы в венозной крови натощак и после нагрузки через 2 часа, гликированный гемоглобин (HbA1С, Glycated Hemoglobin);
Глюкоза (в крови) (Glucose)
Синонимы: глюкоза в крови, анализ глюкозы в крови натощак, анализ сахара в крови. Fasting blood glucose, FBG, fasting plasma glucose, blood glucose, blood sugar, fasting blood sugar, FBS.
Краткая характеристика определяемого вещества Глюкоза
Основной экзо- и эндогенный субстрат энергетическ…
280 руб
Гликированный гемоглобин (HbA1С, Glycated Hemoglobin)
Соединение гемоглобина с глюкозой, позволяющее оценивать уровень гликемии за 1 — 3 месяца, предшествующие исследованию.
Образуется в результате медленного неферментативного присоединения глюкозы к гемоглобину А, содержащемуся в эритроцитах.
Гликированный (употребляется также т…
715 руб
- оценка гипофизарно-надпочечниковой системы: АКТГ (Адренокортикотропный гормон, кортикотропин, Adrenocorticotropic Hormone, ACTH);
Тестостерон (Testosterone)
Синонимы: Общий тестостерон, стероидный андрогенный гормон. Testosterone, total testosterone.
Краткая характеристика определяемого вещества Тестостерон
У мужчин основная часть синтезируется в яичке; меньшее количество — клетками сетчатого слоя коры надпочечников и при трансформации…
610 руб
Расшифровка ЭКГ
Расшифровка ЭКГ с заключением, выполненная квалифицированным кардиологом ИНВИТРО.
Эхокардиография
Исследование, позволяющее оценить функциональные и органические изменения сердца, его сократимость, а также состояние клапанного аппарата.
Результаты липидного профиля могут быть рекомендованы врачом терапевтом или педиатром.
В дальнейшем могут быть потребоваться консультации:
кардиолога
, эндокриноглога.
Источники:
- А.А. Кишкун. Клиническая лабораторная диагностика. «ГЭОТАР_Медиа» 2010 г. – 976 с.
- Евразийская ассоциация кардиологов Национальное общество по изучению атеросклероза (НОА) Диагностика и коррекция нарушений липидного обмена с целью профилактики и лечения атеросклероза Москва, 2020 г.- 61с.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Поделитесь этой статьей сейчас
Похожие статьи
Липидный профиль, скрининг
Липидный профиль, скрининг: показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
Лабораторная диагностика угрозы атеросклероза
Атеросклероз хроническое заболевание, характеризующееся специфическим поражением артерий эластического и мышечно-эластического типов. В их стенках происходит разрастание соединительной ткани в сочетании с липидной (жировой) инфильтрацией внутренней оболочки. Это приводит к органным и общим нарушениям кровообращения. Атеросклероз основное заболевание сердечно-сосудистой системы, являющееся причиной стенокардии (грудной жабы), инфаркта миокарда, инсульта и смерти.
С-реактивный белок (СРБ, CRP)
С-реактивный белок (СРБ, CRP): показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
Источник