Какие показатели крови на холестерин повод для принятия статинов
Содержание статьи
Нормы холестерина у женщин и мужчин. Кому принимать статины, а кому садиться на диету
Разобравшись, как откладывается в сосудах холестерин в виде атеросклеротических бляшек, надо понять, какими способами холестерин снижать — и надо ли это делать именно вам. Кардиолог Алексей Федоров рассказывает о нормах «хорошего» и «плохого» холестерина и объясняет, кому рекомендует прием статинов, а кому — диету с пониженным содержанием жира и сахара.
«У меня повышен холестерин, мне надо пить статины?» Этот вопрос я чаще всего слышу на очных консультациях, вижу на интернет-форумах, в комментариях к моим статьям и в социальных сетях.
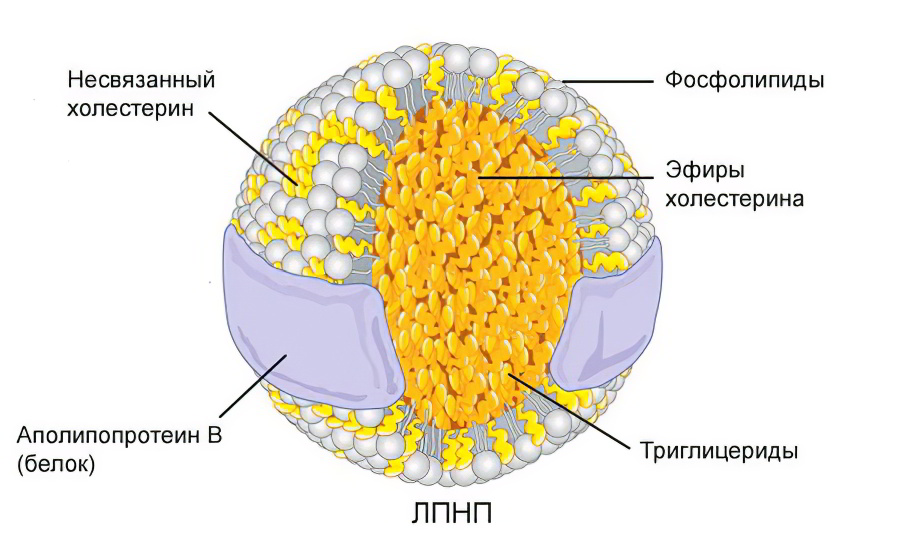
Попробуем разобраться на живом примере. Перед нами — результат анализа на липидный профиль, который я бы рекомендовал сдать каждому мужчине после 35 лет и женщине после 40. Какие показатели мы видим и о чем они говорят?
Триглицериды (TG)
Норма — 0,41−1,8 ммоль/л
Триглицериды — основное депо жиров в нашем организме, они образуются в печени. В большинстве случаев повышенный уровень триглицеридов (так называемый хилез крови) является следствием неправильного питания с избытком жирной пищи и углеводов, поэтому сдавать анализ нужно не ранее, чем через 9 часов после последнего приема пищи.
Причиной повышения могут быть первичные (наследственные) гиперлипидемии и, намного чаще, вторичные гиперлипидемии, среди которых — неправильное питание, ожирение, нарушение толерантности к глюкозе и сахарный диабет, гипотиреоз, подагра, заболевания печени, поджелудочной железы и почек.
Также причиной повышения могут быть стресс, злоупотребление алкоголем и прием некоторых лекарств (бета-блокаторы, кортикостероиды, диуретики и некоторые другие).
Снижение значений фиксируют при недостаточном питании, гипертиреозе, нарушении всасывания, длительном приеме витамина С.
Общий холестерин (CHOL)
Норма — 3,2−5,6 ммоль/л
Важнейший липид, структурный компонент всех клеточных мембран, предшественник половых гормонов, кортикостероидов, желчных кислот и витамина D. До 80% холестерина синтезируется в печени, остальной поступает в наш организм с пищей. Содержание холестерина в крови в значительной степени зависит от возраста, так, для младенца верхняя граница нормы 5,25 ммоль/л, а для мужчины за 70 — 6,86 ммоль/л.
Холестерин переносится с помощью курьеров — липопротеинов, которых существует три основных вида: высокой плотности («хороший» холестерин), низкой плотности и очень низкой плотности («плохой» холестерин). Повышение общего холестерина, как и триглицеридов, встречается при первичных и вторичных гиперлипидемиях.
Несмотря на то что в скрининговых исследования приняты усредненные границы общего холестерина (5,6 ммоль/л) и его составляющих, в настоящее время врачи используют таблицы норм в соответствии с полом и возрастом.
Холестерин-ЛПВП (HDL)
Норма — не менее 0,9 ммоль/л
Эта фракция холестерина участвует в транспорте холестерина из периферических тканей в печень. Это означает, что они забирают холестерин с поверхности сосудов ног, сердца, головного мозга и несут его в печень. Значит, ЛПВП играет важную антиатерогенную роль, препятствуя образованию холестериновых бляшек и развитию атеросклероза.
И если уровень общего холестерина повышен за счет холестерина ЛПВП, это считается хорошим прогностическим фактором, и снижать холестерин не следует. При этом снижение уровня «хорошего» холестерина ниже 0,90 ммоль/л для мужчин и 1,15 ммоль/л для женщин считается фактором риска атеросклероза.
Холестерин-ЛПНП (LDL)
Норма — 1,71−3,5 ммоль/л
Липопротеиды низкой плотности — основной переносчик холестерина в нашем организме. Именно он разносит синтезированный в печени жир к органам и тканям. Считается, что уровень холестерина в ЛПНП значительно больше влияет на развитие атеросклероза, чем уровень общего холестерина. Именно поэтому его стали называть «плохим» холестерином.
В условиях, когда сосудистая стенка скомпрометирована факторами риска (никотином, высокой концентрацией глюкозы, гомоцистеина, повышением артериального давления), холестерин из ЛПНП откладывается в ней, формируя атеросклеротическую бляшку. Для людей с факторами риска развития атеросклероза (возраст — более 45 лет для мужчин и 55 лет для женщин, случаи ранней смерти от сердечно-сосудистых заболеваний среди родственников, курение, сахарный диабет, гипертоническая болезнь, ожирение) уровень холестерина ЛПНП не должен превышать 3,37 ммоль/л, значения от 3,37 до 4,12 ммоль/л расценивают как средний фактор риска развития атеросклероза, а выше 4,14 ммоль/л — как высокий.
Холестерин-ЛПОНП (VLDL)
Норма — 0,26−1,04 ммоль/л
Эти липопротеиды синтезируются в печени и тонком кишечнике и служат предшественниками ЛПНП, то есть тоже относятся к переносчикам «плохого» холестерина.
Индекс (коэффициент) атерогенности
Это показатель, который можно рассчитать, исходя из результатов липидного профиля.
Нормальным считается показатель в диапазоне от 2,0 до 2,5 единицы. Максимальными значениями нормы являются 3,2 для женщин и 3,5 для мужчин. Все, что выше, указывает на значительный риск развития атеросклероза и требует мер по его снижению, которые могут быть как немедикаментозными (изменение режима питания, похудение, отказ от курения, борьба с гиподинамией, прием БАДов), так и медикаментозными (прием лекарств из различных групп, главным образом статинов).
Прежде чем назначать статины
Итак, предположим, в анализе на липидный профиль повышен общий холестерин до 6 ммоль/л за счет небольшого превышения нормы «плохих» липопротеидов низкой плотности. Остальные показатели в пределах нормы. Значит, пора назначать статины?
Еще несколько десятков лет назад большинство кардиологов сказали бы «да», но в последнее время ситуация несколько изменилась. И лично у меня история, когда на прием приходит достаточно молодая женщина, лет, скажем, 45, а участковый терапевт, впервые назначив ей анализ крови на холестерин и увидев незначительное превышение нормы, сразу же «заряжает» (по-другому и не скажешь) 20 милиграммов аторвастатина, вызывает разочарование.
Есть как минимум три причины этого не делать.
Во-первых, женщин до наступления менопаузы защищают от атеросклероза женские половые гормоны.
Во-вторых, статины обладают эффектом рикошета: они встраиваются в процесс метаболизма холестерина, происходящий в печени, и в случае отмены препарата его концентрация компенсаторно увеличивается.
Именно поэтому, и это в-третьих, первый этап снижения уровня холестерина — диета с уменьшением потребления животных жиров и сладкого.
Конечно, влияние холестерина на развитие атеросклероза все равно остается значимым, но подходить к назначению статинов следует более дифференцированно.
Когда надо принимать статины
Сегодня уже есть достаточно информативная методика ранней диагностики атеросклероза. Речь идет об ультразвуковом исследовании сонных артерий, несущих кровь к головному мозгу. По наблюдению ученых, именно там появляются первые отложения холестерина, даже разработан скрининговый показатель — толщина комплекса интима-медиа. По данным AHA (American Heart Association), проведение ультразвукового исследования сонных артерий и оценка суммарной толщины внутренней (интима) и средней (медиа) стенок этого сосуда служит одним из методов оценки риска развития осложнений у пациентов, не имеющих клинических симптомов, но входящих в группу риска по сердечно-сосудистым заболеваниям.
Согласно национальным рекомендациям, которые разработаны экспертной комиссией Всероссийского научного общества кардиологов (2011), за повышение толщины комплекса интима-медиа принимают значения от 0,8 до 1,3 мм. Локальные утолщения комплекса более 1,3 мм считаются свидетельством присутствия атеросклеротической бляшки.
Статины, на мой взгляд, одни из самых важных лекарств наряду с антибиотиками и противоопухолевыми препаратами, изобретенными в XX веке. Формально статины снижают уровень холестерина, а еще выполняют целый ряд полезных функций, например, препятствуют самому формированию атеросклеротической бляшки и, по данным ряда клинических исследований, могут уменьшить ее диаметр на 15%.
Показаны статины и в случае, если появились клинические признаки ишемии одного из органов-мишеней: сердца (стенокардия, аритмия), ног (перемежающаяся хромота), головного мозга (транзиторные ишемические атаки с доказанным наличием атеросклеротических бляшек в сонных артериях). Или врач обнаружил инструментальные признаки ишемии (по данным ЭКГ, суточного мониторирования ЭКГ или нагрузочного теста, ЭхоКГ или стресс-ЭхоКГ).
Однозначно показан прием статинов после перенесенного инфаркта миокарда, ишемического инсульта, операции аортокоронарного шунтирования, операций на сонных артериях и артериях конечностей, стентирования.
Источник
. . — . : » ?».
:
- ?
- ?
?
, ? , , . : , , . .
, , ?
?
, . .
. , . . .

( 24%), 17%, ( ) 15%, 5-7%.
:
, .
(, , ). ( , ) .
, D. , .
( 75%) 20-25% . , , .
?
80-90- . , , . , . , . ? , .
. . , , . . , . , .
( ) -, . -, . .
:
( ) , . .
: , ?
CNN:
— () | |
1.8 / | |
2.6 / | , |
2.6 — 3.3 / | |
3.4 — 4.1 / | |
4.1 4.9 / | |
4.9 / | |
— () | |
1.0 /( ) | |
1.3 / ( ) | |
1.0 1.3 / ( ) | |
1.3 1.5 / ( ) | |
1.6 / | |
1.7 / | |
1.7 2.2 / | |
2.3 5.6 / | |
5.6 / | |
: , ?
— | — | ||
2.90-5.18 / | |||
5-10 | 2.26 5.30 / | 1.76 3.63 / | 0.93 1.89 / |
10-15 | 3.21-5.20 / | 1.76 3.52 / | 0.96 1.81 / |
15-20 | 3.08 5.18 / | 1.53 3.55 / | 0.91 1.91 / |
20-25 | 3.16 5.59 / | 1.48 4.12 / | 0.85 2.04 / |
25-30 | 3.32 5.75 / | 1.84 4.25 / | 0.96 2.15 / |
30-35 | 3.37 5.96 / | 1.81 4.04 / | 0.93 1.99 / |
35-40 | 3.63 6.27 / | 1.94 4.45 / | 0.88 2.12 / |
40-45 | 3.81 6.53 / | 1.92 4.51 / | 0.88 2.28 / |
45-50 | 3.94 6.86 / | 2.05 4.82 / | 0.88 2.25 / |
50-55 | 4.20 7.38 / | 2.28 5.21 / | 0.96 2.38 / |
55-60 | 4.45 7.77 / | 2.31 5.44 / | 0.96 2.35 / |
60-65 | 4.45 7.69 / | 2.59 5.80 / | 0.98 2.38 / |
65-70 | 4.43 7.85 / | 2.38 5.72 / | 0.91 2.48 / |
> 70 | 4.48 7.25 / | 2.49 5.34 / | 0.85 2.38 / |
, .
, , :
. , . , ( -) 2-4%. .
. 10%, . 6-8%. .
. , . 12-15% .
. , , ( ), . , . 13-15%.
. . . , .
40
40 45 . 3.81-6.53 /, — 1.92-4.51 /, — 0.88-2.28.
45-50 . 3.94-6.86 /, — 2.05-4.82 /, — 0.88-2.25.
50
50-55 . 4.20 7.38 /, — 2.28 5.21 /, — 0.96 2.38 /.
55-60 . 4.45 7.77 /, — 2.31 5.44 /, — 0.96 2.35 /.
60
60-65 . 4.43 7.85 /, — 2.59 5.80 /, — 0.98 2.38 /.
65-70 . 4.20 7.38 /, — 2.38 5.72 /, — 0.91 2.48 /.
70 . 4.48 7.25 /, — 2.49 5.34 /, — 0.85 2.38 /.
— | — | ||
2.95-5.25 / | |||
5-10 | 3.13 5.25 / | 1.63 3.34 / | 0.98 1.94 / |
10-15 | 3.08-5.23 / | 1.66 3.34 / | 0.96 1.91 / |
15-20 | 2.91 5.10 / | 1.61 3.37 / | 0.78 1.63 / |
20-25 | 3.16 5.59 / | 1.71 3.81 / | 0.78 1.63 / |
25-30 | 3.44 6.32 / | 1.81 4.27 / | 0.80 1.63 / |
30-35 | 3.57 6.58 / | 2.02 4.79 / | 0.72 1.63 / |
35-40 | 3.63 6.99 / | 1.94 4.45 / | 0.88 2.12 / |
40-45 | 3.91 6.94 / | 2.25 4.82 / | 0.70 1.73 / |
45-50 | 4.09 7.15 / | 2.51 5.23 / | 0.78 1.66 / |
50-55 | 4.09 7.17 / | 2.31 5.10 / | 0.72 1.63 / |
55-60 | 4.04 7.15 / | 2.28 5.26 / | 0.72 1.84 / |
60-65 | 4.12 7.15 / | 2.15 5.44 / | 0.78 1.91 / |
65-70 | 4.09 7.10 / | 2.49 5.34 / | 0.78 1.94 / |
> 70 | 3.73 6.86 / | 2.49 5.34 / | 0.85 1.94 / |
, . ( : ). . 50- , .
:

:
;
;
;
( ).
60-70- , . 90- , . .
? . , . . , , 95 .
, , . , ( 95), . , . , , , .
. , .
, , 25 75% . .
, . , , 25% . , . , (, ), (, ..), -.
, . ( ) . , , . , , 4 .
:

: , , ?
. , , . , 65% , .
( )
. . .
. , . , , , . , , .
, , , , (, ..) .
.
, , . , — (, .) . .
, .
?
. XX (1912 ). .
. . -. . .
, . , . , , .
. 90- , , .. ( ).
2006 Neurology . — 100-105 . , , .

, , , , . . . , . , .
, . . . , . , . .
, . , , , .
, !
: ?
: | ,
:
. . . (2004 .). — , (2006 .).
:
 | ? ? , , . , 5,0 / ( : ). … |
 | ? ? ? , , ( -) (-) . , , … |
 | — . . (, 75%) : . ( 25%). . , … |
 | , . , , , … |
 | , ? , , , . , … |
 | , . , , . , . , … |
Источник
Норма холестерина в крови по возрастам у мужчин и женщин, что делать если повышен

Показатели липидного обмена, одним из которых является холестерин, играют большую роль в оценке сердечно-сосудистого риска. Под ним понимают вероятность возникновения у человека инфаркта или инсульта и смерти от них в ближайшие 10 лет. Какой должна быть норма холестерина в крови и что предпринять, если он повышен?
По химическому строению холестерин относится к классу липофильных спиртов. Он жизненно необходим организму, так как является составной частью мембран клеток и участвует в синтезе:
- гормонов – тестостерона, кортизола, альдостерона, эстрогенов, прогестерона;
- витамина Д3;
- желчных кислот.
Около 80% холестерина производится различными органами человека (в основном, печенью), 20% попадает в организм с пищей.
Это вещество не растворяется в воде, поэтому не может само перемещаться с током крови. Для этого оно связывается со специальными белками – аполипопротеинами. Получившиеся комплексы называются липопротеинами.
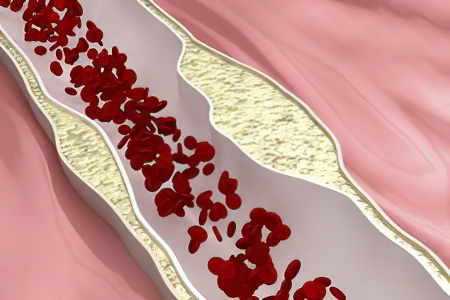
Одни из них имеют высокую плотнотсть (ЛПВП), другие – низкую (ЛПНП). Первые выводят из организма излишки жира, вторые – оседают на сосудистых стенках, участвуя в формировании атеросклеротических бляшек.
Образоване атеросклеротических бляшек


Поэтому, когда речь идет о «хороших» липидах, имеются в виду ЛПВП, о «плохих» – ЛПНП. Общий холестерин – совокупность всех липопротеинов.
Исследование липидного обмена проводят для того, чтобы оценить риск развития у человека атеросклероза и сердечно-сосудистых осложнений.
Несмотря на то, что у мужчин и женщин норма холестерина в крови (таблица по возрасту приведена ниже) различна, в медицине есть регламентированные показетели.
Глобальная сеть в изобилии предоставляет информацию о нормах холестерина. Зачастую выдаются цифры, абсолютно не соответствующие реальным, используемыми врачами. Существуют официальные приказы, постановления, руководства, где указаны четкие границы минимума и максимума показателя.
Врачи в своей практике ориентируются на цифры, рекомендованные Всемирной организацией здравоохранения. Они выглядят так:
| Значение | Холестерин общий (показатель, ммоль/л) | ЛПНП (показатель, ммоль/л) | ЛПВП (показатель, ммоль/л) | Триглицериды (показатель, ммоль/л) |
| нормальный | до 5,0; | до 3,0 | не более 1,0 | менее 1,7 |
| повышенный | 5,0-6,1 | 3,0-3,5 | 1,0-1,3 для мужчин, 1,3-1,5 для женщин; | 1,8-2,0 |
| высокий | больше 6,2 | 3,5-3,9 | меньше 1,0 для мужчин, 1,3 для женщин. | 2,1-2,4 |
| очень высокий | от 6,5 | выше 4,0 | меньше 0,7 для мужчин, 0,9 для женщин. | 2,4 и выше |
В своей работе доктор ориентируется на нужный ему диапазон значений, учитывая сопутствующие заболевания. Если у человека сахарный диабет, то неважно какого он возраста – его холестерин должен быть не более 5,0 ммоль/л. Превышение этой цифры ухудшает прогноз.

В таблице представлена норма холестерина в крови у женщин разного возраста.
| Возраст, лет | Холестерин общий ммоль/л | ЛПНП ммоль/л | ЛПВП ммоль/л |
| 20-25 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 25-30 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 30-35 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 35-40 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 41-45 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 46-50 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 51-55 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 56-60 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 61-65 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 66-70 | 3,0-5,0 | менее 3,0 | более 1,2 |
| Старше 70 | 3,0-5,0 | менее 3,0 | более 1,2 |
Возраст 40 лет является той границей, после которой велика вероятность возникновения болезней сосудов и сердца, связанных с атеросклерозом.
Как видно из таблицы, у женщин после 50 лет уровень нормального холестерина и ЛПНП крови повышен довольно значительно. Это связано с гормональной перестройкой ( лечением которой занимаются врачи эндокринологи), происходящей во время менопаузы. Метаболические процессы в этом возрасте замедляются, и организму требуется больше энергии на переработку липидов.
С наступлением менопаузы у женщины меняется гормональный фон – снижается естественная защита организма от многих факторов, в т.ч. – возрастает риск сердечно-сосудистых патологий. Поэтому после 50-ти лет особенно важно следить за уровнем холестерина и его фракций (ЛПНП, ЛПВП, ТГ). Сдавать кровь необходимо ежегодно в рамках бесплатного диспансерного наблюдения. При выявлении отклонений частоту обследований и тактику ведения пациентки определяет врач. Средней нормой холестерина для здорового человека после 50-ти лет является 3,0 — 5,5 ммоль/л. При наличии сопутствующей патологии (ИБС, артериальная гипертония,сахарный диабет) показатель должен быть не выше 5,0. Для людей, перенесших ишемический инсульт, – не более 4,5 ммоль/л.

Ниже указана норма холестерина в крови у мужчин в зависимости от возраста.
Возраст, лет | Холестерин общий | ЛПНП | ЛПВП |
20-25 | 3,0-5,0 | менее 3,0 | более 1,0 |
25-30 | 3,0-5,0 | менее 3,0 | более 1,0 |
30-35 | 3,0-5,0 | менее 3,0 | более 1,0 |
35-40 | 3,0-5,0 | менее 3,0 | более 1,0 |
41-45 | 3,0-5,0 | менее 3,0 | более 1,0 |
46-50 | 3,0-5,0 | менее 3,0 | более 1,0 |
51-55 | 3,0-5,0 | менее 3,0 | более 1,0 |
56-60 | 3,0-5,0 | менее 3,0 | более 1,0 |
61-65 | 3,0-5,0 | менее 3,0 | более 1,0 |
66-70 | 3,0-5,0 | менее 3,0 | более 1,0 |
Старше 70 | 3,0-5,0 | менее 3,0 | более 1,0 |
Если внимательно посмотреть на показатели холестерина в таблице, то можно заметить, что его норма в крови у мужчин после 60 лет снижается. Это связано с замедлением метаболизма, регрессом всех функций организма.У мужчин риск атеросклероза и состояний, опасных для жизни (инсульта, инфаркта), изначально является более высоким. Их сердце и сосуды не защищены действием половых гормонов. Кроме того, представители сильного пола чаще по сравнению с женщинами подвержены вредным привычкам.
| Возраст, лет | Холестерин общий ммоль/л | ЛПНП ммоль/л | ЛПВП ммоль/л |
| 0-5 | 2,9-5,2 | 1,8-3,7 | 0,9-1,9 |
| 5-10 | 2,8-5,1 | 1,7-,3,5 | 1,0-2,3 |
| 10-18 | 3,0-5,1 | 1,5-3,2 | 1,6-2,5 |
У женщин и мужчин после 40 лет превышение нормы холестерина в крови может быть связано с генетическими дефектами обмена липидов, но чаще причина остается неизвестна. К факторам, способствующим повышению уровня холестерина в крови относятся:
- болезни печени, желчного пузыря;
- курение;
- опухоли поджелудочной, предстательной железы;
- подагра;
- хроническая почечная недостаточность (о причнах и лечении болезни почек у женщин описано тут);
- эндокринная патология (недостаточная выработка соматотропного гормона, сахарный диабет, гипотиреоз).
У женщин причиной повышенного по сравнению с нормой холестерина крови может стать беременность. Это нужно знать тем, кто планирует забеременеть после 40 лет.
Пониженные значения липидов наблюдаются при:
- голодании, истощении;
- обширных ожогах;
- тяжелых инфекциях (лечит врач инфекционист);
- сепсисе;
- злокачественных опухолях печени (диагностирует и лечит онколог);
- некоторых видах анемий;
- хронических болезнях легких ( как лечить хрониеские бронхиты читайте в этой статье);
- ревматоидном артрите;
- гипертиреозе.
Низкий уровень липидов в крови также бывает у тех, кто увлекается вегетарианством или принимает такие лекарственные препараты, как неомицин, тироксин, кетоконазол, интерферон, эстрогены.

Доказано, что гиперхолестеринемия чаще появляется у людей, которые:
- употребляют в пищу большое количество животных жиров;
- мало двигаются;
- имеют избыточный вес;
- злоупотребляют спиртным;
- курят;
- длительно принимают некоторые лекарственные препараты (андрогены, диуретики, глюкокортикоиды, циклоспорин, амиодарон, леводопу).
У мужчин после 40 и женщин после 50 лет проводят скрининговое исследование на холестерин крови (норма указана в таблицах выше). Он является одним из факторов, который учитывают при расчете абсолютного сердечно-сосудистого риска.
Совет врача
Питание при сниженном холестерине. Каши можно кушать любые. При плохой переносимости молочного белка готовить их можно на воде, но лучше на молоке пополам с водой. Холестерина в молоке, особенно магазинном, мало, а белок организму нужен. В готовую кашу можно добавить 1/2 чайной ложки натурального сливочного масла без содержания растительных жиров. Так можно кушать 2-3 раза в неделю. В остальные дни кашу нужно приправлять растительным маслом. На сегодняшний день самым полезном в вопросе холестерина считается оливковое. Также можно использовать обычное подсолнечное, облепиховое, рыжиковое. Рапсовое использовать не стоит. Салаты также нужно приправлять маслом или 10% сметаной вместо майонеза.
Высокий и очень высокий абсолютный риск означает, что в ближайшие годы человек может пострадать от тяжелых и даже смертельных нарушений со стороны сердца и сосудов.

Гиперхолестеринемия особенно опасна для людей, страдающих:
- ишемической болезнью сердца (терапию проводит и консультирует кардиолог);
- атеросклерозом нижних конечностей;
- ожирением;
- людей склонных к тромбообразованию;
- хроническими болезнями почек;
- гипертонией;
- хроническими болезнями почек;
- гипертонией;
- сахарным диабетом (лечит эндокринолог);
- коллагенозами (например, ревматоидный артрит).
Эти состояния требуют частого контроля липидов и медикаментозной коррекции при их повышении.
Даже у лиц молодого возраста, начиная с 18 лет, при проф. осмотрах, диспансеризации берут кровь на общий холестерин. Если он повышен, врач дает рекомендации по изменению образа жизни. Их соблюдение может отсрочить возникновение атеросклероза сосудов и связанных с ним осложнений.
Для этого, прежде всего, нужно изменить свой рацион питания. Из него следует исключить:
- жирное мясо, колбасу, копчености, сало, субпродукты;
- майонез, жирные соусы;
- жирные молочные продукты (сливки, сыры, сметана);
- кондитерские, мучные изделия;
- газированные напитки;
- консервированные продукты, полуфабрикаты;
- алкоголь;
- маргарин.
В ежедневном меню лучше отдавать предпочтение:
- овощным салатам с добавлением растительного масла;
- морской рыбе;
- постному мясу;
- свежим овощам, фруктам;
- кашам на воде;
- овощным супам или супам, приготовленным на нежирном бульоне;
- нежирным кисломолочным продуктам;
- минеральной воде, несладким ягодным морсам, свежевыжатым сокам;
- хлебу цельнозерновому, ржаному или с отрубями.
Меняем рацион питания: Ваше здоровье в Ваших руках

Низкая физическая активность негативно сказывается на уровне «плохих» липидов. Поэтому молодые люди должны заниматься спортом, пожилые и больные – ходить пешком в умеренном темпе, подниматься по лестнице на свой этаж.
У женщин после 50 лет, получающих гормонозаместительную терапию в связи с климактерическим синдромом, холестерин повышается по сравнению с нормой. До начала приема гормональных препаратов им следует посетить терапевта или кардиолога.
Люди, у которых имеются заболевания, опасные в плане абсолютного сердечно-сосудистого риска, должны постоянно принимать гиполипидемические средства. К ним относятся фибраты, статины и др. Они стабилизируют атеросклеротические бляшки, то есть не дают им разрушаться. Разрушение бляшки влечет за собой некроз сосуда или ее отрыв и поступление в сосудистое русло в виде тромба. Тромбоз и некроз сосудов сердца приводят к инфаркту миокарда, мозговых сосудов – к инсульту.
На настоящий день для снижения холестерина используются следующие группы препаратов:
| Группа | Действие | Международное название | Торговое название |
| Статины | Снижают ЛПНП и триглицериды | «Симвастатин»; «Аторвастатин»; «Розувастатин»; «Флувастатин»; «Ловастатин»; «Правастатин» | «Симвастол», «Вазилип»; «Аторис», «Липримар»; «Роксера»; «Мертенил»; «Лескол»; «Мевакор»; «Липостат»; |
| Смолы, связывающие желчные кислоты | Уменьшают ЛПНП | «Холестирамин»; «Колестипол»; «Колесевелам» | «Квестран»; «Колестид»; «ВелХол» |
| Ингибиторы абсорбции холестерина | Снижают ЛПНП и триглицериды, повышают ЛПВП | «Эзетемибе» | «Зетия» |
| Фибраты | Снижают триглицериды, повышают ЛПВП | «Фенофибрат»; «Гемфиброзил» | «Лофибра»,«Трикор»; «Допид» |
| Комбинированные (статин+ ингибитор абсорбции холестерина) | Снижают ЛПНП и триглицериды, повышают ЛПВП | «Эзетемибе+«Симвастатин» | «Виторин» |

Препараты 1-й линии – статины. Самый старый представитель – «Симвастатин». Его применение оправдано, когда нужно немного понизить уровень холестерина плюс у него невысокая стоимость, он не дает создавать новые отложения холестерину, но и не уменьшает старые. Для уменьшения бляшек требуется доза, которая токсична для печени.
Наиболее эффективными и безопасными считаются «Розувастатин» и «Аторвастатин». Они проверены практикой миллионов врачей и сотнями клинических исследований, доказано уменьшают объем атеросклеротических бляшек.
Из новых препаратов можно отметить «Ловастатин» и «Правастатин», они тоже эффективно борются с проблемой, но не имеют большой доказательной базы и многих лет опыта использования.
Прием статинов требует обязательного контроля со стороны работы печени. Для этого ежемесячно или 1 раз в 2 месяца сдается кровь на печеночные фракции (АЛТ, АСТ). Параллельно контролируется уровень холестерина и липидный спектр.
Узнайте о норме холестерина в крови из видео:
Данная статья проверена действующим квалифицированным врачом Виктория Дружикина и может считаться достоверным источником информации для пользователей сайта.
Оцените, насколько была полезна статья
Проголосовало 26 человек,
средняя оценка 4.8
Остались вопросы?
Задайте вопрос врачу и получите консультацию терапевта онлайн по волнующей Вас проблеме в бесплатном или платном режиме.
На нашем сайте СпросиВрача работают и ждут Ваших вопросов более 2000 опытных врачей, которые ежедневно помогают пользователям решить их проблемы со здоровьем. Будьте здоровы!
Источник