На белках глаз холестерин
Содержание статьи
Симптомы, причины, диагностика и лечение пингвекулы глаза
Пингвекула — доброкачественное новообразование, которое в большинстве случаев появляется после 45 лет на белковой оболочке глаза. Для патологии характерно бессимптомное протекание (лишь иногда появляется воспалительный процесс), но со временем нарост увеличивается, доставляя больному эстетический дискомфорт и физические неудобства.
Что такое пингвекула глаза?
Пингвекула — это эластичное уплотненное образование желтоватого цвета, появляющееся в назальной части конъюнктивной оболочки глаза (в зоне контакта с роговицей). Ошибочно связывать эту патологию с разного рода опухолями, так как лишь в редких, особенно запущенных случаях подобное изменение конъюнктивальной оболочки может приобрести злокачественный характер.
Пингвекулу классифицируют как доброкачественное заболевание, как правило, поражающее оба глаза, но не влияющее на остроту зрения.
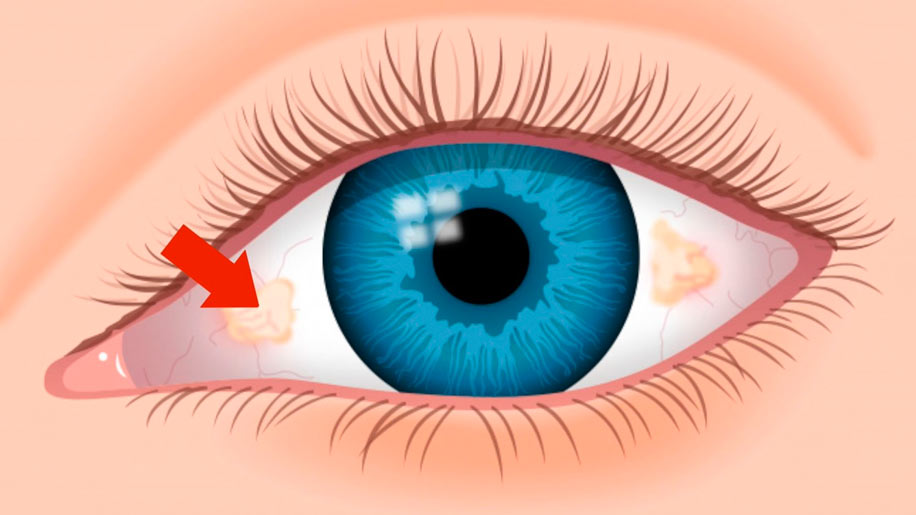
В мире распространенность данной глазной патологии крайне высока. Врачи отмечают, что при пингвекуле глаза причины и лечение могут разниться. Как правило, болезнь проявляется в виде нароста беловатого или желтоватого цвета. Если новообразование возникает на белковой оболочке, его называют пингвекулой, но когда оно локализуется на роговице, образуя крыловидную структуру, — птеригиумом.
Фактически пингвекула представляет лишь незначительное изменение тканей глаз вследствие повышенного содержания в организме жиров и белков, поэтому зачастую нарост не затрагивает роговицу, не приносит болевых ощущений — заболевание протекает бессимптомно. Но нельзя сказать, что патология всецело безобидна — она приносит эстетические неудобства, поскольку заметна окружающим, а также часто служит причиной возникновения хронического раздражения органов зрения.
В целом заболевание неопасно. Нечасто оно вызывает нарушения функций зрительного аппарата и еще реже перерастает в злокачественную опухоль, но иногда лечить пингвекулу необходимо. В статье рассмотрим, в каких случаях и какую терапию назначают врачи.
Впервые сведения об описываемой патологии появились в 1550 году еще до н.э. Интересно, что с тех давних пор сохранились записи египтян, которые описывали пингвекулу как «специфические жировые отложения в глазу». Современные медики считают, что болезнь может развиваться на почве генетической предрасположенности или протекать в изолированной форме. В равной степени патологию диагностируют у женщин и мужчин. В зоне особого риска — люди, проживающие в странах с жарким и сухим климатом.
Пингвекула: требуется ли лечение?
В зависимости от характерных симптомов, врач, проведя анамнез, будет понимать, насколько серьезна стадия, которой достигла пингвекула. Лечение назначается индивидуально. Частое отсутствие показаний к удалению нароста объясняется тем, что в подавляющем большинстве случаев пингвекула — это эластичное образование доброкачественного типа.
Часто течение болезни не сопровождается выраженной симптоматикой, помимо самого образования на конъюнктиве. Однако иногда из-за пингвекулы появляется воспаление. Оно диагностируется в случаях:
- Синдрома «сухого глаза»;
- Присутствия инородного предмета в пораженном глазу;
- Царапания и раздражения (в особенности при моргании);
- Покраснения в месте локализации повреждения.
Причины появления заболевания
Об этиологии пингвекулы говорить достаточно трудно, поскольку до конца она не исследована. Болезнь в большинстве случаев развивается на фоне прогрессирующих дистрофических либо возрастных изменений, происходящих в конъюнктиве. Поскольку процессы метаболизма в организме с возрастом замедляются, происходит снижение скорости обмена веществ, в том числе белков и жиров. В совокупности это приводит к нежелательным накоплениям этих компонентов, что способствует развитию пингвекулы.
Специалисты выделяют в патогенезе этого заболевания глаз дегенерацию коллагеновых волокон, расположенных в стромальной части конъюнктивы, и истончение эпителия, как следствие. На такого рода изменения могут влиять ультрафиолетовые излучения, которые, как известно, стимулируют выработку фибриллярного белка — эластина. Он синтезируется фибробластами и, в свою очередь, негативно влияет на строение конъюнктивы, приводя к дистрофическим изменениям.
Пингвекулой часто болеют люди, длительное время находящиеся под палящими лучами солнца.

Пингвекула может стать следствием рецидивирующего раздражения конъюнктивы выхлопными газами, дымом, обычным ветром, всевозможными токсическими выбросами (в частности производственными), а также химическими веществами. Некоторые офтальмологи считают, что длительное ношение контактных линз также провоцирует зарождение новообразований на глазу. Но на эту тему был проведен ряд исследований, заключения которых не подтвердили достоверность данной теории.
Кроме того, пингвекула образуется на фоне травм и рубцовых изменений в оболочке глаза, а также хронического воспаления (конъюнктивита). Примерно в 50% случаев болезнь в одинаковой форме развивается на обоих глазах, но она характеризуется относительно слабыми способностями к прогрессированию (т.е. нарост едва заметно увеличивается в диаметре), а также доброкачественной природой. При малом размере пингвекула никоим образом не влияет на жизнедеятельность больного.
На начальном этапе развития для этой патологии характерно латентное (бессимптомное) течение, тогда как клиническое проявление констатируется уже при увеличении объема новообразования. Пациенты также могут жаловаться на определенный дискомфорт, проявляющийся ощущением чрезмерной сухости в глазу. В случаях, когда нарост увеличивается и причиняет неудобства больному, офтальмолог может посоветовать удаление пингвекулы глаза хирургическим путем.

При периодическом раздражении нароста может появиться гиперемия конъюнктивы — человек жалуется на постоянное ощущение инородного предмета в глазу, что приводит к повышенному слезотечению. Редко эта патология провоцирует помутнение роговицы.
Как лечить пингвекулу на глазах?
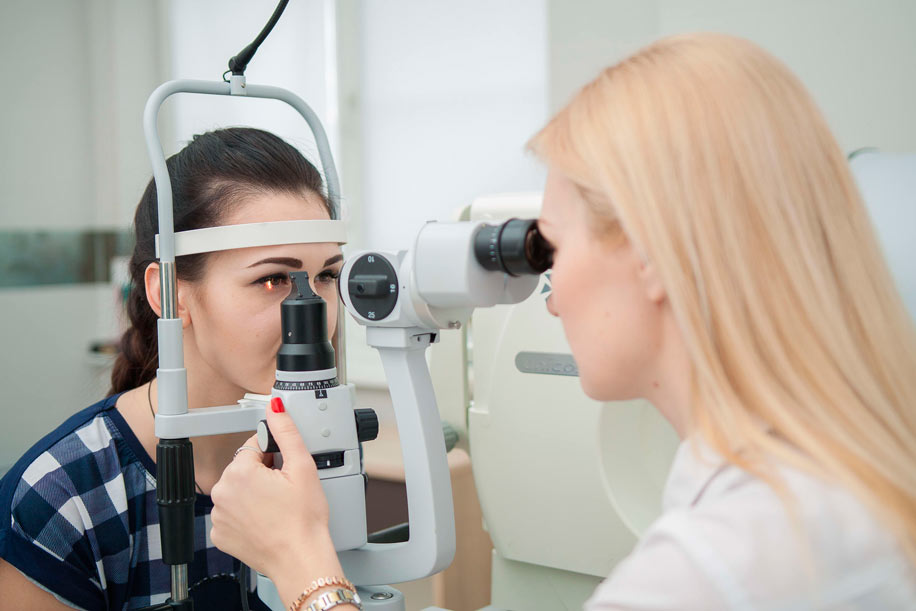
Диагностируют заболевание, опираясь на анамнестические данные, результаты внешнего осмотра зрительного аппарата и фернинг-теста, а также данные, полученные в ходе проведения биомикроскопии, флуоресцентной ангиографии или ОКТ (оптической когерентной томографии). Проведя первичный наружный осмотр, врач обнаруживает образование округлой формы желтоватого оттенка. При биомикроскопии специалист может выявить полупрозрачное образование на ранней стадии, когда оно практически лишено трофики. ОКТ предполагает определение степени внедрения нароста во внутренние структуры пораженного глаза, а также форму, диаметр и размер образования. Фернинг-тест поможет врачу исследовать зрительную систему на предмет присутствия в слезной пленке нехарактерных, аномальных компонентов. Способ флуоресцентной ангиографии позволит визуально определить возможные нарушения процессов микроциркуляции в медиальном отделе конъюнктивы.
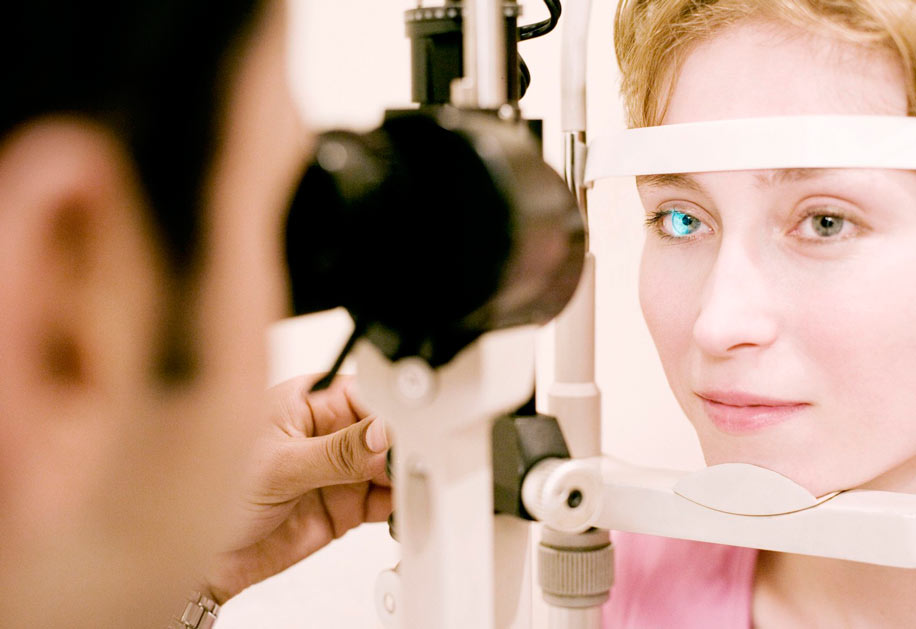
Существует несколько стадий этой патологии, различаемых по характеру и тяжести протекания.
В зависимости от причины появления, лечение этого заболевания может проводиться разными способами — консервативными или оперативными. Выбор в пользу того или другого метода определяется как лечащим врачом, так и исходя из особых пожеланий пациента.
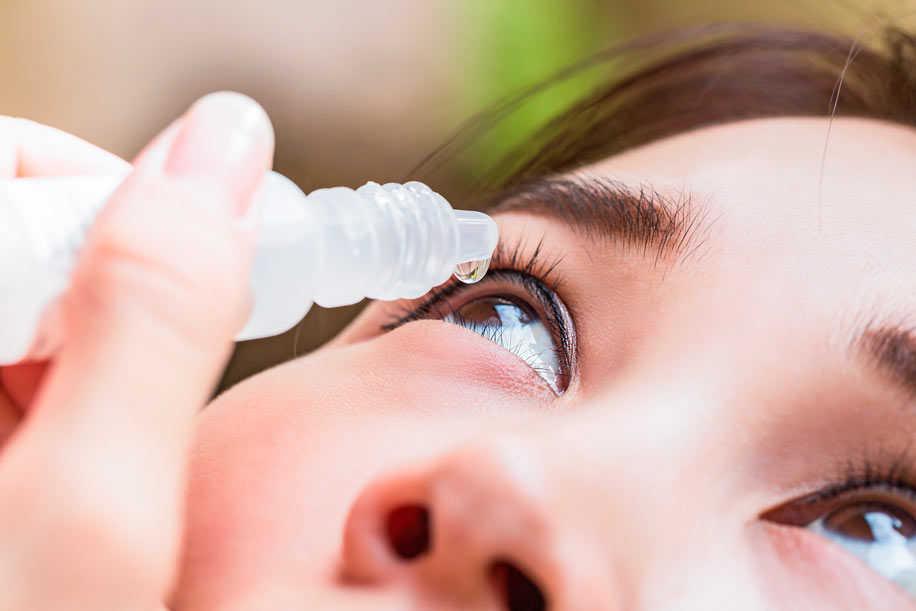
Консервативная терапия помогает облегчить симптомы болезни (в основном она направлена на уменьшение выраженности раздражений глазного яблока). Для этого часто назначаются специальные глазные капли или гелеобразные субстанции — препараты искусственной слезы, которые обеспечивают увлажнение слизистой на должном уровне, снижая выраженность соответствующей симптоматики. Облегчить состояние могут гормональные препараты. Реже офтальмолог выписывает пациенту антибиотики или нестероидные противовоспалительные средства. Исключить ощущения дискомфорта поможет отказ от ношения средств контактной коррекции зрения в период течения болезни. При развитии патологии специалисты не рекомендуют использовать народные методы.
Если же больной желает полностью избавиться от новообразования в глазу, тогда лечение ему может быть предложено в виде оперативного хирургического вмешательства. Более безопасный и практически безболезненный метод терапии на фоне стандартной операции — лазерное удаление, при котором:
- Отсутствует кровотечение;
- Происходит быстрый период реабилитации;
- Нет рубцов.
Существует ли действенная профилактика пингвекулы?
Чтобы уменьшить риски образования пингвекулы, специалисты советуют не забывать носить качественные солнцезащитные очки в условиях открытого пространства и свободного воздействия УФ-лучей. Правильный рацион способствует нормализации обменных процессов в организме, что тоже уменьшит вероятность развития патологии.
Если человек проживает в жарких и засушливых климатических условиях, необходимо позаботиться о дополнительном увлажнении глаз при помощи специальных капель, мазей или же других препаратов.

Что касается прогнозов трудоспособности и жизнедеятельности при пингвекуле, то они весьма благоприятны — новообразование зачастую не оказывает воздействия на качество жизни и не провоцирует снижение остроты зрения.
На сайте Очков.Нет представлен широкий выбор контактных линз. Рекомендуем отдать предпочтение моделям с фильтром от ультрафиолетовых лучей, например, Acuvue Oasys with Hydraclear Plus или 1-Day Acuvue TruEye.
Источник
Желтые пятна на глазном белке: причины и лечение
Белая передняя поверхность глаза — склера. У здорового человека её цвет может быть в диапазоне от беловато-голубого до беловато-розового. Изменение оттенка склеры говорит о появлении патологии. Это может быть связано как с системными заболеваниями организма, так и с локальной офтальмологической проблемой. Чаще всего склера меняет свой цвет на жёлтый: на ровном цвете белка появляются жёлтые пятна.

Какие симптомы сопровождают появление желтых пятен?
Как правило, возникновение на белке желтого пятна сопровождается другими реакциями организма. Симптомы бывают местными и общими. Если причиной изменения цвета склеры стало офтальмологическое заболевание, на его фоне могут развиваться следующие состояния:
- воспаление век;
- ощущение зуда и сильная боль в области глаз;
- повышение чувствительности к яркому свету;
- появление выделений из глаз;
- ухудшение зрения.
Если причина желтого пятна на склере — системное заболевание, к перечисленным выше симптомам присоединяются потеря аппетита, чувство усталости, тошнота, озноб, лихорадочное состояние и повышение температуры тела.
Причины общего характера
Появление желтых пятен на склере — типичный симптом желтухи. Это заболевание возникает при нарушении обмена билирубина в организме. Орган, отвечающий за этот обмен, — печень. Причин, по которым печень не может выводить билирубин, достаточно много. Результат нарушения этого процесса — отложение вещества в коже и слизистой оболочке глаз.
Основные причины, приводящие к развитию желтухи:
- цирроз печени (возникает из-за злоупотребления алкоголем);
- гепатит (развивается из-за вирусной инфекции);
- рак печени;
- ожирение и жировой гепатоз (дистрофия печени);
- анемия;
- конкременты в желчном пузыре.
Если причиной пожелтения склеры стало общее заболевание, следует немедленно обратиться к профильному специалисту. В данном случае изменение цвета оболочки — лишь сигнал, говорящий о серьёзных изменениях в организме. Чем раньше вы устраните эти изменения, тем выше шансы вернуть себе здоровье.
Заболевания глаз
Вторая причина, по которой на белке могут появиться желтые пятна, — заболевания органов зрения. Они не несут серьёзных необратимых последствий и не ведут к полной потере зрения. Чаще всего желтые пятна появляются при следующих заболеваниях:
- пингвекула. Доброкачественный нарост желтого цвета в области конъюнктивы. Желтые пятна возникают симметрично: в уголках глаз и с наружной стороны. Заболеванию особенно подвержены пожилые люди, так как одна из причин его развития — возрастные процессы в слизистой оболочке глаза;
- птеригиум. Утолщение и разрастание слизистой оболочки в верхнем углу глаза. Данная патология проявляется в виде желтого треугольного пятна. В большинстве случаев она не вызывает неприятных ощущений. В некоторых ситуациях птеригиум может менять цвет на ярко-розовый или алый. Заболевание возникает из-за агрессивного воздействия внешней среды. Чаще всего причиной его развития становится сухой, жаркий климат, ультрафиолетовое излучение и воздействие на глаза сильного ветра;
- дермоидная киста конъюнктивы. Врожденное доброкачественное новообразование. Проявляется в виде плотной капсулы, внутри которой содержится жировое вещество. Со временем киста растёт и увеличивается в объёме;
- киста конъюнктивы. Проявляется в виде эпителиального разрастания с жидкостью внутри. Киста может иметь жёлтый оттенок и внешне выглядеть как небольшое пятно на конъюнктиве;
- невус. По своей природе схож с родинками на коже. Это желтое или коричневое пятно, которое может находиться в любой области склеры, в том числе в её внутреннем или наружном углу. При разрастании невус представляет серьёзную угрозу для зрения;
- пятна Хорнера-Трантаса. Возникают из-за аллергической реакции организма. Проявляются в виде небольших «зёрен», локализованных на белке глаза вокруг роговицы. Толчком для развития становится аллергический конъюнктивит или кератит.

Как лечить жёлтые пятна?
Лечение желтых пятен на глазах индивидуально и зависит от характера образования. Именно поэтому особенно важной является своевременная диагностика. После обследования врач определит причину патологии и назначит лечение.
Птеригиум и пингвекула на начальных стадиях лечатся при помощи капель и гелей, увлажняющих конъюнктиву. Если заболевание сопровождается раздражением глаза и его покраснением, дополнительно назначается противовоспалительная терапия. Операция показана лишь в случаях, когда длительная терапия не привела к ожидаемому результату. При диагностировании невуса пациенту необходимо динамическое наблюдение у офтальмолога.
Запущенные случаи кист конъюнктивы лечатся только хирургическим путём. Существует два варианта операции: прижигание и воздействие при помощи лазера. Лечение пятен Хорнера-Трантаса проводится посредством медикаментозной терапии, направленной на устранение основного заболевания.
В нашем современном «Центре восстановления зрения» вы можете пройти диагностику на новейшем оборудовании. По результатам обследования вы получите консультацию офтальмолога со стажем работы более 10 лет. У нас работают врачи с научными степенями и персональными наградами.
Источник
Желтуха – почему желтеют кожа и глаза
Симптомом каких заболеваний является пожелтение кожи и белков глаз.
Желтуха – это не болезнь, а симптом, который может встречаться при многих заболеваниях. Это желтое окрашивание кожи и белка глаз, вызванное накоплением избытка билирубина в тканях.
Что такое билирубин
Билирубин представляет собой физиологический желтый краситель, который является продуктом разложения гемоглобина, содержащегося в старых эритроцитах и некоторых белках, например, в мышечном миоглобине.
Нормальная концентрация билирубина составляет 1 мг / дл или 17 мкмоль / дл. Желтуха проявляется, когда норма превышена в три раза, то есть приблизительно при 3 мг / дл или 50 мкмоль / дл.
Билирубин встречается в сыворотке крови в двух формах (фракциях). Доминантой является несвязанная форма, также называемая свободной или неконъюгированной. Вещество нерастворимо в воде. В крови оно переносится в сочетании с белком альбумином.
В этой форме билирубин достигает печени, где продуцируется его вторая форма – связанный билирубин, то есть конъюгированный с остатками сахара. Благодаря этой комбинации связанная форма растворима в воде. Связанный билирубин выделяется с желчью и, после химических изменений в кишечнике, покидает организм с калом.
![]() Схема образования и вывода билирубина из организма
Схема образования и вывода билирубина из организма
Причины желтухи
Иногда люди, потребляющие много морковного сока, богатого красителем – каротином, замечают изменение цвета кожи на желто-оранжевый. Это связано с накоплением каротина в коже. В отличие от желтухи, в этом случае не происходит пожелтения белков глаз.
Желтуха является симптомом многих заболеваний совершенно другой природы. Повышенный билирубин в крови, приводящий к пожелтению кожи и белков, может быть результатом его чрезмерной выработки, угнетения обмена веществ или затруднения выведения.
- Чрезмерная выработка билирубина происходит из-за ускоренного распада нормальных эритроцитов при гемолизе, обширных гематомах, повреждении и разрушении большой массы мышечных волокон.
- Метаболическое торможение отмечается при гепатите – вирусном, алкогольном, медикаментозном, при врожденной пониженной активности метаболизирующих ферментов (синдром Гилберта).
- Причиной сложной экскреции билирубина служит механическая обструкция оттока желчи из-за камней в желчных протоках, опухоли желчных протоков и поджелудочной железы, холестаза. То есть подавление оттока желчи из клеток печени или из небольших желчных протоков в ходе гепатита, после приема лекарств и т. д.
Желтуха также может быть признаком прогрессирующего повреждения печени или цирроза печени.
Другие симптомы, связанные с желтухой
Трудности с выделением желчи из печени, вызванные механическими препятствиями или холестазом, могут сочетаться с зудом кожи. Зуд может начаться до или после появления желтухи.
![]() Зуд кожи
Зуд кожи
Часто до того, как происходит заметное пожелтение кожи, отмечается потемнение мочи, которая приобретает цвет темного пива или чая. Чуть позже при этом типе желтухи происходит обесцвечивание стула, который может иметь суглинистый вид.
Нужно ли идти к врачу при появлении желтухи
Да. Нет сомнений в том, что желтуха является значимым симптомом, хотя, как упоминалось ранее, она может иметь банальные причины. Тем не менее в каждом случае желтухи необходимо срочно обратиться к врачу, который определит причину и значение изменения цвета кожи для здоровья на основе тестов.
Какие анализы проводятся, чтобы выяснить причину желтухи?
Как и при любом медицинском осмотре, врач сначала опрашивает пациента и проводит физическое обследование. Эти этапы имеют важное значение, так как помогают определить дальнейший ход обследования.
Затем требуется подтвердить, действительно ли желтая окраска кожи и глаз является желтухой, и найти ее причину. Для этого проводятся:
- Анализы на билирубин. Концентрация билирубина определяется с помощью анализа крови, выявляющего содержание общего билирубина и его фракцию, связанную и несвязанную.
- Анализы на печеночные ферменты и маркеры гепатита. Позволяют подтвердить или исключить вирусную инфекцию или воспалительную этиологию. Эти анализы неоценимы в случае холестаза или желтухи.
- Анализы на гемолиз. Если преобладает несвязанная концентрация билирубина, что указывает на увеличение выработки билирубина, проводятся анализы крови для проверки гипотезы гемолиза, то есть повышенного распада эритроцитов.
![]() Анализ на билирубин
Анализ на билирубин
Из инструментальной диагностики в первую очередь проводится УЗИ брюшной полости. Оно может показать расширение желчных протоков и иногда подтверждает наличие камней (отложений), то есть механический фон желтухи. Также УЗИ может указывать на диффузное повреждение печени, так называемый стеатоз или цирроз, и демонстрировать его отдаленные последствия.
Другие исследования – компьютерная томография или магнитно-резонансная томография требуются гораздо реже. Их назначают при значительных повреждениях печени, неопределяемых с помощью ультразвука.
В отдельных случаях диагностика завершается биопсией печени и специальными анализами крови.
Как лечится желтуха?
Так как это симптом множества заболеваний, специального лечения желтухи не существует. Лечение зависит от причины желтухи, т.е. терапия направлена на устранение патологии, вызвавшей пожелтение кожи и белков глаз. Диагностика и специфическое лечение в зависимости от причины имеют фундаментальное значение для здоровья или жизни пациента.
Можно ли заразить желтухой других людей?
Инфекция может передаваться, когда желтуха вызвана вирусной инфекцией. Существует три основных типа вирусных гепатитов. Тип A, B и C.
- Тип A – это так называемая пищевая желтуха. Это высокоинфекционное заболевание, считающееся болезнью грязных рук.
- Вирусные инфекции В и С в основном передаются при контакте с кровью во время хирургических операций, незначительных хирургических и стоматологических процедур. Половое заражение этими вирусами встречается редко. Гепатит В может стать хроническим.
![]() 3 типа вирусного гепатита
3 типа вирусного гепатита
В случае желтухи, вызванной другими заболеваниями, риска заражения других людей нет.
Нужно ли соблюдать диету после желтухи?
Необходимость диеты определяет не сама желтуха, а причина, которая к ней привела.
- При желтухе из-за гемолиза необходимости в диетических ограничениях нет.
- В случае вирусного гепатита рекомендуется диета с низким содержанием жира.
- Если желтуха связана с механической блокировкой оттока желчи при желчнокаменной болезни или заболеваниях поджелудочной железы, ограничения могут быть еще более строгими, вплоть до введения строгой диеты – полного воздержания от употребления твердой пищи.
Диетические рекомендации должны быть сделаны врачом при выяснении причины желтухи.
Опасна ли желтуха?
Высокая концентрация билирубина, превышающая в 20 раз верхний предел нормы, опасна только для новорожденных, так как могут возникать необратимые повреждения мозга. Высокие уровни билирубина не представляют особого риска для детей старшего возраста и взрослых.
Важна причина, приводящая к такой высокой концентрации билирубина. Сама желтуха не опасна. Она всего лишь сообщает о болезнях: от банальных до серьезных, угрожающих жизни.
Когда при желтухе требуется помощь скорой?
В экстренном вмешательстве в режиме неотложной помощи нуждаются пациенты с общими симптомами – болью в животе, тошнотой, рвотой, повышенной температурой, ознобом. В других случаях следует обратиться к врачу при первой возможности.
Чем опасен синдром Гилберта?
Синдром Гилберта – это функциональная гипербилирубинемия, представляющая собой тип метаболизма билирубина, который встречается у нескольких процентов населения. Состояние не опасно для здоровья, так как основано на меньшей эффективности ферментов, связывающих билирубин, не связанный с остатками сахара, глюкурониды. Это увеличивает уровень несвязанного билирубина в крови.
Активность дефектного фермента дополнительно снижается при стрессе, увеличении физической нагрузки, недостатке сна, голодании или злоупотреблении алкоголем. В этих ситуациях концентрация билирубина увеличивается, иногда до уровня выше 3 мг / дл, то есть до уровня, при котором желтеет кожа.
Единственное неблагоприятное последствие синдрома Гилберта – слегка повышенный риск развития желчнокаменной болезни. В отличие от типичных холестериновых камней, желчнокаменная болезнь у людей с синдромом Гилберта является пигментной, то есть отложения состоят из соединений, содержащих билирубин, а не холестерин.
Синдром Гилберта не требует лечения или каких-либо модификаций образа жизни или питания.
Источник