Низкий гемоглобин после аборта
Содержание статьи
Здоровье после аборта — гормональный фон, инфекции и депрессия
Россия занимает лидирующее место в мире по количеству абортов. Из 1000 беременностей 60-70 прерывается искусственным образом. При этом в половине случаев заканчивается абортом каждая первая беременность. Как результат — у каждой третьей женщины возникает угроза развития вторичного бесплодия, обусловленного неспособностью выносить ребёнка. У 3-4% женщин диагностируются послеабортные осложнения в виде эндометриоза, сальпингита, оофорита. Особенно опасны повторные аборты.

Первые симптомы осложнений после прерывания беременности
Симптомы осложнений проявляются не сразу, а через несколько лет, поэтому пациентки не связывают их с давно сделанным абортом. Хотя, при детальном рассмотрении ситуации, оказывается, что признаки нарушений все-таки были — каждая вторая женщина фиксировала нарушение менструального цикла или испытывала симптомы воспаления, но не считала нужным показываться гинекологу, списывая это на нормальную реакцию организма на прерывание беременности..
Ещё один симптом нарушений — гнетущее чувство вины. Конечно, сделав аборт, любая женщина будет переживать. И это естественно — можно было предохраняться и не допустить такой ситуации, но такое состояние не должно выходить за рамки раскаяния и выводов на будущее. Если же стресс и тяжелые мысли не отпускают — значит психологическое состояние усугубляет гормональный сбой, связанный с перегрузкой гипоталамо-гипофизарной системы.
В этом случае гормоны уже выделяются не циклически, как необходимо в норме, а непрерывно. Так в нормальном состоянии гормоны ФСГ и ЛГ должны производиться и быть активными в определённые часы. При нарушении ритм сбивается. Повышенная концентрация гормонов в крови вызывает активизацию яичников и нарушение выработки эстрогена.
Женщина, которая перенесла аборт, не важно на каком сроке, должна привести в норму не только своё тело, но также восстановить соматическую сферу.
Когда нужно обратиться к гинекологу – эндокринологу
Восстановительный период после аборта — обязательная процедура даже если аборт прошел удачно. Пациентка должна наблюдаться у гинеколога на протяжении всего периода, пока не восстановится менструальный цикл (15-40 дней). Опасность последствий аборта в том, что они не всегда проявляются сразу после процедуры. Бывает и так, что гормональный сбой происходит спустя какое-то время на фоне обострения заболеваний, которые пациентку давно не беспокоили.
Наблюдение у врача после аборта — необходимое условие восстановления, иначе возможны следующие проблемы со здоровьем:
- сбой менструального цикла, нарушение овуляции;
- сильные маточные кровотечения;
- анемия на фоне большой потери крови;
- набор веса;
- проблемы с кожей;
- депрессивное состояние, перепады настроения;
- утомляемость, апатия.
Если не обращать внимание на признаки гормонального сбоя, то легкие симптомы переходят в тяжёлые гормонозависимые заболевания: фибромиома матки, поликистоз яичников, сальпингит, оофорит, эндометрит. На их фоне часто ставится диагноз — бесплодие. Такой исход не редкость и характерен именно для тех пациенток, кто пренебрегал рекомендациями гинеколога и легкомысленно отнёсся к восстановительному периоду.
Маточные кровотечения после аборта: нормальные и патологические
Матка после аборта в норме начинает сразу сокращаться и принимать первоначальную форму. Однако на месте прикрепления плодного яйца образуется ранка, которая требует некоторого времени для восстановления эндометрия и заживления. Поэтому кровотечения после аборта — нормальное явление, но их интенсивность не должна превышать обычные месячные.
В норме кровянистые выделения разной интенсивности и насыщенности наблюдаются в течение месяца после аборта. Тревогу должны вызывать как неестественно сильные выделения, так и их отсутствие.
Продолжительность кровотечений в норме составляет:
- 3-5 дней после медикаментозного аборта и вакуум-аспирации;
- 10-12 дней после хирургического аборта.
Также важно следить за интенсивностью кровотечения. Она должна уменьшаться на 3-4 день после процедуры прерывания беременности. Если выделения такие же обильные, как и в первый день, то можно говорить о патологии. К ней относятся и затяжные кровотечения. На 2-й неделе они должны сменяться розовыми сукровичными выделениями, а затем сходят на нет.
Маточное кровотечение, не соответствующее норме, свидетельствует о следующей возможной патологии:
- Выделения с желтоватыми вкраплениями, тёмные и творожистые выделения указывают на развитие инфекции;
- Слабые по интенсивности выделения говорят о несостоявшемся (в 3% случаев) или неполном аборте (происходит в 9% случаев);
- Слишком сильные болезненные выделения — следствие разрыва (случается на фоне уже имеющихся рубцов) или перфорации матки или на эндометрии имеются полипы.
Диагностика послеабортных осложнений
Независимо от типа аборта, примерно через неделю гинеколог обязательно направляет женщину на УЗИ матки, чтобы убедиться, что в полости не осталось эмбриона или его частиц. Также врач осматривает пациентку в гинекологическом кресле и проводит пальпацию — прощупывание матки. Орган восстанавливается до естественных размеров за несколько дней, поэтому увеличение матки, неровная поверхность и рыхлая структура указывают на патологию.
Уровень гормонов определяется в лаборатории. Для этого нужно сдать анализ крови на гормоны. По результатам можно понять, как восстановить гормональный фон и избежать набора веса и прочих неприятностей.
При подозрении на воспаление сдается общий анализ крови и мазки из влагалища. Своевременная борьба с инфекциями необходима, так как аборт значительно снижает иммунитет и активизироваться могут любые условно-патогенные бактерии. Такие микроорганизмы всегда присутствуют в организме у человека, но начинают вредить только при определенных обстоятельствах, когда организм слаб. Иными словами, получить воспаление после аборта можно не обязательно при заражении извне — инфекция и так уже присутствует и просто ждет своего часа.
Частый гость после прерывания беременности — молочница. Грибок кандида, вызывающий это заболевание (кандидоз), также условный патоген и активизируется при ослаблении иммунитета. А за ним, когда во влаалище большая часть полезной микрофлоры подавлена, подтягиваются и другие опасные микроорганизмы. Для выявления кандидоза достаточно сдать мазок, хотя симптомы этой неприятнейшей болезни ни с чем не перепутаешь — постоянный зуд, резь, жжение плюс выделения, похожие на свежий творог, знакомы многим женщинам не понаслышке.
Гормональные изменения после аборта и способы их лечения
Данные ВОЗ свидетельствуют: в результате аборта больше всего страдает эндокринная система. Гормональный фон даже у ранее здоровых женщин восстанавливается минимум 6-12 месяцев, и обострение ранее имеющихся хронических заболеваний ещё больше усиливает ситуацию.
Больше всего сказывается изменение выработки следующих гормонов:
- кортикоидные гормоны;
- эстроген и прогестерон;
- фолликулостимулирующий гормон;
- адренокортикотропный гормон.
Статистика утверждает, что, если не нормализовать гормональный фон после аборта, в течение 3-5 лет у 6% женщин возникает аденомиоз (внутренний эндометриоз — прорастание слизистой оболочки в мышечную ткань матки). При использовании после аборта внутриматочной спирали без гормонального лечения частота аденомиоза увеличивается до 9%.
Нейроэндокринные нарушения после аборта выражаются в возбуждении гипоталамо-гипофизарной системы, из-за чего на повышенном уровне вырабатываются глюкокортикоиды и эстрогены. Чтобы восстановить гормональный фон, необходимо сочетать ингибирующие (подавляющие выработку) средства (эстрогено-гестагенные препараты) с диетой, физиотерапевтическими процедурами и приёмом витаминов.
Гинеколог с целью нормализации уровня гормонов подбирает специальные гормональные контрацептивы. Они решают сразу две проблемы:
- Защищают от нежелательной беременности, которая вполне может состояться — женщины часто обращаются для повторного аборта в первые 2-3 месяца;
- Снижают активность гипоталамуса и нормализуют выработку эстрогена и прогестерона.
Чаще всего после аборта назначается КОК — комбинированные оральные контрацептивы. Эти современные препараты также оказывают благоприятное воздействие на уровень холестерина, в частности, снижают уровень “плохих” липопротеинов низкой плотности и повышает содержание “хороших” высокой плотности, тем самым снижая риск развития атеросклероза.
Сохранение гемостаза (жидкого состояния крови) и восстановление уровня эстрогена и прогестерона снижает или убирает маточные кровотечения. Риск развития эндометриоза после приёма КОК снижается на 50%, рака яичника — на 60%, и доброкачественных новообразований — на 70%. С целью избегания метаболического синдрома (изменения обмена веществ) лечебный курс КОК прописывается на 5-6 месяцев.
Гинеколог назначает пациентке анализы на гормоны, и по их результатам определяет, какие контрацептивы она должна принимать для восстановления гормонального фона. В зависимости от степени гормонального сбоя назначаются комбинированные монофазные контрацептивы либо трёхфазные оральные.
Назначение конкретного препарата зависит от содержания в его составе гестагена — аналога прогестерона.
- К монофазным КОК относятся Жанин, Линднет-20 или 30, Новинет, Регулон, Ярина, Марвелон.
- Среди трёхфазных контрацептивов можно выделить Триквилар, Клайра, Три-Мерси.
Самостоятельно пить такие таблетки нельзя! Они имеют противопоказания и побочные эффекты. В частности КОК запрещено принимать, если в анамнезе:
- тромбоэмболия;
- тромбоз;
- повышенное артериальное давление;
- ишемическая болезнь сердца;
- перенесённые инфаркт или инсульт;
- сахарный диабет;
- опухоли в органах репродуктивной системы;
- заболевания печени (гепатит, цирроз);
- курение в возрасте старше 35 лет.
Через 14 дней после аборта у женщины берут анализ на ХГЧ. В норме он должен быть снижен. Если концентрация ХГЧ относительно высока, это указывает на продолжающуюся беременность. После приёма курса оральных гормональных контрацептивов (они принимаются в течение 21 дня, затем делается перерыв в 7 дней и опять проводится курс в 21 день), пациентка сдаёт анализ крови на гормоны. Результаты анализа позволяют убедиться, что гормональный фон женщины полностью восстановился. Если этого не произошло, врач назначает другие восстановительные процедуры.
Влияние аборта на молочные железы
Аборт оказывает влияние не только на органы малого таза, но и на грудные железы. Гормоны во время беременности стимулируют выработку лактоцитов — железистых клеток альвеол. Аборт сразу не прекращает этот процесс, он продолжается, но уже бесконтрольно. Как итог — развитие апоптоза (саморазрушение клеток железистой ткани) и протеолиза (разрушение мембраны лактоцитов).
Погибшие клетки накапливаются в альвеолах, клетки иммунной системы (фагоциты) их удаляют, и альвеолы “слипаются”. Грудь становится очень плотной и болезненной, процесс распада эпителиальных клеток грудных желез вызывает развитие опухолей.
После медикаментозного аборта грудь болит дольше и сильнее, но, если болезненные ощущения не проходят в течение 10 дней, следует немедленно обратиться к гинекологу и пройти УЗИ молочных желез. Боли в груди вызывают не только гормональные изменения, но и другие проблемы после аборта. Например, так организм будет реагировать на разложение остатков плодного яйца в матке, а также на развитие занесённой инфекции.
Консультация гинеколога — маммолога необходима, если через некоторое время после аборта у женщины из груди выделяется молозиво. Его выработку стимулирует гормон пролактин. Затяжные и обильные выделения являются следствием серьёзных гинекологических заболеваний, развитие которых может быть спровоцировано абортом.
Депрессия после аборта
Более 20% женщин, перенесших аборт, сталкиваются с депрессией. Причинами является не только стресс для организма, спровоцированный прерыванием зародившейся жизни, а как раз нарушенный гормональный фон.
Пусковым механизмом для ухудшения эмоционального состояния являются:
- социальное давление, пропаганда в СМИ счастья материнства;
- травмирующая жизненная ситуация (рождение детей у близких родственников, новая беременность);
- развитие тревожных состояний и расстройств (женщину мучают кошмары, она разговаривает с неродившимся малышом);
- внутрисемейные конфликты (если к аборту призывал муж или родственники, с ними уже не будет доверительных отношений, будут возникать частые конфликты).
Гормональное лечение во многом помогает избежать психологической травмы, которая усугубляется повышенной активностью гипоталамо-гипофизной зоны. Ни в коем случае не нужно оставаться наедине с чувством вины или депрессией. Пациентка может рассказать всё гинекологу, который выслушает и сделает всё, чтобы помочь женщине восстановиться и физически, и морально.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Поделиться ссылкой:
Источник
Аборт при отрицательном резус факторе – негативные последствия и особенности проведения, особенности проведения при низком гемоглобине | dlja-pohudenija.ru
Весть о беременности не всегда для женщин радостная и желанная. Бывают непреодолимые обстоятельства, которые вынуждают сделать раннее прерывание аборт. Но, несмотря на возможные осложнения со здоровьем, нужно несколько раз подумать и взвесить все факторы, прежде чем решиться на подобное вмешательство. Ведь прерывание беременности осложняется не только риском не забеременеть либо не выносить ребенка в будущем, но и целым рядом угроз, если у женщины специфическая группа крови (ГК). Так при какой группе крови нельзя прерывать беременность?

Понятие резус-фактора
Резус особое белковое вещество, которое прикрепляется к клеточным мембранам эритроцитов. Ему присущи антигенные свойства. Людей, имеющих этот антиген в крови, называют «резус-положительными» (Rh (+)), а лишенных белкового вещества «резус-отрицательными» (Rh (-)).
Особого влияния на жизнь людей подобное разделение не имеет. Резус принимается во внимание при больших кровотечениях, когда встает вопрос о переливании крови. Резус-отрицательных людей в шесть–семь раз меньше, чем резус-положительных, поэтому, если у человека редкая ГК (например – четвертая), ему донора придётся поискать.
У людей, не имеющих резусного антигена, выражены иммунные защитные реакции, например: чаще происходит отторжение имплантатов. Поэтому наибольшее значение Rh (-) имеет для беременных женщин, плод которых унаследовал Rh (+). Это опасно сенсибилизацией (выраженной ответной реакцией иммунной системы на чужеродные раздражители – аллергены) женского организма, принимающего эмбрион за инородной тело.
Отдельным вопросом является: можно ли делать аборт с отрицательным резусом? Для ответа на него нужно разобраться в сути резус-конфликта и опасности последствий.
Отрицательный резус и беременность
Основной проблемой при вынашивании резус-положительного ребенка резус-отрицательной мамой является выработка иммунной системой беременной антител против попавших в кровь антигенов плода. При первой беременности вероятность смешивания крови малыша и мамы минимальна, что позволяет вынашивать и рожать первенцев без осложнений.
Но первые роды, аборты, выкидыши либо отслоение плаценты приводят к иммунизации женщины эритроцитами ребенка, что способствует выработке организмом специальных антител, которые в будущих беременностях будут атаковать резус-положительный плод, приводя к сенсибилизации.
Важно! Сенсибилизация, возникающая на фоне резус-конфликта, возможна благодаря иммунной памяти клеток, сохранившей информацию о первом контакте с антигенами эмбриона.
Начало сенсибилизации происходит незаметно для беременной. Это состояние определяется по содержанию в ее крови антител (их титров), большое количество которых свидетельствует о тяжести патологических процессов для ребенка. Степень поражения плода выявляется по результатам УЗИ. Сенсибилизация приводит к:
- уплотнению плаценты,
- росту веса ребенка,
- отечности,
- увеличению размеров сердечка и других органов, что влечет их дисфункцию,
- скоплению жидкости в черепной коробке и брюшной полости,
- гипоксии плода,
- развитию тяжелых анемий,
- появлению энцефалопатии,
- возникновение гемолитической болезни.
Такие последствия проявляются по причине гемолиза (гибели) эритроцитов, что приводит к выраженной интоксикации плода продуктами распада. Поэтому промедление в принятии соответствующих мер чревато ацидозом плода (гибелью внутри утробы).
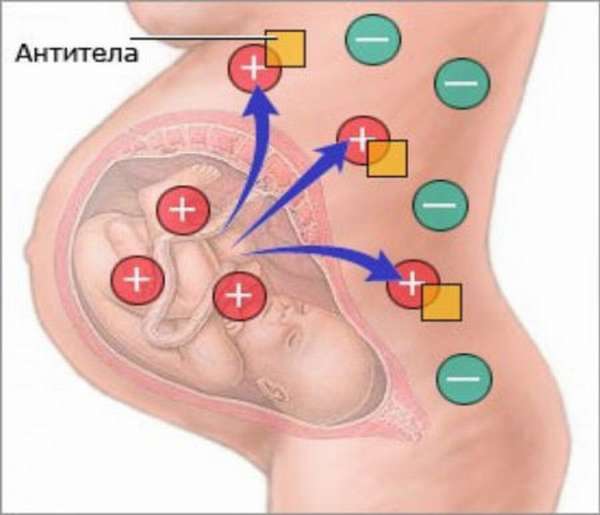
Из вышеописанного становится понятно, с какой группой крови нельзя делать аборт. Ведь если такие последствия происходят при прерывании беременности резус-отрицательными женщинами, то стоит еще раз всё взвесить.
Видео по теме:
Аборт: можно или нет при резусе со знаком «-»
Часто интересуются: при какой группе крови нельзя делать аборт. Он не рекомендуется никому (кроме медицинских показаний), но особенно тяжелые последствия зависят не от ГК, а от резуса.
Но если вопрос стоит о жизни или здоровье женщины, то прервать беременность лучше:
- до 8 недель, так как с этого периода у эмбриона начинает формироваться кроветворение, и есть большая угроза попадания его крови в кровь матери во время процедуры с дальнейшей сенсибилизацией,
- в течение 72 часов женщине ввести дозу антирезусного иммуноглобулина, который угнетает выработку антител для подавления положительного резус-фактора.
При выполнении перечисленных условий все равно сохраняется вероятность сенсибилизации в будущих беременностях. Поэтому на вопрос, можно ли делать аборт, каждая женщина должна ответить себе сама, исходя из возможных будущих осложнений.
Читайте также: Отрицательный резус фактор у женщины при беременности – последствия, которые может вызвать резус-конфликт
Способы проведения абортов
В медицине применяется несколько методов прерывания беременности. Они отличаются способом извлечения плодного яйца и риском возникновения осложнений:
- Медикаментозный метод предполагает прием фармацевтических препаратов, которые способствуют самопроизвольному отторжению зародыша. Этот вид аборта минимизирует вероятность контакта крови женщины и плода, поэтому считается наименее опасным. Но такому процессу свойственны длительные кровотечения, схожие по характеру с менструациями. Аборт при помощи медицинских препаратов возможен только на ранних сроках – 4-6 недель.
- Мини-аборт считается нехирургическим методом. Делают его посредством вакуумного отсоса, отрывающего плодное яйцо от маточной стенки путем всасывания. Применение метода допускается на сроке 6-7 недель, но он также сопровождается кровяными выделениями в течение недели или более.
- Хирургический способ проводится путем соскабливания зародыша с маточного эндометрия без зрительного контроля (вслепую). Это опасный метод, так как не гарантирует полное извлечение плодного яйца, чреват возникновением кровотечений и значительно травмирует стенки матки, что в дальнейших беременностях затруднит прикрепление эмбриона к эндометрию. Поэтому такой аборт проводят в основном на более поздних сроках, когда другие варианты не применимы.
Важно! Все методы проведения абортов связаны с обильными кровотечениями, что усиливает анемию.
Даже щадящие способы прерывания беременности травмируют маточную шейку, делают тоньше маточный эндометрий, что чревато перфорацией (прободением), могут привести к гормональным сбоям и различным воспалениям, которые принимают хроническую форму. Но самое главное – аборты приводят к бесплодию.
Помимо очевидных опасностей для женского здоровья аборт с таким резусом влечет повышенный риск следующих беременностей, что опасно выкидышами, резус-конфликтами, мертворождением либо развитием у ребенка гемолитических патологий.
Аборт – возможные последствия
Аборты особенно опасны, если проведены хирургическим методом на поздних сроках. Но и остальные варианты прерывания, помимо перечисленных ранее осложнений, приводят к иммунизации женщины кровяными тельцами плода. А это влечет выработку организмом будущей матери антирезусных антител, проникающих в кровь к ребенку и атакующих его кроветворение при следующих беременностях.
О том, что нельзя прерывать беременность, особенно женщинам с Rh (-), свидетельствуют такие возможные последствия в дальнейшем:
- невозможность забеременеть либо частые выкидыши,
- вероятные отклонения во внутриутробном развитии ребенка в связи с сенсибилизацией (вплоть до мертворождения),
- не исключена перфорация либо повреждение маточных стенок, что приводит к воспалениям.

В любом случае прерывание беременности при Rh (-) не остается безнаказанным. Поэтому специалисты считают, что при отсутствии резусного антигена аборт должен быть запрещен, исключая случаи сохранения жизни и здоровья женщины.
Можно ли делать аборт при низком гемоглобине?
Большинство опытных врачей отказываются делать аборт пациентке, у которой наблюдается низкая концентрация гемоглобина. Проведение такой операции может спровоцировать у женщины развитие:
- гипертонии и сердечной недостаточности,
- отечности,
- почечной дисфункции,
- кишечных инфекций и заболеваний ЖКТ,
- хронической усталости и снижения иммунитета.
Также это может негативно повлиять на здоровье будущих детей.

Перед тем, как решаться на такую процедуру, женщина должна хорошо подумать и взвесить все «за» и «против».
Загрузка…
Источник