Норма холестерина в желчном пузыре
Содержание статьи
Холестероз желчного пузыря
Холестероз желчного пузыря — это патологическое состояние, характеризующееся отложением липидов в стенке желчного пузыря, связанное с нарушением обмена жиров и холестерина. Протекает во многих случаях без каких-либо симптомов или с минимальными проявлениями в виде ноющих болей в области правого подреберья, признаками диспепсии. Основное диагностическое исследование при холестерозе — УЗИ печени и желчного пузыря. Иногда патологию выявляют случайно при холецистэктомии. Терапия в основном консервативная, направлена на восстановление обмена веществ. Хирургическое лечение применяют, если холестерозу желчного пузыря сопутствует холелитиаз, острые воспалительные заболевания.
Общие сведения
Холестероз желчного пузыря представляет собой заболевание, при котором в стенках этого органа откладывается холестерин, что приводит к нарушениям разной степени в работе желчного пузыря. Патология редкая, хотя некоторые ученые придерживаются мнения, что она просто недостаточно тщательно диагностируется. Встречается среди людей молодого и среднего возраста, чаще болеют женщины. Частота в популяции — около 3-5%.
Холестероз желчного пузыря рассматривают и как самостоятельное заболевание, и как стадию развития желчнокаменной болезни. Впервые холестероз описан в 1857 году Вирховым. До сих пор специалисты в области практической гастроэнтерологии не сформировали единого взгляда на лечение и профилактику этой патологии, хотя в последние десятилетия ей уделяют больше внимания, так как стал более понятным механизм возникновения изменений в организме человека при холестерозе желчного пузыря.
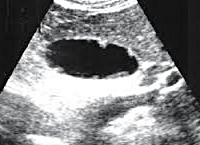
Холестероз желчного пузыря
Причины
Основной причиной холестероза желчного пузыря является нарушение жирового обмена. В толще его стенок начинают накапливаться липиды, в основном за счет модифицированных липопротеидов низкой плотности. Благодаря измененной структуре ЛПНП могут проникать в макрофаги. Накопив значительное количество модифицированных и окисленных липопротеидов, макрофаг превращается в ксантомную (пенистую) клетку, внутри которой определяется большое количество эфиров холестерина.
При холестерозе нарушается сократительная способность стенок желчного пузыря. Это является дополнительным фактором, который ведет к еще большему накоплению холестерина. Визуально на стенках желчного пузыря можно увидеть отдельные бляшки или утолщения светло-желтого цвета. Иногда холестерин накапливается равномерно по всей площади стенки органа или покрывает ее в виде густой сетки.
Классификация
Выделяют три основных вида холестероза желчного пузыря:
- очаговый (определяются отдельные бляшки холестерина);
- полипозный (холестериновые бляшки сильно выпячиваются в просвет пузыря);
- диффузный или сетчатый (стенка пузыря поражена полностью, холестериновые отложения распределены равномерно по всей площади или в виде густой сетки).
Кроме того, выделяют калькулезную и бескаменную формы холестероза желчного пузыря. Очень часто от наличия или отсутствия конкрементов зависит тактика лечения.
Симптомы
Симптоматика при холестерозе желчного пузыря очень скудная. Иногда больные жалуются на ноющие боли или просто дискомфорт в правом подреберье. Также наблюдаются явления диспепсии: тошнота, потеря аппетита, тяжесть в животе. Симптомы могут усиливаться при нарушении диеты, злоупотреблении жирной пищей, острыми приправами. В таких ситуациях у пациентов появляются жалобы на довольно сильные приступообразные боли по типу колик.
Если холестероз желчного пузыря сочетается с желчнокаменной болезнью, протекает он тяжелее, и симптоматика тесно связана с проявлениями калькулезного холецистита. У пациентов наблюдаются приступы желчной колики, которые сопровождаются болями в области правого подреберья разной интенсивности. При закупорке желчных протоков может возникнуть желтуха, в крови повышается билирубин. Воспаление желчного пузыря (холецистит) манифестирует подъемами температуры, признаками общей интоксикации на фоне болевого синдрома.
Диагностика
В большинстве случаев холестероз желчного пузыря протекает бессимптомно, особенно если он не осложнен воспалением либо наличием конкрементов. Выявляют его в процессе плановых медицинских осмотров, во время УЗИ органов брюшной полости. Именно поэтому статистические данные о распространенности заболевания очень противоречивые, и оно до сих пор считается редким.
- УЗИ желчного пузыря. Эхографическую картину изменений можно наблюдать только на переднебоковой стенке, так как даже на современной аппаратуре получить картинку задней стенки достаточно трудно. Холестероз желчного пузыря на УЗИ выявляется в виде утолщения стенок, чаще неравномерного. При диффузной форме можно увидеть отдельные эхопозитивные участки в виде пунктирной линии. Полипозная и очаговая форма диагностируются легче, они визуализируются в виде отдельных пристеночных образований или локальных утолщений стенки пузыря. Дополнительно усиливают сокращение желчного пузыря с помощью желчегонного завтрака. Это позволяет лучше визуализировать изменения стенок и увидеть нарушения сократительной способности.
- Холецистография. Дает меньше информации, с помощью этого метода можно диагностировать только полипозные формы с выраженными изменениями. Но и в таком случае дифференцировать их с опухолями или пристеночными конкрементами трудно. Поэтому рентгенологические методы для диагностики холестероза желчного пузыря сейчас используют крайне редко.
- БАК. В биохимических пробах печени изменений также не определяется, они остаются в пределах нормы. Подъем билирубина, щелочной фосфатазы наблюдается только в тех случаях, когда холестероз желчного пузыря сочетается с калькулезным холециститом, закупоркой желчных протоков либо с тяжелым жировым гепатозом.
Лечение холестероза желчного пузыря
Если болезнь протекает без осложнений, ее лечением занимаются гастроэнтерологи, при необходимости оперативного лечения — хирурги. Терапия холестероза желчного пузыря в основном консервативная.
- Диетотерапия. Главной рекомендацией является диетотерапия и полное изменение культуры питания. Пищу принимать необходимо пять раз в день, небольшими порциями. Рацион должен состоять из 15-20% из белков, около 30% жиров и 50-55% углеводов. Пациентам с избытком массы тела при холестерозе желчного пузыря назначают диету с низким содержанием калорий.
- Медикаментозная терапия. Для нормализации состава желчи и моторики пузыря рекомендуют принимать желчегонные препараты, такие как препараты сухой желчи, магнезия сульфат. Изменить соотношение между желчными кислотами и холестерином помогают препараты урсодезоксихолевой кислоты. Продолжительность приема этих препаратов должна быть не меньше, чем полгода. Через 5-6 месяцев курс следует повторить. Если холестероз желчного пузыря осложняется холециститом, назначают антибиотики.
Хирургическое лечение применяют только в том случае, когда заболевание сочетается с камнями в желчном пузыре, закупоркой желчных протоков, тяжелым гнойным холециститом с угрозой возникновения перитонита.
Прогноз и профилактика
Поскольку холестероз желчного пузыря не вызывает слишком серьезных изменений функционирования органа, протекает бессимптомно или с минимальными проявлениями, прогноз при этом заболевании достаточно благоприятный. Иногда с возрастом изменения проходят сами по себе. Нормализация обменных процессов в результате изменения диеты также приводит к улучшению состояния больного.
Проблемы могут возникнуть, если холестероз желчного пузыря осложняется острым холециститом, особенно гнойным. Также прогноз не слишком благоприятный при выявлении конкрементов. В таком случае рано или поздно придется прибегнуть к холецистэктомии. Для профилактики заболевания нужно соблюдать правильную диету, не злоупотреблять жирной и острой пищей, придерживаться оптимального режима питания.
Холестероз желчного пузыря — лечение в Москве
Источник
Холестерин в организме: нормы для разного возраста

Это органическое жироподобное вещество выполняет множество важных функций. Без него невозможен синтез гормонов, усвоение большинства витаминов, образование желчных кислот, кроветворение. Большая часть холестерина вырабатывается внутри организма, около 20% поступает извне, с пищей. Повышение уровня этого соединения чревато развитием атеросклероза и других болезней. Излишки холестерина заполняют просвет сосудов, оседают в желчном пузыре в виде камней.
Содержание:
Что такое хороший и плохой холестерин
Измерение уровня холестерина: общие нормы
Изменение норма холестерина по возрасту у женщин
Изменение уровня холестерина по годам у мужчин
Способы поддержания нормального уровня холестерина
Что такое хороший и плохой холестерин
В тканях и крови холестерин образует особые комплексы с группами белков-липопротеидов. Они обеспечивают его стабильно взвешенное состояние. Одни из них имеют высокую плотность, другие — низкую. Эти свойства липопротеидов определяют типы холестерина:
«хороший»: ЛПВС, защищает клетки от повреждений, обеспечивает нормальную текучесть крови, эластичность сосудов;
«плохой»: ЛПНП, склонен к выпадению в осадок, формирует атеросклеротические бляшки.
Именно низкоплотный холестерин имеют в виду, когда говорят о его вреде для здоровья. Это справедливо, так как его излишек прямо связан с сердечно-сосудистыми заболеваниями, сахарным диабетом, нарушением кровообращения и риском инсультов. ЛПНП способствует накоплению триглицеридов — простых жирных кислот, перегружает печень, способствует развитию желчекаменной болезни. Холестерин высокой плотности тормозит эти патологические процессы, частично нейтрализует действие «плохого».
Измерение уровня холестерина: общие нормы
Для определения уровня холестерина в крови применяют специальную единицу: миллимоль (ммоль). Подсчитывают количество ммоль на 1 л биологической жидкости. Значение имеет общее содержание холестерина, а также концентрация ЛПВС и ЛПНП по отдельности. Важен также уровень триглицеридов в крови, по которому судят о риске атеросклеротических изменений в организме, нарушениях жирового обмена и работы печени.
Нормальный показатель общего холестерина: 3-7,8 ммоль/л. В течение жизни он колеблется в зависимости от возраста и гормонального статуса. Это средняя норма в течение жизни, одинаковая для мужчин и женщин.
Холестерин низкой плотности — «плохой» ЛПНП в идеале должен варьироваться в пределах 1,8-2,8 ммоль/л. Верхняя граница для женщин — до 4,5 ммоль/л. Для мужчин — до 4,8 ммоль/л. Предельный его уровень: 5,7 ммоль/л.
Уровень высокоплотный «хороший» ЛПВС в норме вдвое ниже «плохого»: 0,8-2,4 ммоль/л для женщин и 0,7-1,7 ммоль/л — для мужчин.
Чем выше показатель холестерина низкой плотности, тем критичнее состояние здоровья. Особенно, если уровень хорошего высокоплотного соединения не дотягивает до нормы:
опасно регулярное повышение содержания ЛПНП до 4 и более ммоль/л;
постоянное снижение ЛПВС до 0,7 ммоль/л также сигнализирует о нарушениях в организме.
Триглицериды измеряются так же, как остальные показатели холестерина. Их норма в крови на протяжении жизни: до 2,2 ммоль/л. Она одинакова у мужской и женской половин человечества.
Признаки нарушений:
повышенный уровень триглицеридов: 2,3-5,6 ммоль/л;
опасно высокий, сигнализирующий о заболевании: 5,7 ммоль/л и больше.
Риск развития атеросклероза реален в любом возрасте, но молодые люди больше защищены от него благодаря высокой скорости метаболизма. У них холестерин быстро расходуется на гормоны и другие физиологические процессы. Женщин от отложений жировых бляшек в сосудах защищают эстрогены. Однако при малоподвижном образе жизни, любви к вредным продуктам или наличии системных заболеваний холестерин повышается и у молодежи. С годами уровень его растет ещ е быстрее.
Изменение норм холестерина по возрасту у женщин
Различия в обмене веществ и функционировании систем организма на каждом этапе жизни влияют и на уровень холестерина. С годами из-за замедления метаболизма он неизбежно повышается. Меняющиеся средние показатели общего холестерина для женщин:
до 5 лет: от 2,90 до 5,18 ммоль/л;
5-10 лет: от 2,26 до 5,30 ммоль/л;
10-15 лет: от 3,21 до 5,20 ммоль/л;
15-25 лет: от 3,10-5,5 ммоль/л;
25-35 лет: от 3,37 до 5,96 ммоль/л;
35-40 лет: от 3,63 до 6,27 ммоль/л;
40-50 лет: от 3,81 до 6,53 ммоль/л;
50-60 лет: от 4,45 до 7,77 ммоль/л;
60-70 лет: от 4,45 до 7,69 ммоль/л;
70 и более лет: от 4,48 от 7,25 ммоль/л.
Значительное повышение верхней границы показателей у женщин старше 60 лет объясняется угасанием работы яичников. В этот период возрастает риск ожирения, развития диабета второго типа, сердечно-сосудистых заболеваний, остеопороза.
Изменение уровня холестерина по годам у мужчин
Мужчины от природы защищены от атеросклероза меньше женщин. У них нет высокого уровня эстрогенов в организме, зато выше тяга к вредным привычкам, увеличивающим риск опасных заболеваний.
Нормы общего холестерина у мужчин:
до 5 лет: от 2,95-5,25 ммоль/л;
5-10 лет: от 3,13 до 5,25 ммоль/л;
10-15 лет: от 3,08 до 5,23 ммоль/л;
15-25 лет: от 2,93 до 5,59 ммоль/л;
25-35 лет: от 3,44-6,58 ммоль/л;
35-40 лет: от 3,78-6,99 ммоль/л;
40-50 лет: от 3,91 до 7,15 ммоль/л;
50-60 лет: от 4,09 до 7,17 ммоль/л;
60-70 лет: от 4,12 до 7,15 ммоль/л
70 лет и более: от 3,73 до 7,86 ммоль/л.
Чем ближе уровень холестерина к нижней границе нормы, тем безопаснее он для сосудов и сердца. Регулярные отметки, превышающие 5-6 ммоль/л, сигнализируют о необходимости профилактики атеросклероза. Особенно важно контролировать показатели мужчинам старше 50 лет. С этого возраста их рост ускоряется.
Способы поддержания нормального уровня холестерина
Высокие показатели фиксируются в биохимическом анализе крови. Если цифры регулярно превышают норму, важно пройти медицинское обследование щитовидной, поджелудочной железы, печени, сдать тест на гормональный профиль. Для нормализации жирового обмена назначают курсы противолипидных препаратов.
Лечебная диета с низким содержанием мясных и молочных продуктов также способствует снижению общего холестерина. В пищу полезно включать морскую рыбу, содержащую комплекс Омега-3, оливковое, льняное, подсолнечное масла, свежие овощи, зелень.
Опубликовано: 1 Марта 2021
Автор
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Источник
Норма холестерина в крови женщин и мужчин — как его понизить
Холестерин в крови женщин и мужчин не должен превышать нормы. Высокий и повышенные уровень холестерина вызывает болезни сосудов и сердца, низкий уровень тоже нельзя допускать. Какая норма холестерина существует? К тому же существует хороший и плохой холестерин. Что это все значит? Об этом наш обзор, рассмотрим в нем наиболее важные вопросы:
- Какая норма холестерина для мужчин и женщин существует.
- Пониженный уровень холестерина — как его добиться.
- Что такое липопротеины, хороший и плохой холестерин.
Холестерин практически незаметно и безболезненно портит наши сосуды и приводит их в негодность: постепенно они теряют свою эластичность, их стенки твердеют, просвет средних и крупных артерий уменьшается. Мы узнаем о высоком уровне холестерина в крови в том момент, когда становится слишком поздно.
Что такое холестерин
Холестерин представляет жировое соединение, которое производится нашим организмом в печени, а также поступает с пищей. Холестерина не нужно бояться, это строительный материал для клеток и он необходим нам. Это вещество содержится в клеточных мембранах, участвует в синтезе витамина Д3, половых гормонов и в обмене веществ.
Плохой и хороший холестерин — различия
Холестерин не может существовать в крови сам по себе, он окружен так называемыми липопротеинами — комплексами белков, жиров и других компонентов. В зависимости от состава липопротеинов холестерин может быть хорошим, либо плохим.
- В составе липопротеинов низкой плотности (ЛПНП) холестерин становится плохим, он оседает на стенках сосудов, образуя бляшки.
- А вот с липопротеинами высокой плотности (ЛПВП) он становится хорошим и может переноситься из самих бляшек и органов обратно в печень для дальнейшей переработки.
Значит нам нужно сделать холестерин хорошим и проблема решена? Нет, так как оба холестерина нужны в организме. Плохой холестерин целенаправленно вырабатывается в печени и через сосуды транслируется к различным клеткам. Клетки преобразую плохой холестерин в хороший и отдают его обратно в печень, по пути они забирают прилипшие остатки плохого холестерина. Существуют таблицы правильного соотношения липопротеинов, но интерпретацией занимается врачи. Высокие уровни общего холестерина и особенно ЛПНП это точно плохо, а низкие не всегда хорошо. У диабетиков другие нормы.
Упрощенно, обмен холестерина можно представить так:
- Печень синтезирует холестерин с липопротеидами очень низкой плотности (ЛПОНП).
- Частично разгрузившись, ЛПОНП становятся липопротеидами низкой плотности (ЛПНП), они путешествуют по сосудам в сторону клеток. К сожалению, ЛПНП может прилипать к стенкам сосудов, сужая их внутренний просвет.
- Клетки забирают холестерин из ЛПНП и делают из него липопротеиды высокой плотности (ЛПВП), они небольшого размера. Хороший ЛПВП освобождает прилипшие к стенке сосуда частицы плохого ЛПНП и несут их обратно в печень. Далее процесс повторяется.
Процесс нарушается при активном потреблении животной жирной пищи. В этом случае у нас появляется избыточное количество липопротеидов низкой плотности, которые слишком сильно оседают на стенках сосудов без возможности полного освобождения со стороны хорошего ЛПВП.
Яйца с холестерином — сколько штук в день
Около 80 % холестерина вырабатывается самим организмом человека, и лишь остальные 20 % поступают с пищей. Что будет, если мы перестанем принимать холестерин, в надежде что сделаем лучше? В 1991 году появилась статья под названием «Нормальный уровень холестерина в плазме крови у 88-летнего мужчины, который съедает 25 яиц в день в течении 15 лет». Уровень холестерина в его крови оказался даже ниже среднего показателя в США. Как это возможно?
Холестерин, образующийся в клетках печени, называют эндогенным холестерином. А холестерин из пищи называется экзогенным. Если экзогенного холестерина из пищи доставляется в печень много, то ограничивается синтез эндогенного холестерина. Это и происходило с мужчиной, он просто ограничивал синтез холестерина печенью, никак не влияя на его повышение в крови.
Означает ли это, что нам необходимо усиленно принимать продукты с холестерином? Нет, тут нужен правильный подход. Нам ведь нужно обеспечить баланс между плохим и хорошим холестерином, а не просто повышать его уровень. Обычно у нас избыток плохого холестерина (ЛПНП) + в целом повышение общего уровня. А холестерин из пищи становится плохим, если мы его окружим липопротеинами низкой плотности, об этом ниже. Во вторых, холестерин из продуктов становится вредным когда окисляется в наших артериях. Правда, с яичным холестерином окисления не происходит, там содержатся все виды антиоксидантов, защищающих его от окисления. Вот почему добавки и продукты с антиоксидантами могут быть полезны при приеме жирной пищи.
Как уменьшить плохой холестерин
Факторы, повышающие уровень плохого холестерина в крови — это насыщенные животные жиры, содержащиеся в таких продуктах, как жирное мясо, баранина, колбасные изделия, сливочное масло, а также кокосовое и пальмовое. На примере яиц, каким — плохим или хорошим станет холестерин из яичного желтка? Смотря какие продукты попадут в организм вместе с ним. Съедающие много яиц жители Японии страдают от атеросклероза реже, так как употребляют преимущественно растительную пищу и морепродукты. А сочетание яиц и сливочного масла c беконом, образует в организме тот самый плохой холестерин. Таким образом, чтобы холестерин из яичного желтка не преобразовывался в ЛПНП, яйца должны вариться или жариться в растительном масле без колбасы. Вареное яйцо в салате с майонезом это тоже плохо. Итак, общие принципы питания:
- Избегать жирные сорта мяса и жирной молочной продукции, минимум фастфуда.
- Вместо сливочного масла, жирных молочных продуктов, включите в рацион растительные масла — оливковое, льняное, подсолнечное и кукурузное. Принимайте авокадо, все виды орехов.
- Для повышения уровня хорошего холестерина надо регулярно заниматься физкультурой.
- Прием определенных БАДов, об этом ниже
Существует также наследственное состояние, называемое семейной гиперхолестеринемией. Тут высокий уровень холестерина существует даже у тех, кто ест здоровую пищу.
Роль печени в производстве холестерина
Печень это главный орган по производству холестерина, поэтому ее роль очень важна. Сейчас попытаемся рассказать почему:
1) Печень выделяет желчь с холестерином для пищеварительного процесса. Холестерин из печени попадает в желчный пузырь, который является своеобразным хранилищем.
3) Допустим у нас есть предпосылки к избыточному холестерину. Тогда желчный пузырь начинает содержать уже слишком густую желчь. Она кристаллизуется, образуются камни в желчном пузыре. Функции выделения желчи нарушаются.
4) Недостаточное поступление желчи в кишечник нарушают процессы пищеварения, в результате чего в кишечнике усиленно размножаются патогенные бактерии. Эти бактерии перерабатывают желчь в токсичные продукты, которые возвращаются в печень, ухудшая ее функции.
5) Дефицит желчи в кишечнике заставляет организм полностью возвращать ее из кишечника в печень. Таким образом, снижается выработка новой порции желчи. Холестерин из крови для этого синтеза не расходуется. Так происходит избыточное накопление холестерина в крови.
Нарушенные клетки печени не в состоянии перерабатывать холестерин, обладающий атеросклеротическим действием. Так формируется порочный круг, разорвать который организм сам не в состоянии.
Что такое индекс атерогенности
Помимо анализа общего уровня холестерина, важно определить индекс атерогенности. Это соотношение общего холестерина (ОХС) к холестерину ЛПВП. Ниже на картинке указаны нормы, обсудите ваши анализы с врачом.
Статины — принцип действия
Статины являются основным лекарством при избытке холестерина или дисбаланса липопротеинов. Статины снижают концентрацию холестерина в плазме из-за угнетения ГМГ-КоА-редуктазы. Это фермент, который уменьшает синтез холестерина в печени. Статины снижают общий холестерин на 30-45%, вредный холестерин на 40-60%. Также они повышают концентрацию хорошего холестерина ЛПВП. Супер результат, но чудо не обходится даром — у статинов много побочных эффектов. Назначенный врачом прием статинов отменять нельзя, но к счастью есть добавки, которые минимизирует их вред, рассмотрим их ниже. Согласуйте с вашим врачом их прием, и тогда под его контролем можно будет постепенно снижать дозировку статинов, вплоть до полной отмены.
Витамины и добавки для уменьшения холестерина
Прием указанных добавок позволит вам поддерживать оптимальный липидный баланс и снижать негативное влияние статинов при их приеме. Проговорите их с вашим врачом. Возле каждой добавки указываем ссылку на оптимальный вариант для покупки и чтения отзывов.
1) Магний. Исследования показали, что магний фактически действует как статины, снижая ЛПНП и повышая ЛПВП, но без побочных эффектов. Лучше брать оротат магний или таурат версию.
2) Витамин Д3. Он оказывает положительное влияние на снижение уровня общего холестерина, а также холестерина ЛПНП и триглицеридов в сыворотке. Правда он не влияет на повышение холестерина высокой плотности. В любом случае, снижение холестерина низкой плотности играет огромную роль для многих людей. Лучше брать дозировкой 5000Ме вместе с витамином К2, например этот.
3) Витамин В3. Один из самых эффективных средств, нормализующих содержание холестерина в крови. Первой формой витамина является никотиновая кислота (ниацин), которая позволяет понизить уровень холестерина и снизить риск развития заболеваний сердечно-сосудистой системы. Вторая форма витамина имеет название никотинамид или ниацинамид, она не способна оказывать влияние на уровень холестерина в крови. Оптимальный вариант для покупки этот.
3) Коэнзим CoQ10. Это отличный антиоксидант. Прием CoQ10 значительно снижает общий холестерин и повышает уровень холестерина ЛПВП. Значительного влияния добавок CoQ10 на холестерин ЛПНП нет. В США при назначении статинов все больше специалистов рекомендуют дополнительно принимать коэнзим Q10. Лучше брать в виде убихинола, например этот.
4) Лецитин. Лецитин обладает способностью расщеплять холестерин на мелкие частицы, которые легко обрабатываются системой. Кроме того, лецитин увеличивает выработку желчных кислот из холестерина , тем самым уменьшая их количество в крови. Клинические испытания показали, что лецитин снижает уровень общего холестерина в крови на 40%, триглицеридов на 25%, а полезных липопротеидов высокой плотности увеличивает на 65%. Стоит отметить, что исследования касались соевого лецитина. Купить оптимальный вариант можно тут.
5) Таурин. Одним из вариантов уменьшения уровня холестерина является процесс инициирования увеличения количества в печени ЛПНП-рецепторов, что происходит под влиянием таурина. Таурин участвует в метаболизме (образовании) желчных кислот из холестерина, способствует выведению его из организма и подавляет всасывание холестерина в кишечнике. Почитать отзывы и посмотреть цену можно тут.
6) Красный дрожжевой рис. КДР производится путем ферментации (брожения) риса с дрожжами вида Monascus purpeus и содержит соединения, называемые монаколинами. Эти химические вещества ингибируют выработку фермента, который врачи называют ГМГ-КоА редуктазой. При блокировании этот фермент не дает организму вырабатывать холестерин, что неоходимо при его избытке. Лучше брать в виде комплексов, например этот или этот вариант.
7) Хитозан. Это полисахарид, который может связываться с жиром и холестерином в пищеварительном тракте, помогая поддерживать уровень холестерина. Покупать лучше версию LipoSan ULTRA, это уникальная формула хитозана с высокой плотностью, которая связывает в пять раз больше жира. Почитать отзывы и посмотреть цену можно тут.
8) Омега-3. Несмотря на огромную пользу омега-3 кислот для организма, на липидные профиль они влияют слабо. Мы не нашли значимые исследования, где показана польза омега-3 для повышения ЛПВП и снижения ЛПНП. Фитостерол и его производные мы не рекомендуем к приему, они незначительно влияют на липидный профиль, при этом имеет побочные эффекты.
9) Силимариновый комплекс. Поддерживают здоровье печени, обычно принимают на постоянной основе, проговорите его с врачом. Отличный вариант этот.
10) Бета-глюкан. Уменьшает концентрацию вредного холестерина, не влияя на полезный. Он растворяется в желудочно-кишечном тракте, образуя в результате плотный гель. Этот гель привязывается к излишкам холестерина и насыщенным жирам.
Если у вас есть замечания или предложения к обзору просьба писать на iherbnow@yandex.ru
Промокод от Айхерб
- Промокод Айхерб BEF2848, пожалуйста используйте его при всех покупках. Нам будет благодарность на лечение тяжелого ребенка, а Вам скидка 5-10%.
- Для любителей скидок, еженедельные акции Айхерб на выделенной странице.
Источник