Нормы сахара у беременных в европе
Содержание статьи
Гестационный сахарный диабет (при беременности): новости из Великобритании
UK NICE изменяет пороговую величину для диагностики гестационного диабета
National Institute for Health and Care Excellence (NICE) — Национальный Институт Усовершенствования, стоящий на страже здоровья Великобритании, выпустил новое руководство по диагностике диабета и его осложнений во время беременности.
Материал подготовлен совместно с врачом ультразвуковой диагностики ЦИР Курганниковым Андреем Сергеевичем. Это руководство — первое обновление данной темы с 2008 года и, самое главное, с момента публикации многонационального исследования «Гипергликемия и неблагоприятные исходы беременности» — «Hyperglycemia and Adverse Pregnancy Outcome (HAPO)» (N Engl J Med 2008; 358:. 1991-2002) — объяснили доктор медицинских наук Руди Билоуз из Ньюкаслского Университета и Джэймс Кук из Госпиталя в Мидлсбро, которые представляли в Лондоне новые основополагающие принципы на Профессиональной Конференции Великобритании по сахарному диабету.
HAPO, опубликованное в 2008 году, было первым исследованием, окончательно установившем связь между повышенной концентрацией глюкозы в материнской крови и неблагоприятными перинатальными исходами у женщин с ранее не диагностированным диабетом.
Новые рекомендации NICE относятся не только к гестационному сахарному диабету, но и к контролю за пациентками с диабетом 1 и 2 типа при планировании беременности, во время беременности и родов, после родов, а также по уходу за новорожденными, отметил доктор Билоуз, диабетолог, представивший новые критерии NICE.
«Основываясь на точных доказательствах, были изменены критерии диагностики гестационного сахарного диабета по уровню глюкозы в плазме крови натощак», сказал он для Medscape Medical News, добавив, что он считает, что это наиболее спорная часть новых рекомендаций.
Порогом отсечки для диагностики гестационного сахарного диабета, по рекомендациям NICE, был выбран уровень глюкозы в плазме крови 5,6 ммоль/л (101 мг/дл). При этом используется одноэтапный подход, когда проводится глюкозотолерантный тест (ГТТ) с 75 граммами глюкозы и определением уровня глюкозы в крови через 2 часа, что является обычной практикой в Европе. В то время, как другие организации, в том числе Международная Ассоциация Исследовательских Групп по Гестационному Диабету International Association of Diabetes in Pregnancy Study Group (IADPSG) и Всемирная Организация Здравоохранения (ВОЗ) рекомендуют ориентироваться на 5,1 ммоль/л (92 мг/дл).
Это означает, что при использовании рекомендаций NICE, количество женщин с диагнозом гестационный диабет будет меньше, чем при использовании рекомендаций ВОЗ/IADPSG, но все-таки их будет гораздо больше, чем при используемых в настоящий момент рекомендациях Американского Конгресса Акушеров и Гинекологов — American Congress of Obstetrics and Gynecology (ACOG).
Планирование беременности
При планировании беременности необходимо помнить: избегайте беременности, если гликозилированный гемоглобин (HbA1c) составляет 10% или выше.
Доктор Билоуз отметил, что одним из ключевых вопросов является необходимость объяснения с подросткового возраста девушкам и молодым женщинами, о незапланированной беременности, и что беременность будет означать для человека с диабетом.
В идеальном мире, до тех пор, пока не будет достигнут приемлемый уровень сахара в крови (стремясь к такому же уровню HbA1c, как при лечении диабета 1 типа — то есть, <6,5%) должна использоваться контрацепция. Все назначения и проводимый мониторинг должны быть пересмотрены при планировании и во время беременности.
По сути, снижение уровня HbA1c «снижает риск осложнений беременности», заметил он, отметив также, что NICE было рекомендовано — «и это спорно» – избегать наступления беременности у пациентов с уровнем HbA1c 10% или выше.
Тем не менее, отметил один из членов аудитории, мир далек от идеала, и многие женщины с диабетом не планируют свою беременность. Этот вопрос должен решаться — важно, чтобы информирование общественности об этих рисках увеличивалось — например, история, про забеременевшую женщину с сахарным диабетом вполне могла бы стать сюжетом для «мыльной оперы», предположил он.
Не делается достаточно для снижения рисков у беременных женщин с сахарным диабетом.
Хотя Доктор Мёрфи сообщила и хорошие новости — все больше женщин принимают фолиевую кислоту во время беременности, и есть некоторые улучшения исходов у детей, рожденных женщинами с сахарным диабетом 2 типа, в том числе меньше преждевременных родов, меньше детей крупных для гестационного срока, однако для отделения интенсивной терапии остается еще много работы, сказала она.
Важно отметить, что количество беременных женщин с диабетом 2 типа за последние 10 лет увеличилось на целых 45%, кроме того не было замечено изменений в количестве серьёзных неблагоприятных исходов беременности, в частности, врожденных аномалий развития, пояснила она. В дополнение, не было достигнуто улучшений в контроле уровня глюкозы и в количестве неблагоприятных исходов беременности среди женщин с сахарным диабетом 1 типа.
Со слов Доктора Мэитлэнд, по новым данным, за последние 10 лет не достигнуто никакого снижения уровня врожденных аномалий.
После беременности: мониторинг уровня HbA1c
NICE рекомендует, что после беременности, женщинам с сахарным диабетом 1 типа должно быть предложено оборудование для мониторинга уровня кетона в крови.
А во время беременности, пациентки с сахарным диабетом 1 или 2 типа (или с гестационным диабетом, применяющие многократные ежедневные инъекции) должны стремиться к уровню глюкозы в крови > 4,0 ммоль/л. Уровень глюкозы натощак должен быть <5,3 ммоль/л, через час после нагрузки <7,8 ммоль/л, а через 2 часа <6,4 ммоль/л.
Было также много дискуссий о применении инсулина длительного действия. Доктор Билоуз отметил, что «мы пришли к выводу, что инсулин NPH является препаратом первого выбора, но если на фоне применения другого инсулина длительного действия женщина поддерживает необходимый уровень показателей, то в смене препаратов нет необходимости».
Что касается вопроса об использовании непрерывного мониторинга глюкозы (НМГ) во время беременности, в настоящее время не рекомендуется его применение, если нет тяжелой гипогликемии, нестабильного уровня глюкозы в крови, или нет необходимости контроля за вариабельностью уровней глюкозы, объяснил Доктор Билоуз. Если же НМГ используется во время беременности, то женщины должны иметь доступ к 24-часовой службе поддержки, отметил он.
Уровень HbA1c должен быть измерен на первой консультации для определения уровня риска. Так же он должен измеряться у всех женщин в диагностике гестационного сахарного диабета, «чтобы обнаружить тех, у кого возможен диабет 2 типа».
Диагноз гестационный диабет: 70% из тех, у кого он есть, потребуется медикаментозное лечение.
Основным спорным вопросом в диагностике гестационного диабета, остаётся разногласие между различными международными организациями.
Более традиционными и более распространенными в Соединенных Штатах являются рекомендации Американского Конгресса Акушеров и Гинекологов — American Congress of Obstetricians and Gynecologists (ACOG) и Национального Института Здоровья США — US National Institutes of Health. Это 2-х этапный подход, когда на первом этапе, без необходимости быть натощак, проводится определение уровня глюкозы в крови через час после приёма 50 граммов глюкозы. В случае, когда уровень глюкозы превышает норму, назначается второй этап — глюкозотолерантный тест (ГТТ) натощак со 100 граммами глюкозы. В настоящее время по рекомендациям ACOG диагноз гестационный диабет выставляется при уровне глюкозы в крови 135-140 мг/дл (от 7,5 до 7,8 ммоль/л).
Основное преимущество 2-х этапного метода в том, что женщины не должны голодать. Однако, используя 1-этапный метод, выявляется больше случаев гестационного диабета.
Новое руководство NICE рекомендует использовать 1-этапный метод, как это делает IADPSG и ВОЗ. Американская Диабетическая Ассоциация — American Diabetes Association (ADA) — заявила, что оба метода могут быть использованы, так как необходимы дополнительные исследования, чтобы определить, который из них является лучшим.
По рекомендациям NICE, диагноз гестационный диабет ставится, если уровень глюкозы натощак составляет >5,6 ммоль/л, и/или через 2 часа после применения глюкозы >7,8 ммоль/л.
ГТТ с 75-г глюкозы может быть использован на первой консультации, если у женщины ранее был диагностирован гестационный диабет, или при беременности от 24 до 28 недель, если есть какие-либо другие факторы риска (например, глюкозурия), сказал Доктор Билоуз. Кроме того, скрининг гестационного диабета должен быть предложен каждой женщине небелого этнического происхождения.
Так же, при первом обращении, женщинам, у которых ранее был диагностирован гестационный диабет, возможно применять мониторинг уровня глюкозы в капиллярной крови, вместо 75-г теста толерантности к глюкозе, который, как он признал, «весьма неприятен».
Жизненно важно еще до скрининга объяснить женщинам, что, хотя некоторым из тех, у кого выявлен гестационный диабет, будет достаточно скорректировать диету и физические упражнения, но «70% из них нужны будут пероральные препараты и/или инсулин,» объясняет Доктор Билоуз.
Все женщины с гестационным диабетом должны быть направлены на консультацию к диетологу. Им рекомендуется употреблять в пищу продукты со сниженным гликемическим индексом.
Необходимо начать прием Метформина, если не достигается необходимый уровень глюкозы в течение 2 недель. Если уровень глюкозы в плазме крови натощак составляет >7,0 ммоль/л должно быть предложено одновременное применение метформина и инсулина. Если же уровень глюкозы в плазме натощак составляет от 6 до 6,9 ммоль/л, а так же обнаруживается макросомия плода и/или многоводие, то необходимо рассмотреть возможность применения инсулина. Применение Глибурида (Glyburide) может быть рассмотрено, если женщины не переносят Метформин или устойчивы к инсулину.
Срок родов и послеродовый уход
Другой горячей темой в новом руководстве является выбор сроков и способа родоразрешения беременных женщин с сахарным диабетом, которые должны быть обсуждены со всеми беременными женщинами с сахарным диабетом в третьем триместре, сказал Доктор Билоуз.
Женщинам с неосложненным сахарным диабетом 1 или 2 типа рекомендуется родоразрешение на сроке 37-38 недель беременности. Однако, при наличии метаболических нарушений, либо осложнений со стороны матери или плода, рекомендуется родоразрешение до 37 недель, отметил он.
Роды у женщин с гестационным диабетом должны произойти не позднее, чем 40 недель (+ 6 дней), а плановое родоразрешение должно быть на более ранних сроках. Стандартной практикой является более раннее родоразренение у женщин с гестационным диабетом при наличии осложнений со стороны матери или плода, пояснил он.
Новое руководство NICE также охватывает послеродовую помощь.
По рекомендациям NICE, женщинам с гестационным диабетом при нормальном уровне глюкозы после родов должны быть даны советы по образу жизни. Анализ на определение глюкозы в плазме крови натощак должен быть проведен через 6-13 недель после рождения, а анализ крови на HbA1c не позднее чем через 13 недель после родов. Но «не предлагайте рутинный глюкозотолерантный тест» заметил он.
ГТТ должен быть проведен только тем женщинам, у которых уровень глюкозы в плазме крови натощак находится в пределах от 6,0 до 6,9 ммоль/л. При более низких уровнях должны быть даны советы по образу жизни, а так же женщина должна проходить ежегодный скрининг-тест на диабет.
При определении глюкозы в плазме крови натощак > 7,0 ммоль/л, должно быть проведено повторное обследование — ГТТ или определение уровня HbA1c. Тем, у кого HbA1c <5,7% необходимо дать советы по образу жизни и проводить ежегодный скрининг. Если уровень HbA1c 5,7% до 6,4%, то должен быть проведен ГТТ; а при цифрах 6,5% или более, необходимо повторить исследование гликозилированного гемоглобина.
UK NICE Alters Threshold for Diagnosis of Gestational Diabetes
Источник
Новые тренды в гестационном диабете. Здесь и там.
Вопрос на канале « ЦИРе и в мире»: «В Европе смотрят сахар у беременных только с 22-24 недели (с помощью ГТТ)! До этого ни одного обязательного анализа на сахар! Я сама стала смотреть сахар у себя с помощью глюкометра и сахар у меня 5,6 и 5,8. При этом результаты теста глюкозотолерантного — норма, гликированный гемоглобин в норме и хотят назначить инсулин? Верно ли это?» (Пациентка из Австрии)
Отвечает Игорь Иванович Гузов, акушер-гинеколог, к.м.н., главный врач ЦИР.
Разберем алгоритмы диагностики гестационного диабета на территории ЕС
Не везде есть национальные рекомендации, и тогда используются общеевропейские. В области акушерства и гинекологии при отсутствии национальных рекомендаций действуют рекомендации FIGO (Международной федерации акушерства и гинекологии). Например, латвийские рекомендации по гестационному диабету — это просто перевод гайдлайнов FIGO. С самими рекомендациями на английском языке можно ознакомиться, например, здесь.
Эти рекомендации четко указывают, что анализ на глюкозу натощак (FBG) или независимо от приема пищи (RGB), либо анализ на гликированный гемоглобин необходимо взять у беременной женщины либо при первом обращении во время беременности, либо в первом триместре беременности. Это и есть стандартное правило для «Европы». Если будут обнаружены отклонения — тогда проводится глюкозотолерантный тест с 75 г глюкозы.
То, о чем Вы пишите — это второй этап диагностики. Если в первом триместре тест на глюкозу или гликированный гемоглобин был отрицательный, то тогда в обязательном порядке в 24-28 недель проводится глюкозотолерантный тест, и никак иначе.
5,6 и 5,8 — это значительное превышение нормы натощак для беременных женщин, и может указывать на гестационный диабет, независимо от глюкозотолерантного теста. Да, в таких случаях рассматривается вопрос о дополнении рекомендаций по питанию и режиму малыми дозами инсулина. Это связано с тем, что применение таблетированных препаратов метформина и глибутида признано небезопасным для плода.
Германия, Австрия и Швейцария
Рекомендации по скринингу гестационного диабета, единые для Германии, Австрии и Швейцарии: «S3-Leitlinie Gestationsdiabetes mellitus (GDM), Diagnostik, Therapie und Nachsorge».
Посмотрите, пожалуйста, страницу 25 этого документа. Там есть таблица 3, факторы риска гестационного диабета.
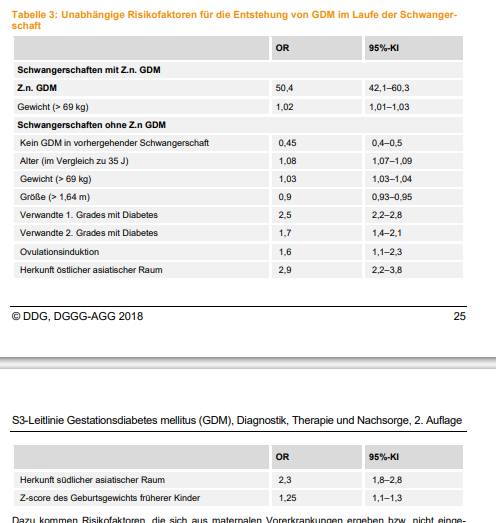
Получается, если бы у Вас нашли хоть один фактор риска — скрининг был бы при первом обращении.
Если Вы не попадаете в группу риска — скрининг в виде глюкозотолерантного теста назначается в 24 недели (см. стр. 19).
То есть они решили сэкономить, и по-своему интерпретировали рекомендации FIGO.
В рекомендациях FIGO (стр. 16) идет разделение по видам клиник: если они полностью оборудованные (fully resourced settings) — то тактика будет, как в первой части ответа. Если «any setting» (basic), то тактика будет такой, какую описали Вы.

Это достойно сожаления, но поменять ничего нельзя. Ни один врач в Австрии не рискнет отступить от этих рекомендаций. Вы правильно сделали, что купили гликометр и начали измерять сахар сами!
С уважением, Игорь Иванович Гузов.
Глюкозотолерантный тест показывает наличие/отсутствие толерантности к глюкозе, что может быть при скрытом сахарном диабете и как составляющая метаболического синдрома.
Источник
Гестационный диабет: факты и противоречия
Гестационный диабет, или диабет беременных — диагноз, который не знаком очень многим врачам и большинству женщин. Еще не так давно на уровень сахара в крови беременных женщин обращали поверхностное внимание, тем более что этот уровень повышается физиологически (гипергликемия) из-за повышающихся потребностей растущего плода в сахаре — легко получаемой и усваиваемой энергии. Однако до сих пор существует много противоречий в постановке самого диагноза «гестационный диабет».
Диабет беременных ассоциируется с такими осложнениями беременности, как крупный плод (макросомия, или вес ребенка более 4 кг), преэклампсия, преждевременные роды, проблемы в родах и более высокий уровень оперативного родоразрешения, в частности кесарева сечения.
Гестационный диабет встречается у 5–25% беременных женщин и составляет более 87% всех случаев диабета при беременности. Считается, что большинство женщин, страдающих гестационным диабетом, имеют определенные нарушения обмена веществ с нарушением усвоения сахара и инсулина еще до беременности, но без признаков подобных изменений. Также у этих женщин имеется повышенный риск развития диабета в зрелом возрасте, как и у их детей — они чаще страдают ожирением и нарушением обменных процессов.

Таким образом, вопрос своевременной диагностики гестационного диабета и его лечения является актуальным для многих женщин.
Почему у беременных повышается уровень сахара в крови?
У всех беременных наблюдаются два важных процесса, кардинально влияющих на обмен сахара (глюкозы) в их организме. Первый процесс называется ускоренным голоданием, которое тесно связано с ночным понижением уровня сахара в крови. Во время ночного сна женщина не принимает пищу, поэтому закономерно, что уровень сахара в ее крови значительно понижается. Определение утренних показателей сахара в крови часто используется в диагностике сахарного диабета и при контроле лечения этого заболевания.
Однако реакция беременных женщин на ночное голодание приводит к еще большему падению уровня глюкозы. Именно поэтому немало беременных женщин просыпаются от чувства голода по ночам и нуждаются в еде. Помимо падения уровня сахара в крови повышается уровень жирных кислот, что ускоряет образование ацетона (кетоновые тельца тоже часто находят в моче беременных женщин, что является нормой).
Количество глюкозы, вырабатываемой печенью, увеличивается на 30%, что автоматически повышает выработку инсулина поджелудочной железой. Но ряд плацентарных гомонов повышают устойчивость клеток к инсулину. Неправильное питание беременной женщины (отсутствие завтрака, длительные перерывы между приемами пищи) приводит к быстрому нарушению обменных процессов и усиливает состояние ускоренного голодания.
Другой процесс, который выражен у беременных женщин, проявляется увеличением распада питательных веществ, в первую очередь для быстрого обеспечения плода этими веществами. Изменение чувствительности к инсулину в тканях матери приводит к тому, что меняется не только обмен углеводов, но и белков и жиров. Кровь женщины становится насыщенной энергетическими веществами — жирными кислотами и триглицеридами, которые также участвуют в выработке гормонов плацентой и плодом.
Несмотря на ускоренное голодание и распад веществ, беременные женщины быстро набирают вес, что нередко наблюдается при втором типе сахарного диабета. Набор веса связан с включением механизма самосохранения и накопления энергетических веществ для успешного вынашивания потомства, так как беременность является серьезной нагрузкой для женского организма.
Факторы риска развития гестационного диабета
При постановке на учет должны быть взяты во внимание следующие факторы риска развития диабета беременных:
- ожирение (индекс массы тела до беременности больше 30 кг/кв. м;
- семейная история наличия диабета у самых близких родственников;
- принадлежность к этнической группе или нации, где отмечается высокий уровень диабета (Южная Азия, Ближний Восток и другие);
- возраст старше 35 лет;
- синдром поликистозных яичников;
- многоплодная беременность;
- гестационный диабет при беременностях в прошлом;
- крупный ребенок в прошлом (более 4,5 кг).
Противоречия в постановке диагноза «гестационный диабет»
Определение уровня сахара в крови оказалось недостаточным для диагностики сахарного диабета, потому что его уровень может значительно колебаться в течение дня и зависеть от многих факторов. Недостаточно также определять уровень сахара в крови, взятой из пальца, особенно для правильной диагностики диабета.
До сих пор нет единогласия в нормах уровня глюкозы у беременных женщин. Противоречия связаны с тем, что существует несколько организаций (The International Association of Diabetes and Pregnancy Study Groups (IADPSG), ВОЗ, профессиональные общества эндокринологов и другие), рекомендации которых отличаются, но ими пользуются лечебные учреждения и врачи по собственному предпочтению.
Скрининг на диабет рекомендуется проводить у женщин в 24–28 недель беременности. Несмотря на то, что глокозотолератный тест (ГТТ), который используют в практике более 30 лет, является «золотым диагностическим стандартом» (самым лучшим) в постановке диагноза диабета, его часто путают со скрининговым тестом. Прогностический, или скрининговый, тест (glucose challenge test) включает в себя прием 50 г сахара и измерение уровня глюкозы в крови, а диагностический тест (ГТТ) — 75–100 г сахара и определение уровня сахара через 2–3 часа.
Однако часто между врачами возникают разногласия в том, какой тест выбрать при изменениях в уровне сахара натощак — скрининговый или сразу же женщину направить на диагностический тест. Обычно такие разногласия упираются в стоимость проведения анализов и того, кто их оплачивает. Прогностический тест дешевле, и при его нормальных показателях можно не проводить диагностический тест. Сравнительный анализ разных схем скрининга и диагностики гестационного диабета показал, что ни одна схема ведения беременных женщин в отношении диагностики гестационного диабета не имеет преимущества, поэтому не может быть рекомендована в качестве международного стандарта.
В отношении проведения ГТТ существуют споры: сколько принимать глюкозы — 75 г или 100 г? ВОЗ рекомендует 75 г глюкозы, в Северной Америке, ряде стран Европы и Азии популярностью пользуется прием 100 г глюкозы.
Хуже всего, когда лечебные учреждения используют разные виды «сладостей», а зачастую просят женщину принести сахар или сладкую воду из дома, а иногда бутерброды и другую еду. Для проведения тестов на диабет существуют стандартные наборы, однако многие клиники и лаборатории такими наборами не пользуются из-за экономии бюджета. Некоторые лаборатории предлагают не глюкозу, а глюкозный полимер, у которого меньше побочных эффектов, чем у чистой глюкозы. Все же, если беременная женщина оплачивает проведение тестирования из своего кармана, то вынуждать ее покупать или приносить раствор сахара или еще чего-то неуместно.
Самые большие разногласия среди врачей наблюдаются в отношении интерпретации результатов анализов. По рекомендациям ВОЗ определение уровня глюкозы проводят через 2 часа, и нормой считается уровень глюкозы меньше 7,8 ммоль/л. Большинство врачей пользуются измерением уровня сахара через час после принятия жидкости с глюкозой и через 2 часа. Показатели нормы в таком случае будут такими: до 10,0–10,6 ммоль/л (1 час) и до 8,5–8,9 ммоль/л (2 часа). Диапазон нормы опять же зависит от принятых в лечебном учреждении показателей. Некоторые врачи рекомендуют определять уровень сахара через три часа (третья порция крови).
Что необходимо помнить беременным женщинам
Несмотря на то, что у беременной женщины могут обнаружить гестационный диабет, его лечение практически никогда не начинается с назначения препаратов инсулина. Женщина должна быть проинформирована, что в 80–90% случаев модификация питания и образа жизни может значительно улучшить состояние беременности и поддерживать уровень сахара на нормальном уровне. Также уровень осложнений при беременности и в родах в случаях недиагностированного гестационного диабета все же очень низкий. Однако диагностированный гестационный диабет может спровоцировать чрезмерное вмешательство со стороны врачей с частыми посещениями женщиной клиник и лабораторий, что в свою очередь повысит уровень стресса и психологического напряжения беременной.
Проблема в том, что научить женщину соблюдать диете и правильно контролировать уровень сахара в крови в домашних условиях намного труднее, чем просто «посадить» ее на инсулин — и здесь кроется еще один большой минус диагностики и лечения гестационного диабета. В ряде стран в лечебных учреждениях имеется инструктор по диабету, или «преподаватель диабета», — чаще всего это медсестра, прошедшая специальную подготовку и проводящая обучение больных диабетом. Часто женщина проходит обучение самоконтролю уровня глюкозы, расчета дозы инсулина и его правильного введения в стационарных условиях (или условиях дневного стационара) в течение нескольких дней, пока она не научится делать это правильно.
Как нельзя резко и быстро понижать кровяное давление у беременных с гипертонией, так и первичной целью при гестационном диабете будет постепенное понижение уровня сахара крови минимум на 50%. При этом важно понимать, что диета и физическая активность улучшают понижение сахара крови и позволяют избежать приема больших доз медикаментов.
Для многих женщин ежедневные расчеты правильной дозы инсулина являются сложным процессом. Точный расчет дозы и соблюдение четкого графика введения инсулина — это залог не только успешного лечения, но и предупреждение возникновения опасных осложнений применения инсулина. Поэтому профилактика гестационного диабета с помощью правильного питания и физической активности с первых недель беременности (в первую очередь в группе риска) позволит избежать применения лекарственных препаратов у большинства беременных женщин.
Сахарный диабет беременных — эта та область акушерства, где предстоит провести немало исследований, чтобы выработать оптимальные рекомендации для беременных женщин и врачей. Многие врачи рекомендуют следующее: если существуют факторы риска, лучше всего провести скрининг-обследование по выявлению диабета. Кроме того, здоровое питание не помешает ни одной беременной женщине, поэтому желательно ограничение сладких и мучных продуктов, а также других с большим количеством углеводов. Применение инсулина целесообразно тогда, когда уровень глюкозы в крови высокий и не поддается понижению диетой.
Источник