От чего зависит холестерин крови
Содержание статьи
О чем сигнализирует повышенный холестерин
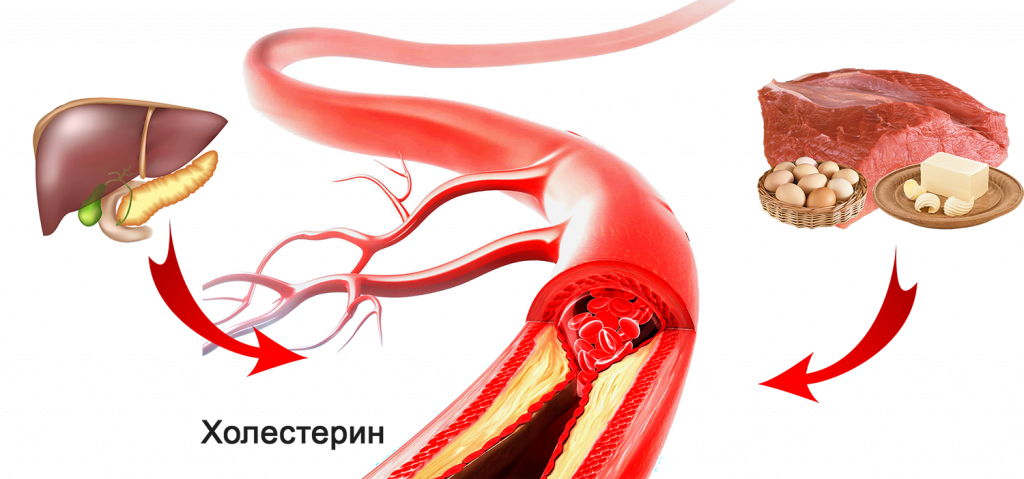
Холестерин – вещество, образуемое организмом в результате естественных процессов. Он необходим для укрепления стенок клеточной мембраны. Но, несмотря на незаменимость холестерина в вопросах формирования тканей, его уровень рекомендуется контролировать.
Содержание:
Каким бывает холестерин
Кому показан контроль уровня холестерина
Какие факторы влияют на повышение уровня холестерина
Как проявляется повышение уровня холестерина
Что делать при повышенном холестерине
Продукты, влияющие на уровень холестерина
Каким бывает холестерин
Врачи называют два вида холестерина, условно определяя их как «хороший» и «плохой». Хороший холестерин обладает высокой плотностью, представляет собой спирт, растворимый в жировой ткани. Стенки клеток внутренних органов и сосудов содержат хороший холестерин, который обеспечивает полноценность их структуру.
Плохой холестерин обладает низкой плотностью. Он формирует бляшки на внутренних стенках кровеносных сосудов. Повышенный уровень плохого холестерина приводит к атеросклерозу. Из-за него развиваются склонности к инфаркту и инсульту. Кроме того, затруднение кровотока приводит к гипоксии разной степени, потому как красные кровяные тельца не могут доставлять молекулы кислорода к органам и тканям.
Кому показан контроль уровня холестерина
Следить за своим здоровьем необходимо всем. Каждый должен раз в год проходить полное обследование всего организма.
Это легко сделать с помощью анализа крови и мочи. Процедура не занимает много времени и дает представление о функционировании всей внутренней системы. При малейших отклонениях показателей от нормы врач назначит дополнительное обследование, с применением аппаратов ультразвуковой диагностики или иных методов.
Но существует группа риска, которой рекомендовано следить за уровнем холестерина. К ним относятся:
Мужчины и женщины, старше 40 лет.
Женщины, принимающие гормональные контрацептивы.
Все, у кого наследственная предрасположенность к атеросклерозу.
Больные сахарным диабетом первого и второго типов.
Люди с лишним весом.
Заядлые курильщики.
Любители фаст-фуда.
Кроме того, сдавать раз в три месяца кровь на холестерин необходимо всем, у кого нет ежедневных физических нагрузок. Сюда относятся в первую очередь офисные работники, большую часть времени проводящие в креслах перед компьютером. Частые перекусы мучной и жирной пищей увеличивают риск повышения уровня плохого холестерина.
Показатели в анализе могут варьироваться в диапазоне от 3,6 ммоль/л до 7,8 ммоль/л. Все, что выше верхней границы требует консультации врача, соблюдения рекомендаций и коррекции образа жизни, включая питание.
Какие факторы влияют на повышение уровня холестерина
Если в молодом возрасте человек не испытывал проблем со здоровьем, это не значит, что они не могут проявиться после наступления менопаузы. Это состояние больше обсуждается в качестве одного из жизненных циклов женщины, однако, и у мужчин тоже существует возраст, когда существенно меняется гормональный фон и весь организм начинает работать иначе. Поэтому, с наступлением 40-летия медицина рекомендует внимательнее относиться к своему организму и проходить своевременные профилактические обследования.
Неправильное питание – основной фактор, влияющий на уровень холестерина. Отсутствие в ежедневном рационе свежей растительной пищи не позволяет кишечнику очищаться и освобождаться от токсинов и других вредных веществ. Кровь, из-за преобладания жирной и животной пищи, становится более густой, теряя свои реологические свойства. В результате снижается ее способность питать клетки тканей, в том числе и кислородом. Холестерин нарастает на стенках сосудов, стремясь перекрыть просвет.
Как проявляется повышение уровня холестерина
Симптомов, указывающих на повышение уровня плохого холестерина, не существует. В этом заключается основная опасность последствий. Только регулярные профилактические обследования могут указать на риски и дать своевременные рекомендации по устранению первых признаков образования бляшек на стенках кровеносных сосудов.
Без сдачи крови на анализ определить, сколько в крови содержится холестерина, невозможно. Это может только проявиться одновременно со случившимся инсультом, выявленным заболеванием сердечнососудистой системы или диагностированным атеросклерозом. Не всегда удается вернуть пациенту высокое качество жизни после острого состояния, вызванного неконтролируемым холестерином. Нередко инфаркт или инсульт диагностируется уже при вскрытии, и причиной, вызвавшей это состояние, является большое число бляшек на стенках сосудов.
Поэтому не стоит ждать проявления высокого уровня холестерина. Разумнее всего сохранить себе жизнь, сдавая раз в полгода кровь на анализ.
Что делать при повышенном холестерине
В зависимости от того, насколько высоким стал уровень холестерина, врач определяет тактику лечения. На начальных стадиях рекомендуется скорректировать ежедневный рацион и добавить обязательную физическую активность. Утренняя зарядка не является активным времяпрепровождением. Важно каждый день совершать пробежку. Лучше, если это будет пробежка на свежем воздухе. Если нет возможности совершать занятия физкультурой на улице, можно организовать полноценные занятия в условиях квартиры. Но их обязательно придется дополнить прогулкой. Можно, добираясь на работу, пару остановок общественного транспорта пройти пешком – это будет прекрасной альтернативой пробежке.
Людям с лишним весом обязательно стремиться привести индекс массы тела в норму. Для этого обязательна коррекция ежедневного меню, дополненная ограничениями объемов порций. Людям же из группы риска, например, страдающим сахарным диабетом, может быть назначено медикаментозное лечение в качестве дополнения к обязательной коррекции образа жизни.
Продукты, влияющие на уровень холестерина
В качестве профилактики проблем с сосудами необходимо ограничивать потребление следующих продуктов:
майонез;
колбасы и мясные полуфабрикаты;
фаст-фуд;
блюда из жирной свинины;
маргарин;
быстрые углеводы;
жареные блюда;
твердые сорта сыра.
Включение в ежедневный рацион ягод, фруктов, свежей зелени, отрубей и орехов снизят риски развития атеросклеротических бляшек.
Источник
Холестерин: нормы, снижение, лечение
Доктор в исполнении прекрасного Леонида Броневого абсолютно верно замечал: нож и вилка действительно могут сослужить нам дурную службу. Особенно если использовать их для усиленного потребления жирных продуктов, столь богатых органическим соединением — холестерином, содержащемся во всех клеточных мембранах всех живых организмов. Однако в определенных количествах он жизненно необходим. Где проходит граница между добром и злом, которое может приносить это ставшее притчей во языцех вещество?
Плохой и хороший холестерин
Холестерин — необходимый элемент всех клеток. Наша печень постоянно вырабатывает до 80 % от общего количества этого липида в крови. Роль его велика: холестерин обеспечивает устойчивость клеточных стенок, участвует в синтезе жизненно важных веществ — витамина D, стероидных гормонов (в том числе и половых), желчных кислот.
Поскольку сам холестерин, будучи жиром, нерастворим в воде, он циркулирует в сыворотке в виде комплексов липопротеидов. Они разделяются на липопротеиды высокой плотности (ЛПВП), низкой плотности (ЛПНП) и очень низкой плотности (ЛПОНП).
Первые очищают стенки сосудов от излишков холестерина, транспортируя их для повторной переработки, поэтому их называют «хорошим» холестерином. А вот вторые и третьи, напротив, могут накапливаться на сосудистой стенке, образуя холестериновые бляшки — те самые, которые и становятся «спусковым крючком» атеросклероза, а с ним и тяжелых сердечно-сосудистых заболеваний: ишемической болезни сердца, стенокардии, инфаркта миокарда и инсульта.
Читайте также:
Холестерин: нужно ли с ним бороться?
«Плохой» холестерин угрожает столь тяжкими последствиями лишь при повышении его уровня в крови — дислипидемии. К сожалению, это состояние клинически не проявляется, поэтому нередко о нем узнают постфактум, когда перечень диагнозов уже внушителен. А вот список факторов риска, многократно увеличивающих вероятность трагического роста уровня холестерина в крови, известен.
В группе особого внимания
Доказано, что повышению уровня «плохого» холестерина с большой долей вероятности способствуют:
- Несбалансированный рацион. Около 20 % содержащегося в организме холестерина поступает с пищей. Потребление продуктов, богатых насыщенными и транс-жирами, резко повышает шансы на развитие дислипидемии. К богатым холестерином продуктам относятся красное мясо, сало, жирное молоко, творог, сыры, сливочное масло, яйца, маргарин.
- Ожирение. Индекс массы тела (отношение массы тела в килограммах к росту в метрах, возведенному в квадрат) выше 30.
- Большая окружность талии. Риски увеличиваются, если окружность талии у мужчин становится больше 102 см, а у женщин — 89 см.
- Недостаток физической активности. Гимнастика и прочие виды тренировок помогают повысить уровень «хорошего» холестерина, который, в свою очередь, выводит излишки «плохого».
- Курение. Никотин повреждает стенки кровеносных сосудов, что повышает склонность к образованию холестериновых бляшек. Кроме того, курение напрямую может снизить уровень «хорошего» и увеличить содержание «плохого» холестерина.
- Сахарный диабет. Слишком высокий уровень глюкозы в крови повреждает «выстилку» артерий и способствует увеличению уровня холестерина в крови.
Независимо от того, относитесь ли вы к группе риска, необходимо периодически контролировать уровень холестерина в крови.
Контроль по правилам
Американская ассоциация сердца рекомендует проводить анализ, определяющий уровень холестерина, каждые 4–6 лет всем, кому исполнилось 20 лет. Более частые исследования придется проводить людям, которые относятся к группе риска. Тем же, у кого в анамнезе уже есть инфаркт миокарда, инсульт или дислипидемия, необходимо проверять содержание холестерина с регулярностью, которую определит лечащий врач.
Анализы «расшифровываются» примерно так:
Общий холестерол | ЛПНП | ЛПВП | Интерпретация |
<200 мг/дл (<5,15 мМ/л) | <130 мг/дл (<3,35 мМ/л) | ≥60 мг/дл (≥1,55 мМ/л) | Уровень, к которому нужно стремиться. |
200–240 мг/дл (5,2–6,2 мМ/л) | 130–159 мг/дл (3,35–4,1 мМ/л) | 35–59 мг/дл (0,9–1,55 мМ/л) | Пограничный уровень. |
>240 мг/дл (≥6,2 мМ/л) | ≥160 мг/дл (≥4,15 мМ/л) | <35 мг/дл (<0,9 мМ/л) | Высокий уровень. |
По диагностическим следам
Если по результатам анализов вы находитесь в верхней строчке «турнирной таблицы», вас можно поздравить и пожелать и впредь вести здоровый образ жизни. И, конечно, повторить исследование через 6 лет.
Тем же, кто опустился на второе место, почивать на лаврах не придется. Но и паниковать тоже. Дислипидемия лечится, и основой терапии признаны диета, повышение физических нагрузок и контроль массы тела. Эти «три кита» могут обеспечить снижение уровня ЛПНП на 10–20 %.
Если через полгода после корректировки рациона уровень холестерина остается повышенным, придется воспользоваться помощью фармацевтики. При очень высоких показателях ЛПНП фармакотерапия может быть назначена еще раньше.
Какие препараты помогут
Препаратами выбора при повышенном уровне холестерина являются средства из группы статинов. В России зарегистрирован ряд статинов, среди которых:
- Ловастатин;
- Правастатин;
- Симвастатин;
- Флувастатин;
- Аторвастатин;
- Розувастатин.
Все статины в разной степени уменьшают уровень общего холестерина, ЛПНП и немного повышают фракцию «хорошего» холестерина.
Снижение уровня общего холестерола на 1 % уменьшает риск развития ишемической болезни на 2 %.
Действие статинов проявляется уже спустя 2–3 недели после начала их приема, а максимальный эффект развивается примерно через месяц и сохраняется на протяжении всего времени лечения. Чтобы результат был оптимальным, лучше принимать их вместе с ужином или перед сном.
Стоит отметить, что между статинами существуют различия. Так, аторвастатин может оказывать большее влияние на снижение уровня ЛПНП и общего холестерина. Однако вплоть до сегодняшнего дня еще не было проведено достоверных сравнительных исследований статинов, которые бы помогли найти ответ на простой вопрос, тревожащий потребителей: какой препарат этой группы все-таки самый-самый? Тем более не знают его наверняка врачи и аптекари. Возможно, не так уж это и важно, ведь каждый статин в комбинации со здоровым образом жизни может обеспечить снижение уровня холестерина.
Марина Поздеева
Фото istockphoto.com
Товары по теме: [product strict=»Ловастатин»](Ловастатин), [product strict=»Симвастатин»](Симвастатин), [product strict=»Флувастатин»](Флувастатин), [product strict=»Аторвастатин»](Аторвастатин), [product strict=»Розувастатин»](Розувастатин)
Источник
Анализ крови на холестерин: часто задаваемые вопросы
Человеческий организм состоит из огромного числа нужных ему веществ. Иногда их количество меняется, что может свидетельствовать о патологии либо возможности её развития.
С врачом-кардиологом, терапевтом «Клиника Эксперт» Воронеж Калининой Ангелиной Анатольевной говорим о веществе, с одной стороны жизненно необходимом, а с другой — участвующем в развитии серьёзного заболевания — атеросклероза. Тема нашей беседы — холестерин.
— Ангелина Анатольевна, расскажите о холестерине – что это и почему в быту его называют «хорошим» и «плохим»?
Холестерин (холестерол) — это жироподобное вещество, жизнь организма без которого невозможна. Это обязательная составная часть клеточных мембран. Холестерин принимает участие в синтезе гормонов и гормоноподобных веществ, желчных кислот и витамина D.
В крови он переносится в форме липидно-белкового комплекса — липопротеида (ЛП). Есть несколько типов липопротеидов: очень низкой, низкой, высокой плотности (которые, соответственно, обозначаются аббревиатурами ЛПОНП, ЛПНП, ЛПВП). Холестерин, входящий в первые два типа липопротеидов, называют «плохим», а холестерин липопротеидов высокой плотности — «хорошим».
Чем они принципиально отличаются друг от друга? ЛПНП участвуют в образовании «бляшек» в артериях. В результате артерии сужаются, в них легче образуются тромбы, что может вести к закупорке сосуда. ЛПВП способны «удалять» избыток холестерина из сосудистой стенки и переносить его в клетки печени.
— Анализ крови на холестерин – это отдельное исследование или он входит в общий анализ крови?
Это фрагмент биохимического анализа крови, куда входит большое число тестов. Его можно сделать отдельным исследованием.
— Как правильно называется анализ на холестерин?
Если речь об общем холестерине — «Общий холестерин (холестерол)». Если мы говорим о различных фракциях холестерина, то анализ называют по-разному: липидный спектр, липидный профиль, липидограмма.
— Когда назначается анализ крови на холестерин?
По желанию сделать этот анализ может любой. Однако чтобы оценить риск развития сердечно-сосудистой патологии, рекомендуется выполнять анализ на общий холестерин у всех мужчин старше 40, и женщин — старше 50 лет (если до этого он не проводился по каким-то показаниям).
Независимо от возраста липидограмма также выполняется при наличии факторов риска развития атеросклероза, среди которых:
— ожирение;
— продолжительный стаж курения;
— повышение артериального давления;
— отягощённая наследственность.
Читайте материал по теме: Причём тут жир или от чего люди набирают вес?
Целесообразен этот тест, если у человека имеется сахарный диабет, патология сосудов головного мозга либо жировой гепатоз.
И, разумеется, выполняется липидограмма с целью контроля при терапии препаратами, снижающими уровень липидов в крови.
— Этот анализ проводится только взрослым или в педиатрической практике его тоже используют?
У детей его также применяют. Есть такая болезнь, как семейная гиперхолестеринемия. При ней уже с раннего возраста у ребёнка отмечается высокий уровень холестерина. Также анализ проводится у детей с сахарным диабетом, может назначаться при ожирении.
— В каких случаях это исследование необходимо пройти с профилактической целью?
Лицам (и взрослым, и детям), у которых в семье были ранние случаи развития атеросклероза; при наличии в семье случаев семейной гиперхолестеринемии; мужчинам после 40-ка, а женщинам — после 50-ти лет.
— Для того, чтобы сдать анализ на холестерин, необходима специальная подготовка?
Да. Подготовка к исследованию несложная. Оно выполняется натощак (последний приём пищи — за 9-10 часов до сдачи крови). Особой диеты перед тестом нет, но накануне вечером не рекомендуется употреблять животные жиры. В зависимости от лаборатории могут быть и другие правила (например, за 30 минут до взятия крови не курить, исключить выраженное физическое и эмоциональное напряжение). Поэтому перед обследованием необходимо уточнить нюансы подготовки в той лаборатории, где планируется проводить исследование.
— Что будет, если нарушить рекомендации и проигнорировать подготовку перед сдачей крови на холестерин?
Липопротеиды низкой плотности, триглицериды могут быть повышены, и при этом нельзя будет точно сказать, связано ли это повышение с приёмом пищи или нет.
— Через сколько дней после того, как взята кровь на анализ на холестерин, готова его расшифровка?
Обычно на следующий день.
Повышенный уровень холестерина свидетельствует,
главным образом, о риске развития либо
прогрессирования атеросклероза
— Как правильно прочитать анализ крови на холестерин? Расскажите о нормах
В зависимости от литературного источника нормы разнятся.
Один из вариантов такой:
— общий холестерин — 2,9-5,2 ммоль/л;
— холестерин ЛПНП <3,5 ммоль/л;
— холестерин ЛПВП: мужчины >1,0 ммоль/л, женщины >1,2 ммоль/л;
При наличии у человека патологии сердечно-сосудистой системы целевые показатели холестерина могут быть иными. Также следует помнить, что нормы липидограммы могут отличаться в зависимости от лаборатории. Расшифровка анализа у взрослых и детей должна выполняться доктором с учётом всех нюансов.
— О чём может говорить повышенный холестерин?
Главным образом — о риске развития атеросклероза либо его прогрессирования.
«Органическое поражение артерий возникает из-за атеросклеротического процесса, приводящего к сужению их просвета. Это причина 95% всех случаев ИБС». Цитата из материала «Ишемическая болезнь сердца: диагностика и лечение»
Среди причин высокого общего холестерина и холестерина ЛПНП также:
— гипотиреоз;
— патология почек (хроническая болезнь почек, нефротический синдром);
— застой желчи;
— ожирение;
— сахарный диабет, особенно некомпенсированный;
— беременность;
— приём анаболических стероидов, кортикостероидов, прогестинов и некоторых других препаратов.
— приём пищи с большим содержанием животных жиров.
— Низкий холестерин в крови – это хорошо или такой показатель также, как и высокий, может свидетельствовать о различных состояниях и заболеваниях у пациента?
В целом последствий низкого холестерина мы опасаемся меньше, чем высокого, однако причины, из-за которых он понижается, могут быть далеко не безобидными. Его снижение возможно при:
— онкологических заболеваниях;
— острых состояниях;
— недавно перенесённой операции, острой тяжёлой инфекции;
— инфаркте миокарда;
— тяжёлых поражениях печени;
— гипертиреозе;
— распространённых ожогах;
— нарушениях всасывания в кишечнике.
— К врачу какой специальности необходимо обратиться в ситуации, когда анализ крови на холестерин выявил отклонения от нормы?
Терапевт, врач общей практики, кардиолог, эндокринолог. По показаниям таких пациентов могут консультировать и лечить и другие специалисты (в зависимости от выявленной основной патологии, на фоне которой меняется содержание холестерина).
— Уровень холестерина в крови легко поддаётся корректировке?
С учётом достижений современной фармакологии, при правильном питании — достаточно легко.
— Если холестерин выше или ниже нормы, через какое время после первого анализа его необходимо повторить в динамике?
Прежде чем говорить о сроках, важно понимать следующее. Повышенный холестерин может быть не единственным признаком, обращающим на себя внимание. Перед нами прежде всего человек, который на момент консультации по поводу показателей холестерина, отклоняющихся от нормы, уже может быть болен. Поэтому необходимо обязательно побеседовать с ним, выяснить, не беспокоит ли его ещё что-то, провести осмотр. Если у доктора появятся какие-то подозрения, требующие дообследования, не следует его откладывать.
Если же ничего, помимо цифр холестерина, не являющихся нормой, не выявлено, то анализ можно повторить спустя 4-8 недель.
Если холестерин повышен, то необходимо:
— оптимизировать питание. Ограничиваются лёгкие углеводы, животные жиры. Увеличивается количество полиненасыщенных жиров, овощей и фруктов;
— при гиподинамии — повысить регулярную физическую нагрузку. Она подбирается с учётом индивидуальных возможностей человека;
— бросить курить.
Если холестерин понижен, то — опять же при изолированном его снижении и необнаружении доктором никаких других признаков заболеваний — можно пересдать анализ через 4-8 недель и далее действовать в соответствии с рекомендациями врача.
Другие материалы по темам:
Как отличить хороший и плохой холестерин?
Как сохранить сердце здоровым?
Как предотвратить мозговую катастрофу? Профилактика инсульта
Для справки:
Калинина Ангелина Анатольевна
Выпускница Воронежской государственной медицинской академии 2007 года
С 2007 по 2008 год проходила интернатуру по терапии, в 2010-м — профессиональную переподготовку по специальности «Общая врачебная практика (семейная медицина)», а в 2017-м — по специальности «Кардиология».
С 2015 года — врач-терапевт, с 2018 года — врач-кардиолог в «Клиника Эксперт» Воронеж. Ведёт прием по адресу: ул. Пушкинская, д. 11.
Источник