Отложение холестерин в сухожилии
Содержание статьи
Утолщение ахиллова сухожилия и болезни сердца, высокий холестерин
Если ахилловы сухожилия, отходящие от пятки, кажутся более толстыми, чем раньше, и более жесткими, это может стать причиной для беспокойства. Если при прощупывании они ощущаются комковатыми и неровными, стоит обратиться к врачу для проверки уровня холестерина. Утолщенные и деформированные ахилловы сухожилия, поражения связок и суставов могут быть признаком высокого уровня холестерина, который увеличивает риск серьезных болезней сосудов и сердца.
Оценка состояния сухожилий и суставов
Пациенту важно регулярно следить за состоянием своих суставов и связок, сухожилий. Изменение их внешнего вида и функциональности может указывать на различные болезни. Стоит выбрать момент, чтобы визуально оценить и прощупать заднюю часть лодыжки, где вертикально вверх от пяточной кости к икроножным мышцам идет ахиллово сухожилие. Когда человек двигает стопой вверх и вниз, ахиллово сухожилие должно ощущаться тонким и гибким, а не массивным, бугристым или очень жестким.
Пациент может сам не заметить постепенного изменения размера собственных ахилловых сухожилий. Но кто-то из знакомых, стоя позади пациента и внимательно оценивая область голени и стопы, может обратить внимание на изменение их внешнего вида. Изменения или утолщение ахиллова сухожилия могут привлечь внимание случайно, если пациент перенесет растяжение связок или повредит голеностопный сустав. Если врач-ортопед рекомендует обратиться к кардиологу, возможно, он подозревает какие-либо болезни, связанные с повышенным уровнем холестерина и возможным поражением сердца.
Отложения холестерина: ксантомы
Ксантомы — это отложения холестерина под поверхностью кожи. Ксантомы могут быть крошечными и едва заметными или иметь размеры более 4-5 см в диаметре. Они чаще всего появляются на поверхности сухожилий, суставов, на локтях, коленях, ягодицах, руках или ногах. Ксантомы могут возникать при различных болезнях, включая наследственные нарушения, связанные с опасно высоким уровнем холестерина.
В ходе многолетних наблюдений было определено, что люди с генетическим состоянием, называемым семейной гиперхолестеринемией, имеют утолщение ахилловых сухожилий, кроме того, у них нередко деформируются суставы и страдают связки. При семейной гиперхолестеринемии люди имеют чрезвычайно высокий уровень липопротеинов низкой плотности («плохой» холестерин) в крови с рождения, а ксантомы могут появиться в раннем детстве.
Эта патология приводит к развитию серьезных болезней сосудов и сердца. Пациенты с аномально высоким уровнем холестерина наследственного генеза могут страдать от инфарктов и недостаточности сердца уже в возрасте 30-40 лет, если их не лечить и не снижать холестерин.
Диагностика болезней
Высокий уровень холестерина может быть обнаружен у некоторых пациентов еще до взятия анализа крови. При диагностике любой болезни необходим внешний осмотр, который определяет признаки гиперхолестеринемии. При подозрении на серьезные обменные нарушения врач всегда ищет ксантомы, и одно из самых распространенных мест, где они определяются — это ахиллово сухожилие, а иногда и локтевые суставы. Глядя на лицо пациентов, можно также обнаружить отложения холестерина, называемые ксантелазмой. Это желтоватые бляшки, они обычно встречаются на веках или вокруг них.
Пациенты не должны удивляться, если врач проверяет лодыжки и другие суставы в рамках обследования сердца. Таким образом он определяет косвенные признаки высокого холестерина.
Толщина ахиллова сухожилия и поражения сердца
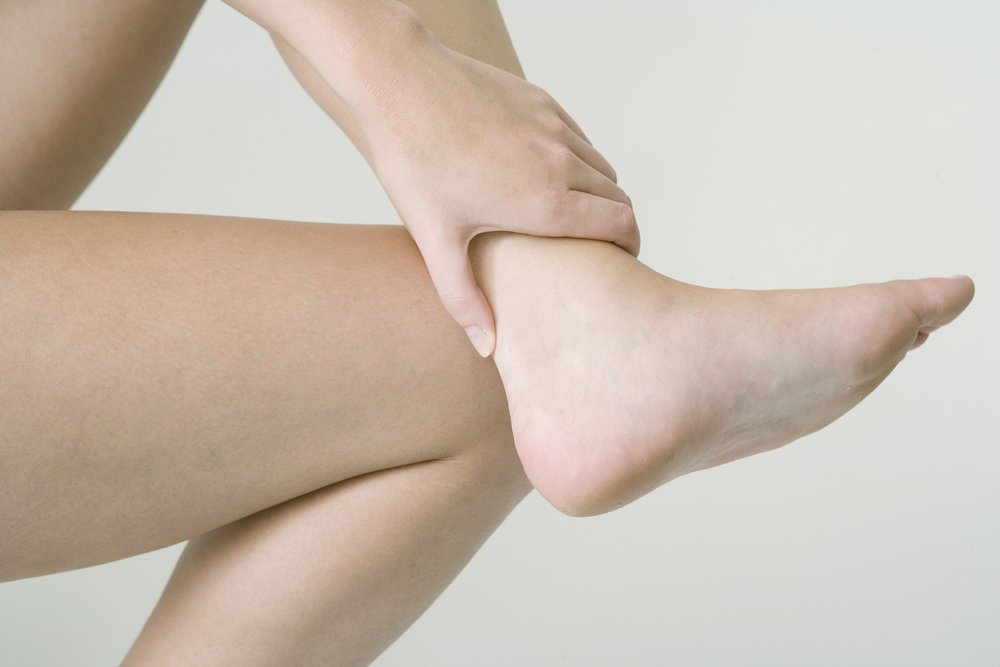
У людей с ишемической болезнью сердца толщина ахиллова сухожилия может быть показателем тяжести заболевания и вероятности сердечного приступа. Подобное заключение было обнародовано в ноябре 2018 года после проведения исследования. В него было включено около 240 человек с установленным стентом — тонкой сетчатой трубкой, которая используется для того, чтобы держать коронарные артерии открытыми, дабы сердце получало достаточно крови и кислорода. В ходе исследования ученые сравнивали участников с толстыми ахилловыми сухожилиями (шириной не менее 8 мм) и участников с более тонкими ахилловыми сухожилиями.
Пациенты с более толстыми ахилловыми сухожилиями примерно в 80% случаев имели более одной заблокированной коронарной артерии по сравнению с 58% участников с более тонкими сухожилиями.
Кроме того, у участников с толстыми ахилловыми сухожилиями чаще встречается заболевание левой главной коронарной артерии, которое считается наиболее серьезным вариантом сужения сосуда с наихудшим прогнозом для здоровья сердца.
Тактика врача при высоком холестерине
Начиная с 30-35 лет нужно регулярно посещать врача и проверять свой уровень холестерина, особенно если у родственников есть проблемы с сердцем или серьезные болезни сосудов. В дополнение к анализу крови на холестерин и возможные маркеры сердечных болезней врач, обнаружив отклонения, может рекомендовать проведение более углубленного исследования.
Может быть рекомендована электрокардиография и ультразвуковое исследование сердца, рентгенография грудной клетки. Кроме того, врач обязательно оценивает рост и вес, определяя индекс массы тела (ИМТ), и измеряет окружность талии, если имеется лишний вес. Помимо этого, нужно измерение давления и пульса, частоты дыхания. Некоторым пациентам врач может рекомендовать нагрузочные или стресс-тесты, оценивая, как сердце реагирует на изменение условий работы.
Кроме того, по результатам обследований врач дает ряд рекомендаций по внесению изменений в образ жизни, что является первым шагом к коррекции уровня холестерина. Необходимо расширение объема физической нагрузки, регулярные занятия спортом, отказ от вредных привычек и потеря лишних килограммов, поддержание здорового веса. Сочетание этих мероприятий со здоровым питанием может существенно повлиять на уровень холестерина.
Медикаментозное лечение статинами или другими препаратами, снижающими уровень холестерина, является оптимальным вариантом для некоторых пациентов, но имеет ряд побочных эффектов и противопоказаний. Поэтому назначается строго индивидуально.
Пройдите тестПричины болей в суставахЕсли Вас беспокоят боли или хруст в суставах, пройдите тест.
Использованы фотоматериалы Shutterstock
Источник
Уровень холестерина в крови связан с болью в сухожилиях
Люди с «нездоровым» уровнем холестерина в крови, скорее всего, будут страдать от боли в сухожилиях или изменений в структуре сухожилия, делает вывод новое исследование.
Холестерин необходим для жизни, но слишком много холестерина в крови увеличивает риск сердечно-сосудистых заболеваний, а также может быть связано с проблемами опорно-двигательного аппарата, такими как повреждения сухожилий, рассказывает соавтор исследования Джеймс Э. Гайда из университета Канберры в Австралии на страницах октябрьского номера издания «Британский журнал спортивной медицины».
«Сухожилия подключают мышцы к кости, и когда человек ощущает боль при использовании сухожилий, возникает состояние под названием тендопатия,» поясняет он. Тендопатия может повлиять на любое сухожилие, в том числе ахиллово сухожилие в пятке или сухожилий вращательной манжеты в плече, отметил он.
«Наиболее интересная находка нашего исследования в том, что картина изменений уровня холестерина параллельна тендинопатии и очень похожа на ситуацию увеличения риска сердечно-сосудистых заболеваний», сообщил Гайда в интервью Reuters Health по электронной почте. «Похоже, что то, что плохо для нашего сердца, это плохо для наших сухожилий.»
Гайда и его соавтор проанализировали 17 исследований, которые описывали уровень холестерина, а также использование препаратов для снижения холестерина и соотнесли результаты со «структурой сухожилий или болью». В общей сложности проанализировано здоровье сухожилий более 2000 человек.
«Холестерин откладывается в матрице сухожилия, когда его уровень в крови высок,» делает вывод Гайда. Исследователи предполагают, что отложения холестерина приводят к воспалению сухожилий, а это становится причиной структурных изменений, которые делают тело человека подверженным травмам и болям.
Однако, результаты не могут доказать, что высокий уровень холестерина обязательно вызывает проблемы сухожилий. На самом деле, травмы сухожилия способны ограничить физическую активность, недостаток которой может повлиять на уровень холестерина, так что отношения могут также пойти в обратном направлении, отмечают рецензенты в Британском журнале спортивной медицины.
Подпишитесь на наш Ютуб-канал!
«Боль, вероятно, способна произойти из-за накопления холестерина, хотя накопление холестерина может иметь ярко выраженную генетическую причину,» пишет Луис Дж. Соловски, основатель и директор Центра опорно-двигательного аппарата в Университете Пенсильвании, который не является автором исследования.
Как уровень холестерина, так и боль в сухожилиях, может усугубить ожирение, добавляет рецензент.
«Связь между уровнем холестерина и болью сухожилий нуждается в дальнейшем исследовании, в том числе насколько снижение липидов после изменения образа жизни (диета и физическая активность), могут помочь в лечении боли сухожилий», делится планами автор исследования Гайда.
«Тем не менее, наша работа обладает важным потенциалом выявления высокого уровня холестерина на основе наличия боли в сухожилиях, что поможет раннему решению проблем с сердечно-сосудистой системой ,» сказал он.
Автор: Кристина Бауэр, Портал Московская медицина
Материалы по теме
Регулярное потребление молочных продуктов — молока, йогуртов, творога и сыра, увеличивает минеральную плотность костей и укрепляет позвоночник у мужчин старше 50 лет, согласно…
По данным британских исследователей, 319 млн человек по всему миру будут подвержены риску перелома костей в 2040 году. Это в два раза превышает средний показатель 2015 года….
Женские колени травмируются с большей вероятностью, чем мужские, согласно результатам исследования, опубликованного в медицинском журнале Medicine & Science in Sports…
Мы все знаем, что мыть руки это лучшая профилактика болезней, потому что помогает снизить риск распространения микробов. Новое исследование учёных обнаружило, что холодная вода…
Исследователи университета Тайваня обнаружили, что обычный репчатый лук обладает идеальными свойствами для использования в качестве искусственных мускулов.
Исследователи…
Источник
естеринемия — причины, диагностика и лечение
Гиперхолестеринемия – это увеличение концентрации общего холестерина в плазме крови выше 5 ммоль/л. Причины данного лабораторного отклонения могут быть разнообразными – от погрешности в питании и ожирения до эндокринных расстройств и генетических заболеваний. Чаще всего клинически протекает бессимптомно. В некоторых случаях наблюдаются ксантомы (узловые образования на коже в области суставов), ксантелазмы (бляшки желтоватого цвета в области век), липоидная дуга на роговице. Уровень холестерина исследуется в венозной крови до приема пищи. Коррекция осуществляется с помощью диеты и назначения статинов.
Классификация
Наиболее часто в клинической практике используется классификация гиперхолестеринемии по Фридериксону, в основе которой лежит разделение по преобладанию той или иной фракции холестерина:
- Тип I – увеличение концентрации хиломикронов (ХМ).
- Тип IIa – повышение уровня липопротеидов низкой плотности (ЛПНП).
- Тип IIb – высокое содержание липопротеидов низкой и очень низкой плотности (ЛПОНП и ЛПНП).
- Тип III – увеличение уровня липопротеидов промежуточной плотности (ЛППП).
- Тип IV – повышение значений ЛПОНП.
- Тип V – высокий уровень ЛПОНП и ХМ.
По происхождению гиперхолестеринемию подразделяют на:
1. Первичную. Данная форма в свою очередь делится на:
- Полигенную. Наиболее частая разновидность. Вызвана сочетанием генетической предрасположенности и воздействия экзогенных факторов (питание, курение и т.д.).
- Семейную. Обусловлена различными наследственными нарушениями липидного обмена из-за генетических мутаций.
2. Вторичную. Высокое содержание в крови холестерина, развивающееся на фоне некоторых заболеваний, эндокринных расстройств или приема лекарственных препаратов.
По степени увеличения в крови уровня холестерина выделяют:
- Легкую гиперхолестеринемию – от 5,0 до 6,4 ммоль/л.
- Умеренную гиперхолестеринемию – от 6,5 до 7,8 ммоль/л.
- Высокую гиперхолестеринемию – 7,9 ммоль/л и выше.
Причины гиперхолестеринемии
Физиологические
Значения холестерина могут превышать норму и у здоровых людей. Например, изменения в балансе женских половых гормонов во время беременности вызывает увеличение уровня холестерина. После родов показатели возвращаются к норме. В случае неправильной подготовки перед сдачей биохимического анализа крови (прием жирной пищи накануне сдачи крови) холестерин оказывается выше нормы.
Наследственные нарушения обмена липидов
Данная группа заболеваний носит название «наследственные (семейные) гиперхолестеринемии». Они обусловлены мутациями генов, кодирующих экспрессию рецепторов липопротеидов (LDLR, АпоВ-100, PCSK9) или фермента липопротеинлипазы. Это приводит к нарушению катаболизма и поглощения липопротеидов клетками, в результате чего концентрация холестерина в крови начинает значительно возрастать.
Отличительной особенностью семейных форм гиперхолестеринемии является обнаружение очень высоких показателей холестерина (у гомозиготных больных он может достигать 20 ммоль/л) уже с раннего детства (5-7 лет). Все это ассоциировано с быстрым прогрессированием атеросклероза и развитием серьезных сердечно-сосудистых осложнений уже в 20-25-летнем возрасте. Для нормализации уровня холестерина требуется агрессивная липидснижающая терапия.

Ксантелазмы на веках — признак гиперхолестеринемии
Ожирение
Избыточный вес занимает первое место среди этиологических факторов гиперхолестеринемии и составляет более 90% всех ее случаев. Патогенез влияния избыточного веса на уровень холестерина выглядит следующим образом. Адипоциты выделяют большое количество биологически активных веществ, снижающих чувствительность клеток к инсулину, формируется инсулинорезистентность.
В результате активируется липолиз и высвобождение свободных жирных кислот (СЖК). Из поступающего в печень избытка СЖК синтезируется большое количество ЛПОНП – одной из фракций холестерина. Гиперхолестеринемия нарастает медленно и прямо пропорциональна степени ожирения, может постепенно вернуться к норме при снижении веса, однако при длительном течении становится необратимой.
Болезни почек
Причиной гиперхолестеринемии могут быть заболевания почек, сопровождающиеся нефротическим синдромом: начальная стадия гломерулонефритов, диабетическая или гипертоническая нефропатия, нефропатия при множественной миеломе. Возрастание показателей ХС связано с потерей с мочой белков-переносчиков и ферментов, участвующих в катаболизме липидов (лецитин-холестерин-ацетилтрансферазы, липопротеинлипазы).
Тяжесть гиперхолестеринемии коррелирует со степенью протеинурии. После специфической терапии основного заболевания и купирования нефротического синдрома уровень ХС обычно нормализуется, однако в части случаев остается повышенным длительное время, что может потребовать дополнительных лечебных мер для предупреждения прогрессирования атеросклероза.
Эндокринные расстройства
Особое место в структуре причин гиперхолестеринемии занимают болезни эндокринной системы. Недостаточность или избыточная продукция того или иного гормона вызывает значительные сдвиги на разных этапах липидного метаболизма.
- Сахарный диабет 2 типа. Наиболее распространенная причина среди эндокринных заболеваний. Механизм развития гиперхолестеринемии такой же, как при ожирении (относительный дефицит инсулина, усиленный синтез ЛПОНП). Степень повышения ХС соответствует тяжести диабета. Для нормализации показателей необходима как противодиабетическая, так и липидснижающая терапия.
- Гипотиреоз. Тироксин и трийодтиронин стимулируют образование рецепторов ЛПОНП, регулируют активность холестерин-7-альфа-гидроксилазы – основного фермента синтеза желчных кислот. Снижение концентрации гормонов щитовидной железы при гипотиреозе приводит к замедлению катаболизма ЛПОНП и превращения холестерина в желчные кислоты. Гиперхолестеринемия умеренная, полностью обратимая. Исчезает вместе с остальными симптомами заболевания после заместительной гормонотерапии.
- Болезнь/синдром Иценко-Кушинга. Первичный и вторичный гиперкортицизм увеличивают содержание холестерина как прямо (гормоны коры надпочечников глюкокортикостероиды снижают количество ЛПОНП-рецепторов) так и опосредованно (через развитие стероидного сахарного диабета). Гиперхолестеринемия сильнее выражена и более стойкая, чем при гипотиреозе.
Холестаз
Повышение уровня холестерина в сыворотке может наблюдаться при болезнях печени и желчевыводящих путей, сопровождающихся внутри- или внепеченочным холестазом (застоем желчи). Гиперхолестеринемия вызвана нарушением утилизации ХС для выработки желчных кислот. Ее степень коррелирует с тяжестью холестаза.
Наиболее высокие показатели наблюдаются при первичном склерозирующем холангите, первичном и вторичном билиарном циррозе, менее выраженные – при паренхиматозных болезнях печени (алкогольном, вирусных гепатитах, жировой дистрофии печени). Устранение холестаза приводит к достаточно быстрой нормализации ХС.
Другие причины
- Аутоиммунные заболевания: системная красная волчанка, гипергаммаглобулинемия.
- Метаболические расстройства: подагра, болезни накопления (болезнь Гоше, Нимана-Пика).
- Психические заболевания: нервная анорексия.
- Прием лекарственных препаратов: оральных контрацептивов, бета-адреноблокаторов, тиазидных диуретиков.
Диагностика
Лабораторно гиперхолестеринемия выявляется при исследовании венозной крови. Помимо концентрации общего ХС большую информативность несет определение его фракций и триглицеридов. Для дифференциальной диагностики важное значение имеет возраст пациента и другие анамнестические данные – прием медикаментов, наличие близких родственников с подтвержденной семейной формой гиперхолестеринемии. Для уточнения этиологического фактора проводится следующее обследование:
- Рутинные лабораторные анализы. Измеряется содержание печеночных трансаминаз (АЛТ, АСТ), маркеров холестаза (щелочной фосфатазы, гамма-глутамилтранспептидазы), глюкозы. При подозрении на нефротический синдром проводится общий анализ мочи, анализ на микроальбуминурию, суточную протеинурию.
- Гормональные исследования. Определяется концентрация ТТГ, тиреоидных гормонов (свободные Т4 и Т3). Для подтверждения гиперкортицизма проверяется уровень кортизола в крови после выполнения малой и большой дексаметазоновых проб.
- Иммунологические тесты. Проводятся анализы на маркеры вирусных гепатитов (HBsAg, HCV), антимитохондриальные (АМА), антинейтрофильные (ANCA) антитела.
- УЗИ. На УЗИ органов брюшной полости могут обнаруживаться камни желчного пузыря, утолщение стенок, признаки жировой инфильтрации в печени.
- Генетические исследования. В случае подозрения на наследственную гиперхолестеринемию методом полимеразной цепной реакции выявляются мутации генов рецепторов LDLR, PSCK-9, АпоB-100.

Для медикаментозной коррекции гиперхолестеринемии назначают разные группы препаратов
Коррекция
Консервативная терапия
При обнаружении гиперхолестеринемии необходимо обязательно обратиться к врачу для выяснения причины этого лабораторного феномена и подбора грамотного лечения. Большое внимание уделяется борьбе с основным заболеванием (иммуносупрессивной терапии при нефротическом синдроме, гормонозаместительной при гипотиреозе, желчегонной при холестазе), так как его устранение может привезти к нормализации уровня ХС без дополнительного вмешательства.
Немедикаментозные методы коррекции гиперхолестеринемии включают полный отказ от курения, ограничение употребления алкоголя. Также пациентам, страдающим ожирением, для снижения массы тела необходимо соблюдать диету с уменьшением в рационе доли животных жиров (сливочное масло, жареное мясо, колбасы) и увеличением растительных жиров (овощи, морепродукты), фруктов и цельнозерновых продуктов, регулярно выполнять различные физические упражнения.
Для медикаментозной коррекции гиперхолестеринемии применяются следующие лекарственные препараты:
- Статины (аторвастатин, розувастатин). Наиболее эффективные и часто назначаемые средства для снижения уровня ХС. Механизм действия основан на подавлении синтеза ХС в печени.
- Фибраты (клофибрат). Данные ЛС стимулируют активность фермента ЛПЛ, тем самым ускоряют деградацию ЛП. Снижают не только ХС, но и триглицериды, поэтому нередко становятся препаратами выбора у больных, страдающих сахарным диабетом.
- Эзетимиб. Ингибирует всасывание ХС в кишечнике. Используется в комбинации со статинами.
- Ингибиторы PCSK9 (алирокумаб). Это моноклональные антитела, которые связываются с рецепторами ЛПНП в печени, что стимулирует распад липопротеидов. Назначаются при неэффективности статинов.
- Секвестранты желчных кислот (холестирамин, колестипол). Представляют собой ионообменные смолы, подавляющие абсорбцию желчных кислот в кишечнике. Истощение запасов ЖК активирует их синтез из холестерина в печени. Применяются у пациентов с холестазом.
- Никотиновая кислота. Данный препарат уменьшает поступление жирных кислот в печень, из-за чего подавляется синтез ЛП. Обладает слабым гипохолестеринемическим эффектом, поэтому используется как дополнение к другим препаратам.
- Омега-3-жирные кислоты. Эйкозапентаеновая и докозагексаеновая кислоты являются компонентами рыбьего жира. Данные вещества связываются с ядерными рецепторами PPAR клеток печени, что приводит к снижению сывороточного уровня липидов.
Хирургическое лечение
Одно из обязательных условий в эффективном лечении гиперхолестеринемии – нормализация массы тела. Пациентам с морбидным ожирением (индекс массы тела выше 40), особенно в сочетании с сахарным диабетом 2 типа, при безуспешности консервативных методов показаны бариатрические операции – бандажирование желудка, желудочное шунтирование или резекция.
Если гиперхолестеринемия вызвана холестазом вследствие желчнокаменной болезни, выполняется хирургическое удаление желчного пузыря (холецистэктомия). Пациентам с болезнью Иценко-Кушинга проводится эндоскопическая трансназальная аденомэктомия (удаление аденомы гипофиза). При синдроме Иценко-Кушинга прибегают к двусторонней адреналэктомии.
Прогноз
Гиперхолестеринемия приводит к отложению ХС на стенках артериальных сосудов, формированию атеросклеротических бляшек, сужению просвета и ухудшению кровоснабжения органов и тканей. Основное клиническое значение это имеет для коронарных и мозговых артерий. Поэтому длительное повышение концентрации холестерина является неблагоприятным прогностическим фактором в отношении сердечно-сосудистых заболеваний и ассоциировано с такими грозными осложнениями как острый инфаркт миокарда и острое нарушение мозгового кровообращения.
Источник