Отложение холестерина на склерах
Содержание статьи
Желтые пятна на глазном белке: причины и лечение
Белая передняя поверхность глаза — склера. У здорового человека её цвет может быть в диапазоне от беловато-голубого до беловато-розового. Изменение оттенка склеры говорит о появлении патологии. Это может быть связано как с системными заболеваниями организма, так и с локальной офтальмологической проблемой. Чаще всего склера меняет свой цвет на жёлтый: на ровном цвете белка появляются жёлтые пятна.

Какие симптомы сопровождают появление желтых пятен?
Как правило, возникновение на белке желтого пятна сопровождается другими реакциями организма. Симптомы бывают местными и общими. Если причиной изменения цвета склеры стало офтальмологическое заболевание, на его фоне могут развиваться следующие состояния:
- воспаление век;
- ощущение зуда и сильная боль в области глаз;
- повышение чувствительности к яркому свету;
- появление выделений из глаз;
- ухудшение зрения.
Если причина желтого пятна на склере — системное заболевание, к перечисленным выше симптомам присоединяются потеря аппетита, чувство усталости, тошнота, озноб, лихорадочное состояние и повышение температуры тела.
Причины общего характера
Появление желтых пятен на склере — типичный симптом желтухи. Это заболевание возникает при нарушении обмена билирубина в организме. Орган, отвечающий за этот обмен, — печень. Причин, по которым печень не может выводить билирубин, достаточно много. Результат нарушения этого процесса — отложение вещества в коже и слизистой оболочке глаз.
Основные причины, приводящие к развитию желтухи:
- цирроз печени (возникает из-за злоупотребления алкоголем);
- гепатит (развивается из-за вирусной инфекции);
- рак печени;
- ожирение и жировой гепатоз (дистрофия печени);
- анемия;
- конкременты в желчном пузыре.
Если причиной пожелтения склеры стало общее заболевание, следует немедленно обратиться к профильному специалисту. В данном случае изменение цвета оболочки — лишь сигнал, говорящий о серьёзных изменениях в организме. Чем раньше вы устраните эти изменения, тем выше шансы вернуть себе здоровье.
Заболевания глаз
Вторая причина, по которой на белке могут появиться желтые пятна, — заболевания органов зрения. Они не несут серьёзных необратимых последствий и не ведут к полной потере зрения. Чаще всего желтые пятна появляются при следующих заболеваниях:
- пингвекула. Доброкачественный нарост желтого цвета в области конъюнктивы. Желтые пятна возникают симметрично: в уголках глаз и с наружной стороны. Заболеванию особенно подвержены пожилые люди, так как одна из причин его развития — возрастные процессы в слизистой оболочке глаза;
- птеригиум. Утолщение и разрастание слизистой оболочки в верхнем углу глаза. Данная патология проявляется в виде желтого треугольного пятна. В большинстве случаев она не вызывает неприятных ощущений. В некоторых ситуациях птеригиум может менять цвет на ярко-розовый или алый. Заболевание возникает из-за агрессивного воздействия внешней среды. Чаще всего причиной его развития становится сухой, жаркий климат, ультрафиолетовое излучение и воздействие на глаза сильного ветра;
- дермоидная киста конъюнктивы. Врожденное доброкачественное новообразование. Проявляется в виде плотной капсулы, внутри которой содержится жировое вещество. Со временем киста растёт и увеличивается в объёме;
- киста конъюнктивы. Проявляется в виде эпителиального разрастания с жидкостью внутри. Киста может иметь жёлтый оттенок и внешне выглядеть как небольшое пятно на конъюнктиве;
- невус. По своей природе схож с родинками на коже. Это желтое или коричневое пятно, которое может находиться в любой области склеры, в том числе в её внутреннем или наружном углу. При разрастании невус представляет серьёзную угрозу для зрения;
- пятна Хорнера-Трантаса. Возникают из-за аллергической реакции организма. Проявляются в виде небольших «зёрен», локализованных на белке глаза вокруг роговицы. Толчком для развития становится аллергический конъюнктивит или кератит.

Как лечить жёлтые пятна?
Лечение желтых пятен на глазах индивидуально и зависит от характера образования. Именно поэтому особенно важной является своевременная диагностика. После обследования врач определит причину патологии и назначит лечение.
Птеригиум и пингвекула на начальных стадиях лечатся при помощи капель и гелей, увлажняющих конъюнктиву. Если заболевание сопровождается раздражением глаза и его покраснением, дополнительно назначается противовоспалительная терапия. Операция показана лишь в случаях, когда длительная терапия не привела к ожидаемому результату. При диагностировании невуса пациенту необходимо динамическое наблюдение у офтальмолога.
Запущенные случаи кист конъюнктивы лечатся только хирургическим путём. Существует два варианта операции: прижигание и воздействие при помощи лазера. Лечение пятен Хорнера-Трантаса проводится посредством медикаментозной терапии, направленной на устранение основного заболевания.
В нашем современном «Центре восстановления зрения» вы можете пройти диагностику на новейшем оборудовании. По результатам обследования вы получите консультацию офтальмолога со стажем работы более 10 лет. У нас работают врачи с научными степенями и персональными наградами.
Источник
Атеросклероз сетчатки глаза

Атеросклероз сетчатки глаза (атеросклеротическая ретинопатия) характеризуется отложением холестерина на стенках сосудов глаз. Заболевание сопровождается снижением остроты зрения, головными болями, нарушениями зрения, появлением мушек и пятен.
Причины
К основным причинам атеросклероза сетчатки глаз относятся:
- продолжительное курение;
- алкоголизм;
- высокий уровень АД;
- гиподинамия;
- сахарный диабет;
- постоянные стрессы;
- нарушение гормонального фона;
- неправильное питание;
- врождённые патологии сосудов;
- избыточная масса тела.
Стадии
Атеросклероз сетчатки глаза протекает в несколько стадий:
- Ангиоспазм. Наблюдается спазм артерий и вен сетчатки. Данный процесс является обратимым.
- Ангиосклероз. Происходит образование холестериновых бляшек на стенках сосудов. Подобный процесс необратим, однако не приводит к нарушениям зрения.
- Ангиоретинопатия. Отмечаются кровоизлияния в ретину и пигментные отложения. Происходит ухудшение зрения.
- Ангионейроретинопатия. На последней стадии развивается атрофия зрительного нерва. Существует риск частичной или полной слепоты.
Диагностика
В ходе диагностики атеросклеротической ретинопатии определяется толщина стенок сосудов глаз, изучается конфигурация сосудов, оценивается состояние просветов.
Для подтверждения диагноза применяются различные методики:
- определение остроты зрения;
- биомикроскопия и офтальмоскопия;
- ангиография;
- электроретинография;
- анализ крови.
Дополнительно назначаются УЗИ с дуплексным сканированием, томография сетчатки и тонометрия.
Осложнения
При запущенном атеросклерозе могут развиваться опасные осложнения и побочные эффекты. К ним относятся тромбоз, глаукома, инфаркт глаз, кровоизлияние в стекловидное тело, атрофия вен и капилляров. В особо тяжёлых случаях может развиться полная слепота. Провоцировать осложнения могут повреждения органов зрения, подъём тяжестей, дальние авиаперелёты.
Лечение
При лечении атеросклероза сетчатки глаз могут использоваться консервативные и хирургические методы.
Консервативная терапия проводится при незначительных объёмах повреждений и подбирается индивидуально. Она направлена на нормализацию содержания холестерина, укрепление кровеносных сосудов и снятие спазма сосудов. Консервативная терапия включает в себя следующие методы:
- приём медикаментозных препаратов;
- соблюдение диеты;
- нормализация физических нагрузок;
- отказ от вредных привычек;
- физиотерапевтические методы (лазеротерапия, магнитотерапия, иглорефлексотерапия);
- народные средства.
Хирургическое вмешательство проводится при неэффективности консервативных методов и развитии серьёзных осложнений, таких как глаукома. Наиболее эффективный способ хирургического лечения — это лазерная коагуляция. При разрыве сетчатки может потребоваться витрэктомия или удаление стекловидного тела. Для расширения просвета сосудов проводится баллонирование склеры.
Атеросклероз сетчатки глаз — это чрезвычайно опасное для зрения заболевания. Для предотвращения тяжёлых осложнений необходимо провести комплексную диагностику и лечение. Для профилактики заболевания необходимо контролировать уровень холестерина в крови и периодически проверять своё зрение.
Запишитесь на бесплатную консультацию!
Запишитесь на бесплатный прием в нашу клинику и мы составим вам подробную диету.
Источник
Ангиосклероз сетчатки глаза
Ангиосклероз — патология сосудов, состоящая в сужении их просвета и утолщении стенок. Обнаруживаться такая картина может в любой части организма, включая глазное дно. В этом случае врачи ставят диагноз, звучащий как ангиосклероз сетчатки. Это состояние не является самостоятельной болезнью, а относится к числу осложнений системных сосудистых аномалий. На фоне склеротических изменений сосудов происходит необратимая дистрофия сетчатки. Особенно опасно нарушение, затрагивающее центральную часть светочувствительного слоя глаза. В этом случае больному угрожает дистрофия зрительного нерва и полная слепота.
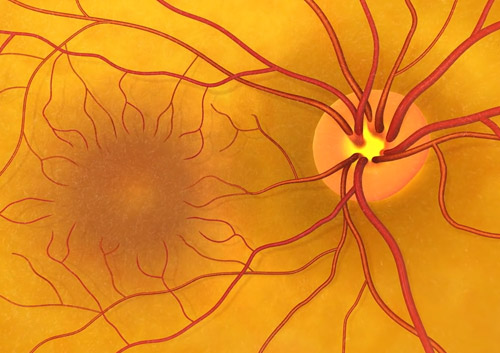
Причины
Основной причиной возникновения ангиосклероза сетчатки офтальмологи называют недолеченную или не подвергавшуюся коррекции ангиопатию органов зрения. На этой стадии патологический процесс осложняется структурными деформациями сетчатки, нарушением проводимости импульсов по глазному нерву, множественными кровоизлияниями в пространство между сетчаткой и подлежащим слоем.
Так как ангиопатия кровеносных сосудов сетчатки развивается на фоне системных заболеваний, для ангиосклероза характерен тот же набор провоцирующих факторов:
- гипертоническая болезнь, при которой давление заставляет стенки сосудов растягиваться, растрескиваться и становиться более плотными;
- атеросклероз сосудов головы, при которой просвет артерий, питающих сетчатку, сужается из-за отложений холестерина;
- сахарный диабет и другие эндокринные заболевания, при которых истончаются стенки капилляров, замедляется микроциркуляция, повышается риск тромбообразования;
- ревматическое поражение стенок артерий и капилляров;
- системные сосудистые аномалии, такие как синдром Бюргера-Рейно, периартериит, перифлебит и другие;
- заболевания системы кроветворения, при которых усиливается склеивание тромбоцитов, и мелкие сосуды закупориваются тромбами.
Помимо патологических причин, ангиосклероз сетчатки может возникнуть на фоне физиологических процессов: токсикоза при беременности и возрастных изменений. Велика роль вредных привычек в развитии состояния: по статистике, такой диагноз часто сопутствует алкоголизму и табачной зависимости.
Полезно знать! Самой редкой причиной склеротических изменений капилляров сетчатки врачи называют лучевую болезнь.
Симптомы
На начальной стадии ангиосклероз сосудов сетчатки никак не проявляется. Неприятные симптомы начинают беспокоить больного только при прогрессировании заболевания:
- получение нечеткой картинки, снижение остроты зрения на свету или в темноте;
- уменьшение поля зрения, сужение его до небольшого пятна или точки;
- нарушение чувствительности зрительного анализатора к цвету, при котором человек не различает оттенки;
- помехи в поле зрения в виде мушек, черных пятен;
- ощущение пульсирующей боли в глазу;
- спонтанные кровоизлияния в глазное яблоко.
Перечисленные признаки, как правило, свидетельствуют о необратимости патологического процесса.
При одностороннем ангиосклерозе сетчатки есть вероятность частичной компенсации проблем со зрением за счет усиления чувствительности здорового глаза. В этом случае перечисленные симптомы могут появиться позже, а вместо них у больного возникнут признаки перенапряжения здорового глаза: сухость, головная боль, тошнота, ощущение песка в глазу. Нередко это приводит к бурному развитию слепоты на ранее здоровом органе, из-за чего пациент за несколько месяцев становится инвалидом.
Диагностика
Подтвердить ангиопатию может классический визуальный осмотр глазного дна — офтальмоскопия. В ходе исследования врач фиксирует изменение сосудистого рисунка: появление дополнительных ветвей или чрезмерная извитость артериол и венул, расширение или сужение их диаметра свидетельствуют в пользу этой патологии. Для подтверждения диагноза и выявления причин аномалии проводятся дополнительные диагностические процедуры:
- МРТ глазного яблока и головы, с помощью которого можно обнаружить функциональные и трофические нарушения мягких тканей;
- КТ и рентгенографию сосудов сетчатки с контрастом, с помощью которых удается визуализировать даже незначительные нарушения проходимости сосудов;
- допплерографию и УЗИ сетчатки, которые дают представление о скорости и направлении кровотока в глазных яблоках.
На основании полученных результатов выстраивается тактика лечения ангиосклероза сетчатки.
Лечение
Методы, которыми устраняется ангиосклероз сетчатки, зависят от степени изменения микроциркуляции, характера таких процессов и причин, их вызвавших. В целом схему консервативного воздействия составляют таким образом, чтобы усилить обменные процессы, улучшить питание сетчатки, нормализовать кровообращение в структурах глазного яблока. Для этого назначают несколько групп препаратов:
Лекарства для расширения сосудов — «Пентоксифиллин», «Агапурин», «Вазонит» и их аналоги. Средства этой группы подходят для лечения ангиопатий любого происхождения. Они предупреждают формирование тромбов и защищают стенки сосудов от нежелательных изменений.
Антикоагулянты — «Тромбонет», «Аспирин Кардио» или «Тиклопидин». Препараты этой группы назначают при повышенном риске тромбоза или при уже произошедшей закупорке глазных сосудов, а также при ангиосклерозе у гипертоников.
Стимуляторы метаболизма — пероральные препараты «Нейрорубин», «Мильгамма», «Милдронат», инъекционные формы рибоксина, никотиновой кислоты, «Кокарбоксилаза», АТФ и витаминно-минеральные комплексы в таблетках и уколах. Дополнительно врач может назначить местные препараты — капли «Тауфон» или «Эмокси-Оптик».
Венотоники — «Флебодиа», «Вазокет», «Нормовен» и их аналоги. Препараты этой группы назначают, если в процессе диагностики выявлен венозный застой. Как вспомогательные средства их используют при диабетических формах ангиосклероза сетчатки.
Стимуляторы микроциркуляции — «Кавинтон» и «Актовегин». Препараты этой группы незаменимы при наличии ишемических и застойных процессов, признаках дистрофии сетчатки. Усилить и дополнить их действие помогут препараты, снижающие степень проницаемости стенок артерий и вен, — «Дицинон», «Пармидин», натуральные средства с экстрактом гинкго билоба.
Несмотря на обилие разнообразных лекарственных групп, все они оказывают кратковременную помощь, но не устраняют причину заболевания. Поэтому лечение ангиосклероза сетчатки всегда содержит действия, направленные на купирование первоисточника проблем:
- при сахарном диабете назначают низкоуглеводную диету, снижающие уровень глюкозы препараты или инсулин, вещества с липоевой кислотой и антиоксидантами, а также умеренные физические нагрузки;
- при гипертоническом происхождении патологии назначают гипотензивные препараты, дополнительно — статины и седативные средства;
- при аутоиммунных (ревматоидных) и травматических патологиях используют глюкокортикоиды, «Лидазу» и «Химотрипсин» в форме инъекций, назначают электрофорез и тканевое лечение препаратами «Биосед», «Гумизоль», стекловидным телом.
Для ускоренного восстановления трофики и функциональности сетчатки назначают физиопроцедуры: иглорефлексотерапию, импульсное и цветовой воздействие, магнитотерапию, пневмомассаж и сеансы с использованием тренажера «Очки Сидоренко». Для поддержания сосудов в тонусе рекомендованы занятия йогой, плавание, курсы массажа на воротниковую область.
Хирургическое лечение склероза сосудов глазного дна не применяется ввиду их небольшого диаметра и сложности доступа к ним. Малоинвазивные методики используются только для устранения осложнений ангиосклероза — разрыва и отслойки сетчатки. Самым эффективным и минимально травматичным методом восстановления ее целостности считается лазерная коагуляция. Кроме нее, может быть проведена витрэктомия: удаление стекловидного тела и реконструкция сетчатки с последующей фиксацией.
Профилактика
Если пациент входит в группу риска, то есть страдает от гипертонии, сахарного диабета, системных патологий сосудов, эндокринных нарушений, ему необходим тщательный ежегодный контроль офтальмолога. Кроме того, необходимо заняться лечением основных заболеваний и ежедневным мониторингом состояния здоровья: измерением сахара в крови бытовым глюкометром, отслеживанием АД и т. д.
Даже при наличии заболеваний, ограничивающих физическую активность, не стоит поддаваться бездействию. Чем больше движения, тем меньше риск развития сосудистых патологий и осложнений. Офтальмологи рекомендуют ежедневные прогулки на свежем воздухе, плавание, спортивную ходьбу и бег на лыжах. Поддержать сердце и сосуды в тонусе поможет прием витаминно-минеральных комплексов и отказ от вредных привычек.

Источник
Тревожный знак. Врач назвал единственный внешний признак повышения холестерина
Высокий уровень «плохого» холестерина может не выдавать себя очень долго, пока не станет уже слишком поздно и ваше здоровье будет серьезно подорвано. Однако есть одна характерная «холестериновая» особенность, которая проявляется внешне. Этот знак подскажет, что пора сдать анализы и заняться своим здоровьем.
Холестерин — это восковое жироподобное вещество, которое содержится в мембранах всех клеток живого организма. Если уровень холестерина не превышает норму, то никакой опасности он не представляет, наоборот, необходим организму: с его помощью синтезируются половые гормоны, из него «строятся» клеточные мембраны, нервные ткани. По крови холестерин «передвигается» в виде липопротеидов, состоящих из жиров (липидов) и белков. Именно по их составу холестерин делится на «хороший» — липопротеиды высокой плотности и «плохой» — липопротеиды низкой плотности.
Повышенный уровень «плохого» холестерина в крови считается причиной многих болезней. Он провоцирует развитие атеросклероза, увеличивает риск инсультов. Но тревожные симптомы — острая боль в груди, в ногах, одышка, слабость — проявляются только, когда артерии уже серьезно пострадают от атеросклероза.
Читайте также: О чем говорит боль в ногах. Высокий холестерин и курение могут довести до ампутации
Врачи предупрежают, что есть лишь один внешний «знак» холестерина, который говорит о повышении его уровня. Характерен он для людей старшего возраста, но может появляться и у молодых людей, пишет издание Express.
Речь идет о ксантелазме — небольших желтых бляшках, которые появляются на верхних и нижних веках, во внутренних уголках глаз и не только. Эти мягкие безболезненные наросты — отложения холестерина. Они могут оставаться одного и того же размера, а могут со временем чуть разрастаться. Бляшка ни в коем случае не может переродиться в злокачественную опухоль, но сама по себе никогда не пройдет, если от нее не избавиться.
«Если что-то похожее вы заметили у ребенка, то его нужно будет срочно обследовать по поводу наследственного нарушения обмена холестерина», — посоветовал в интервью Радио Спутник врач-терапевт Георгий Сапего.
Наиболее опасно повышение уровня «плохого» холестерина в крови для людей с различными сопутствующими заболеваниями. Если вы заметили у себя «знак» в виде бляшек на веках, стоит сразу обратиться к врачу и сдать анализ крови.
Читайте также: Как правильно проверять уровень холестерина
Снизить уровень плохого холестерина можно, сократив количество жиров в своем рационе, особенно насыщенных. Ешьте поменьше колбасы и жирного мяса, ограничьте сливочное масло, сливки и твердый сыр, сладости, торты и печенье, продукты, содержащие кокосовое или пальмовое масло. Также врачи советуют есть больше фруктов, овощей, бобовых и зерновых. В них содержится клетчатка, которая способна выводить желчь, — именно желчные кислоты в кишечнике помогают холестерину всасываться из пищи.
Нормальное содержание холестерина в крови не должно превышать 200 мг/дл, или 3,8-5,2 ммоль/л. Как только общий уровень холестерина превышает норму, он становится опасным: 5,2 — 6,2 ммоль/л говорит о том, что у человека велик риск поражения сосудов, уровень выше 6,2 характерен для людей, страдающих заболеваниями сердечно-сосудистой системы, других органов. Но если соотношение «хорошего» и «плохого» холестерина не превышает 1:5, то даже при высоком общем уровне риск образования атеросклеротических бляшек будет низким.
© Доктор Питер
Источник