Плюсы и минусы холестерина
Содержание статьи
Зачем знать уровень холестерина: профилактика болезней, снижение
Далеко не каждый человек после 30-40 лет регулярно определяет уровень холестерина и знает, каким образом его повышение влияет на состояние здоровья в целом и на сердце с сосудами в частности. Виновником сердечно-сосудистых болезней считается холестерин-ЛПНП (липопротеины низкой плотности) в плазме крови. Это так называемый «плохой» холестерин, который нужно снижать за счет изменений в образе жизни и питании, приема лекарств. Но чем так плох холестерин, почему о нем так много говорят?
Холестерин: плюсы и минусы
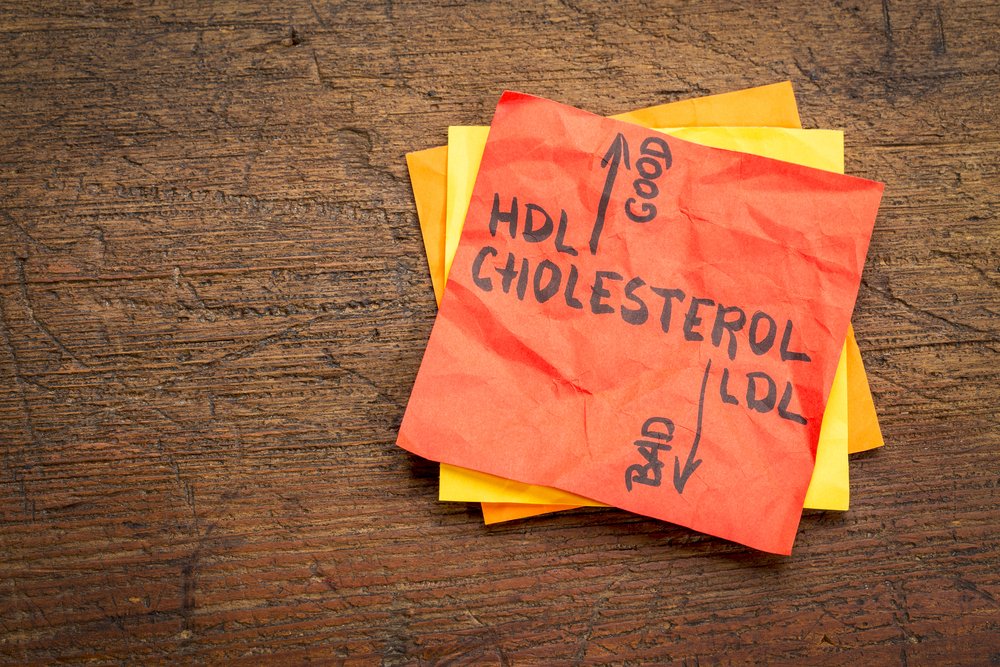
Большая часть холестерина производится печенью, и он является важным строительным блоком для клеточных стенок, гормонов и пищеварительных соков. Но чрезмерно высокий уровень холестерина-ЛПНП является серьезным фактором риска болезней сосудов и сердца. Избыток холестерина провоцирует атеросклероз сосудов — образование бляшек из комочков жира, мертвых клеток и некоторых продуктов метаболизма. Такие отложения в стенках коронарных артерий нарушают их структуру, стимулируя воспаление, по мере роста этих бляшек они могут выпячиваться в просвет артерии, затрудняя кровоток. Если бляшка «вскрывается», повреждая стенку сосуда, это запускает процесс свертывания крови, образуется сгусток, закупоривающий сосуд. Если это артерия сердца — вероятен инфаркт, если мозга — инсульт. Если человек, отметив 35-40-летие, не проверял свой холестерин ранее, при помощи простого анализа крови, стоит это сделать в ближайшее время. Взрослым рекомендуется проверять свой холестерин не реже одного раза в пять лет.
Профилактика болезней: снижение холестерина
Снижение риска болезней, связанных с высоким уровнем ЛПНП может быть достигнуто одним из двух способов:
- путем уменьшения количества ЛПНП, вырабатываемых организмом,
- путем увеличения скорости, с которой ЛПНП отправляются обратно в печень для уничтожения.
Статины и другие лекарства могут снизить выработку ЛПНП на 50-70%. Диетические изменения обычно не приводят к столь выраженным эффектам, но они важны для общего здоровья тела, особенно сокращение продуктов с высоким содержанием насыщенных жиров, которые способствуют образованию ЛПНП. Ограничение (но не исключение) продуктов с высоким содержанием холестерина, таких как яичные желтки и печень, помогает в профилактике болезней, но вряд ли приведет к существенному снижению показателей. Ускорение процесса выведения ЛПНП из кровотока зависит от повышения уровня ЛПВП (липопротеинов высокой плотности), они же — «хороший» холестерин. Это связано с тем, что перенос ЛПНП обратно в печень является их основной работой. Но, повысить хороший холестерин гораздо сложнее, чем снизить плохой.
Снижение холестерина ЛПНП: лекарства
Отношение к лекарствам, которые снижают уровень холестерина в плазме и помогают снизить риск болезней сосудов и сердца — неоднозначное. По поводу них не один год ведутся споры, так как препараты не лишены побочных эффектов и имеют целый ряд противопоказаний. Часть специалистов прописывает эти лекарства многим пациентам, у которых выявлены сердечно-сосудистые болезни. Но некоторые пациенты физически не могут принимать их, чтобы контролировать свой опасно высокий уровень холестерина, уменьшая риски проблем с сердцем. Примерно 25% пациентов, которым назначали статины, отказались от них в течение шести месяцев. Причиной явились выраженные и неприятные побочные эффекты, такие как мышечные спазмы, а анализы крови указывают на повреждение мышц. Таким пациентам улучшать состояние здоровья нужно иными, немедикаментозными методами.
Варианты терапии: влияние на здоровье сосудов
Какие варианты есть у тех людей, которые столкнулись с побочными эффектами лекарства? Некоторые доктора предлагают, чтобы пациенты попробовали другие виды статинов, прежде чем считать их совершенно неподходящими. Если они все негативно влияют на здоровье и дают побочные эффекты, возможно применение нестатиновых препаратов, таких как эзетимиб, который снижает уровень холестерина, подавляя его всасывание в кишечнике. Но в борьбе с высоким холестерином, кроме лекарств, есть и другие методы. Для тех, кто не переносит статины, и для людей, принимающих препараты, есть целый ряд рекомендаций, улучшающих здоровье сосудов и сердца, а также нормализующих обменные процессы.
Рацион питания для пользы сердца и сосудов

Основой снижения уровня холестерина является сбалансированное питание. Это не значит, что нужно покупать только продукты, на этикетках которых написано «низкий уровень холестерина». На самом деле, здоровье укрепляет разнообразное питание, особое внимание уделяется растительной пище, рыбе, бобовым, цельнозерновым продуктам и фруктам. Они значительно лучше снижают уровень проблемного холестерина, чем обычная диета, состоящая из готовых продуктов, плотных и жирных блюд. Важно придерживаться рациона с низким содержанием насыщенного жира, избытком углеводов и достаточным количеством полноценного белка. Растительная пища помогает нормализовать пищеварение и стул, укрепляя здоровье в целом и способствуя выведению излишков холестерина. Нужно несколько ограничить потребление красного мяса, яиц и сыра.
Есть целый ряд систем питания, например, средиземноморская диета или DASH-диета, которые благотворно влияют на сердце с сосудами и являются одним из вариантов решения проблемы высокого холестерина. Было много исследований, которые доказали не менее эффективное влияние изменений в питании в отношении здоровья сосудов и сердца, наряду с препаратами.
Но наиболее эффективен многоплановый подход — это диета, физические упражнения, снижение стресса и наблюдение врача. Хотя это самая сложная в практическом исполнении методика, но она позволяет снизить ЛПНП почти на 40% и даже несколько уменьшить размер бляшек в артериях. Если речь идет о сердце, даже небольшое уменьшение бляшек — это значительное улучшение питания миокарда.
Регулярные упражнения также очень важны, чтобы укрепить здоровье в целом и сердечно-сосудистую систему в частности. Недавние исследования показывают, что регулярные занятия аэробикой в течение примерно 12-ти недель могут увеличивать полезный холестерин ЛПВП в пределах от 5 до 10%. Также нормализуется уровень триглицеридов и кровяное давление Необходимо не менее 30 минут умеренных аэробных упражнений пять-семь дней в неделю.
Пройдите тест
Тест: ты и твое здоровье
Пройди тест и узнай, насколько ценно для тебя твое здоровье.
Использованы фотоматериалы Shutterstock
Источник
Холестерин — плюсы, минусы, подводные камни
С нее и начнем.
Я уже писал об этом страшном веществе здесь, но это было давно.
Благодаря успехам медицинской науки, а в еще большей степени, усилиям маркетологов, холестерин из названия химического вещества превратился в страшного монстра, которым в настоящее время уже пугают детей. Мол, холестерин — от него все беды.
Но мало кто знает, что живет с этим холестерином с детства, впитывает его с молоком матери, выделяет его каждый день и потребляет снова. Этакий круговорот холестерина в природе.
Если рассматривать холестерин как химическое соединение, в отрыве от организма, то окажется, что холестерин — вещество, близкое по своему строению к жирам. Он твердый, не растворяется в воде, но любит жидкие жиры и растворяется в них без остатка. Но организм — не пробирка, в нем все сложнее и мудрее.
Как таковой холестерин не плавает в организме, он находится в составе сложных соединений, которые и определяют его свойства.
Структуры, в составе которых он присутствует в организме, можно перечислять очень долго:
— он входит в состав клеточной стенки, которая не дает клетке развалиться;
— он является основой желчи
— он является основой половых гормонов, гормонов надпочечников и проч.
— он играет важную роль в передаче нервного импульса
— он является энергетическим субстратом (питательным элементом) для некоторых групп мышц, в том числе для миокарда.
Основными органами, отвечающим за уровень холестерина, являются печень и кишечник.
Около 80% холестерина образуется в печени, часть идет в ткани на строительные или энергетические нужды, часть идет в кишечник в составе желчи.
С желчью холестерин попадает в кишечник, участвует в переваривании пищи (в том числе богатого холестерином мяска), а потом всасывается обратно, и с током крови едет в печень.
По крови холестерин путешествует в составе липопротеидов. Это сложные белково-холестериновые соединения, которые не позволяют молекулам холестерина объединяться в большие нерастворимые конгломераты, и доставляющие холестерин туда, куда он нужен. Их можно сравнить с автобусом, который везет пассажиров по маршруту, защищая от дождя и ветра. Только если в автобусе набилось много людей, то мы считаем, что в нем большая плотность, а с липопротеидами наоборот — чем больше в нем липидов, тем плотность его меньше.
Липопротеиды высокой плотности (ЛПВП) собирают холестерин из периферических тканей и везут его к печени.
Это «хороший» холестерин, он собирает «пассажиров», не давая им скапливаться в бляшки.
Липопротеиды низкой (ЛПНП) и очень низкой плотности (ЛПОНП) — везут холестерин из печени к периферическим тканям.
вот они, виновники торжества
Это очень упрощенная схема, но из нее видно, что не все холестерины одинаково полезны.
Поэтому, если вам сообщают, что у вас в анализах высокое содержание холестерина, всегда следует поинтересоваться — какого именно? Если высокой плотности — все ок. Если низкой — следует задуматься.
Почему повышается уровень холестерина?
1.Генетические причины. Существуют семейные предрасположенности к высокому уровню холестерина. Это не значит, что если у вас такая предрасположенность, то вы обречены на высокий уровень холестерина. Его можно и нужно контролировать (об этом ниже).
2. Стресс. Хронический и острый стресс приводит к выбросу большого количества холестерина. Организм готовится к обороне, поэтому ему требуется энергия, питание, защитные структуры.
3. Питание.
Вот здесь остановимся подробнее.
В интернете в некоторых «особо продвинутых» статьях из серии «научных мифов» курсирует информация о том, что уровень холестерина не зависит от питания.
Действительно, 80% холестерина — это свой собственный, эндогенный холестерин. Но откуда он берется? Из обломков клеток, гормонов, продуктов метаболизма, но в большей части — через обратное всасывание из кишечника. Поэтому если в кишечник поступает много холестерина, как своего, так и чужого, из вкусного бутерброда с икрой и маслом, то в кишечнике он всасывается без разбора.
Это теоретическое размышление было доказано в многократных исследованиях, как экспериментальных, так и клинических.
Аничков и кролики
В 1913 году российский ученый Николай Николаевич Аничков со своими сотрудниками усиленно кормили кроликов холестерином, а после этого изучали их тушки. Оказалось, что при употреблении в пищу холестерина в сосудах образовывались атеросклеротические бляшки.
Это было фундаментальное исследование, установившее связь атеросклероза и холестерина.
В дальнейшем появилась критика, что кролики не едят холестерин, и у них холестерин оказывался не только на сосудистой стенке, но и в глазах, почках, между мышечных волокон, чего у человека не происходит. Однако повторение этого эксперимента на крысах, обезьянах, которые холестерин употребляют с большим удовольствием полностью подтвердило изначальную версию.
Финские лесорубы.
В Финляндии диета с большим количеством холестерина (жирного молока, сливочного масла) является частью национальных традиций. В 1970-х годах был проведен эксперимент, при котором жителей Финской части Карелии призывали уменьшать количество употребляемого с пищей холестерина. В итоге за 5 лет усилий количество смертей от сердечно-сосудистых заболеваний, в основе которых лежит атеросклероз, уменьшилось на 70%. Шах и мат.
Ну и совсем уж для сторонников теории заговора.
Существует четко доказанная связь между уровнем холестерина и смертностью от сердечно-сосудистых катастроф (инфаркты и инсульты). В конце 60-х годов прошлого века было проведено исследование MRFIT, в котором было обследовано 3 500 000 человек. В результате было выяснено, что при увеличении уровня общего холестерина свыше 5,2 ммоль/л смертность от инфарктов/инсультов возрастает в разы: при уровне холестерина 6,5 ммоль/л риск смерти выше в 2 раза, а при уровне 7,8 ммоль/л — в 4 раза. При этом ключевую роль играло снижение уровня ЛПВП (хорошего) ниже 1 ммоль/л и повышение ЛПОНП (плохого) свыше 3,5 ммоль/л. Наконец, знаменитое исследование 4S — (Scandinavian Simvastatin Survival Study), куда включили 4444 скандинавских пациента, показало, что снижение уровня холестерина до нормальных цифр уже у больных атеросклерозом людей снижает риск смерти на 30%.
Из всего этого можно сделать выводы.
Плюсы. Холестерин жизненно необходим нашему организму. Без него мы как рук (без желчи, адреналина, эстрогена/тестостерона, мышечной ткани и т.д.) Поэтому пугаться его не стоит. Просто нужно его контролировать.
Минусы. Избыток холестерина приводит к образованию атеросклеротических бляшек. Больше всего холестерин содержится во вкусных жирных продуктах животного происхождения (свининка, сливочное масло, икра, кожа курицы, поджаристая такая корочка и т.д.)
Подводные камни. Важен не общий уровень холестерина, а уровень липопротеидов низкой и очень низкой плотности. Именно эти два соединения играют ключевую роль в развитии атеросклероза.
Продолжение следует (как бороться с излишками, что такое статины, плюсы, минусы, подводные камни).
Продолжение про холестерин холестерин
Продолжение про статины часть 1.
Источник
Холестерин хороший и плохой
Холестерин – самый известный и широко употребляемый медицинский термин. Самое распространённое мнение — холестерин это плохо, он ведет к различным заболеваниям сердечно-сосудистой системы, ожирению и так далее. Но так ли он вреден? Давайте разбираться.
Что такое холестерин? Это органическое вещество жировой природы, которое содержится в составе мембран всех клеток животных и человека. Он обеспечивает устойчивость клеточных мембран; синтез стероидных и половых гормонов, витамина D и желчных кислот; предохраняет эритроциты от воздействия гемолитических ядов.
Что значит «хороший» и «плохой» холестерин? На самом деле, холестерин — един. А плохим или хорошим его делает «свита» — жиры, белки, другие вещества. В соединении с ними образуются комплексы, называемые липопротеинами. От состава этих веществ зависит, каким будет холестерин — «плохим» или «хорошим». Например, в составе липопротеинов низкой плотности (ЛНП или ЛПНП) он плохой. Из таких комплексов холестерин оседает на стенки сосудов, образуя холестериновые бляшки. Они, в свою очередь, вызывают атеросклеротические изменения сосудов и нарушения кровообращения в магистральных сосудах, повышают риск ишемической болезни сердца, инфарктов и инсультов. Похожим образом ведут себя и триглицериды (жиры), которые по большей части входят в состав липопротеинов.
Вместе с тем исследования датских и немецких ученых, показали, что холестерин липопротеинов низкой плотности уничтожает опасные для нашего здоровья бактериальные токсины. То есть, холестерин, который мы считаем плохим, укрепляет иммунитет. Однако это правило действует только в том случае, если уровень плохого холестерина соответствует норме.
«Хороший» холестерин содержится в липопротеинах высокой плотности (ЛВП). Он переносит жировые молекулы от одних клеток к другим, тем самым заключая холестерин внутрь клеток, где он расходуется или хранится. Именно этот холестерин очищает стенки сосудов от холестериновых бляшек и относит холестерин в печень, где он перерабатывается в компоненты желчи.
Откуда холестерин берётся? Большую часть холестерина (75 — 80%) синтезирует печень, 20-25% поступает из пищеварительного тракта (всасывается из кишечника). И очень важно, что даже этот холестерин, всасывающийся из кишечника, не весь из еды. Часть его происходит из желчи, которую, в свою очередь производит печень, и выделяет в пищеварительный тракт. С помощью диеты можно сократить поступление холестерина и снизить его уровень на 10-15%. Это не очень много, поэтому, в первую очередь используют лекарства, которые подавляют синтез холестерина в печени, в том месте, где его образуется большинство. Такой подход к снижению холестерина более эффективный.
Сколько холестерина должно быть в крови? Если говорить обобщенно, то взрослым хорошо иметь общий холестерин не выше 5,18 ммоль/л, а детям не выше 4,4 ммоль/л. Считается, что именно такой уровень не способствует развитию сердечнососудистых заболеваний и их осложнений. Но на деле в этом вопросе много тонкостей, касающихся соотношения «хорошего» (липопротеидов высокой плотности) и «плохого» (липопротеидов низкой плотности) холестерина. Об этом лучше всего проконсультироваться у своего лечащего врача или участкового терапевта.
В настоящее время распространенность повышенного уровня общего холестерина среди всего населения мира — 58%. Свой уровень холестерина на сегодняшний день знает меньше четверти людей. Проблема в том, что при высоком уровне холестерина у человека долгие годы нет никаких клинических проявлений. Ровно до тех пор, пока не станет слишком поздно.
Какие факторы могут привести к повышению уровня «плохого» холестерина? Очень многое зависит от образа жизни и питания, употребления алкоголя и табака. Малоподвижный образ жизни и предпочтение пищи с высоким содержанием насыщенных жиров, трансжиров (фастфуд), несбалансированное питание, наличие некоторых хронических заболеваний.
Кто в группе риска повышенного холестерина в крови? Это люди с ожирением, сахарным диабетом второго типа, заболеваниями сердечно-сосудистой системы, избыточной или пониженной массой тела, вредными привычками, применяющие длительное время гормональные лекарственные препараты, ведущие малоподвижный образ жизни, старше 50-ти лет.
В каких продуктах содержится больше всего холестерина? Масло сливочное низкого качества, маргарин, майонез, пирожные, пирожки (любая кондитерская продукция), копчености (в частности, колбасы, сало, жирное мясо), сосиски, красное мясо, твердые сыры, сливки, субпродукты (мозги, печень, почки), куриный желток в больших количествах (рекомендутся его не исключать, а съедать 1 желток в 2−3 дня), фастфуд, жареное (любые блюда, приготовленные этим способом с большим количеством растительного масла). Эти продукты нужно потреблять в умеренных количествах, соблюдая суточную, а иногда даже недельную, норму. Фастфуд лучше исключить.
Какие продукты помогут снизить уровень «плохого» холестерина и создать запас «хорошего»? Продукты с ненасыщенными жирами: морская жирная рыба (достаточно по 100 г рыбы два раза в неделю), маслины, авокадо, орехи и семечки (по 30 г в неделю), оливковое, льняное и подсолнечное масло. Фрукты и овощи (благодаря содержанию клетчатки): яблоки, цитрусовые, морковь, сливы, абрикосы, капуста, авокадо, различные ягоды, зелень, бобовые, лук, чеснок. Цельные злаки, отруби, овсяная крупа. Свежевыжатые соки с мякотью, зелёный чай.
Как ещё можно снизить холестерин? Отказаться от употребления алкоголя и табака.
Больше двигаться. Физическая активность позволяет не только снизить количество вредного холестерина в крови, но и повысить концентрацию хорошего, улучшает кровообращение и укрепляет сосуды, увеличивая их проходимость. Кроме того, физические нагрузки снижают вес, а значит, уменьшается нагрузка на сердце и сосуды. Здоровым людям ВОЗ рекомендует час в день умеренной физической нагрузки. Пожилым или людям с хроническими заболеваниями достаточно будет ежедневно ходить в умеренном темпе в течение 40 минут.
Избегать стрессов и полноценно отдыхать, поскольку нервное перенапряжение приводит к спазму сосудов и накоплению вредного холестерина.
Наладить режим и рацион питания. Вместо жарки отдавать предпочтение блюдам, сделанным в духовке, на пару или сваренным в воде. Также не пропускать завтрак, употреблять все продукты питания с учётом их калорийности и количества холестерина в них. Помните, что ограничение или исключение из рациона продуктов, содержащих повышенное содержание холестерина, не приводит к его нормализации в крови. Нужно учитывать полезные свойства тех или иных продуктов, их сочетаемость с другой едой и то, как приготовлена пища.
Обязательно лечить все болезни, пока они не приняли хроническую форму. Особенно если это связано с печенью и желчевыводящими путями: от состояния этих органов зависит степень «утилизации» плохого холестерина.
Источник