При нормальном холестерине может быть стенокардия
Содержание статьи
Стенокардия если холестерин в норме
Холестерин – это химическое соединение, естественным образом вырабатываемое в организме и является комбинацией липидов (жиров) и стероидов.
Холестерин выполняет важную роль в организме, являясь строительным материалом для клеточных мембран, участвуя в синтезе гормонов эстрогена и тестостерона. Порядка 70% холестерина в организме синтезируется в печени, а остальные 30% поступают с пищей. Холестерин, который поступает с пищей, в основном содержится в мясе, птице, рыбе и молочных продуктах. Большое количество холестерина содержится в печени. Растительная пища вообще не содержит холестерин.
Когда обменные процессы в организме находятся в балансе, и с пищей поступает должное количество холестерина, нормальный уровень холестерина в крови контролируется работой печени.
И еще важный аспект в обмене холестерина
Выделяют два вида холестерина – высокой и низкой плотности. Именно липопротеиды, имеющие низкую плотность, обозначающиеся в биохимических анализах аббревиатурой ЛПНП, связаны с повышенным риском ишемической болезни сердца, стенокардии и инфаркта миокарда.
О хороших и плохих липидах читайте в следующих публикациях.
Норма холестерина взрослого человека
Бытует заблуждение, что чем ниже уровень холестерина в крови, тем лучше. На самом деле это не так, липопротеиды, они же холестерин с белковым соединением, выполняют важную роль в организме человека. Кардиологи говорят не столь о норме холестерина, хотя это тоже важно, а о норме холестериновых фракций в организме человека, то есть баланс между хорошими и плохими липопротеидами.
Норма холестерина в крови взрослого человека зависит от пола, медики считают, что у мужчин нормальный уровень холестерина колеблется в пределах от 3,5 до 6, желательно до 5,5 ммоль/л, у женщин этот уровень должен находиться в коридоре показателей от 3 до 5,5 ммоль/л.
Для людей с высоким сердечно-сосудистым риском выдвигаются более жесткие требования к контролю уровня холестерина, и в норме он не должен превышать 5 ммоль/л.
Липопротеиды низкой плотности (ЛПНП) или плохой холестерин в организме является причиной развития атеросклероза и сердечно-сосудистых заболеваний, когда он в норме его используют клетки для построения мембран и переноса белковых соединений, при высоком уровне липопротеиды низкой плотности начинают накапливаться на стенках сосудах, паренхиматозных органах, что приводит к развитию многих болезней.
В норме, уровень плохого холестерина не должен превышать 65-70 процентов.
Липопротеиды высокой плотности (ЛПВП) или хороший холестерин в отличии от липопротеидов низкой плотности защищают сердце, сосуды и другие органы от высокого уровня холестерина, связывая его и транспортируя в печень, поэтому увеличивая в рационе питания долю хорошего холестерина можно снижать скорость прогрессирования атеросклероза у сердечно-сосудистых больных.
Есть еще один вид холестерина – это триглицериды, которые используются организмам для выработки энергии в клетках. Запас триглициридов откладывается в жировую ткань, формируя банк энергии, который в критических ситуациях использует организм. При избыточном уровне поступления триглициридов развивается ожирение, повышается риск атеросклероза.
Как говорилось выше – важен баланс в организме всех видов холестерина, в таблицы приведены нормы холестерина в крови взрослого человека.
| Показатель холестерина | Мужчины | Женщины |
| Общий холестерин | 3,5 – 6 ммоль/л | 3 – 5,5 ммоль/л |
| Липопротеиды низкой плотности (ЛПНП) | 2,2 – 4,8 ммоль/л | 1,95 – 4,5 ммоль/л |
| Липопротеиды высокой плотности (ЛПВП) | 0,7 – 1,75 ммоль/л | 0,85 – 2,28 ммоль/л |
| Норма триглициридов (ТГ) | 0,62 – 3,7 ммоль/л | 0,5 – 2,6 ммоль/л |
Гиперхолестеринемия или повышенный уровень холестерина
При определении устойчивого к диетам высокого уровня холестерина в крови медики говорят о гиперхолестеринемии, это состояние при котором необходимо срочно менять образ жизни, рацион питания и регулярно принимать препараты понижающие уровень холестерина – статины.
Гиперхолестеринемия резко повышает риск сердечно-сосудистых событий, активизируя прогрессирование атеросклероза. Важно помнить, что кроме ограничения поступления жиров с пищей необходимо увеличивать долю хорошего холестерина, который содержится в жирах рыбы, особенно красных сортов.
Похожие материалы:
Рейтинг записей
Расшифровка анализов на холестерин. Плохой и хороший холестерин
Хотите немного заработать? Дарю прекрасную идею. Заключаете пари (на небольшую сумму, чтобы никому не обидно было), что холестерин — это спирт. Ваш собеседник, разумеется, вам не верит и готов спорить. Открываете любой серьезный справочник. И к вашей огромной радости, убеждаетесь в моей (а теперь уже и своей) правоте. Выигрыш ваш.
В некоторых лабораториях используют англоязычную транскрипцию — холестерол. Холестерин и холестерол — это синонимы.
Повышенный холестерин: почему у меня?
Холестерин совершенно не похож на те спирты, которые вызывают опьянение и интоксикацию, однако же и его избыток для организма совсем не полезен. Впрочем, и совсем без холестерина тоже прожить невозможно. Холестерин — это строительный материал для клеточной стенки, это предшественник всех стероидных гормонов (кортизола, альдостерона, половых гормонов).
Существует распространенное убеждение, что высокий холестерин бывает только у тех людей, которые едят много жирной пищи. Ничего подобного. 80% холестерина вырабатывается в организме (в печени, в других тканях) и лишь 20% холестерина поступает с пищей. А вот то количество холестерина, которое вырабатывается организмом, зависит. правильно, от наследственности.
Следовательно, совершенно травоядный человек, убежденный вегетарианец, который мясо видел только на картинке, может иметь высокий холестерин. Следствие номер два: если у ваших ближайших родственников высокий холестерин, то вам нужно контролировать его чаще. Наконец, следствие номер три: только диетой снизить повышенный холестерин часто бывает невозможно.
Увы, очень многие люди носят с собой такие спички. Именно поэтому, кстати, нередко атеросклероз развивается у людей с относительно невысоким холестерином — бензина немного, а спичек целый коробок.
Факты о холестерине
Холестерин: плохой и хороший. В чем разница?
Если бляшка рыхлая, непрочная, воспаленная, она может разрушиться, разорваться. Повреждение бляшки организм воспринимает как травму, и на место повреждения приходят тромбоциты — клетки крови, которые отвечают за остановку кровотечения. В сосуде образуется тромб, а значит, внезапно прекращается кровоток и часть ткани сердца, головного мозга или другого органа внезапно остается без крови и погибает.
Анализ на холестерин: липидный спектр
Триглицериды — это еще один показатель жирового обмена, один из основных источников энергии у человека. Считается, что само по себе повышение уровня триглицеридов не так опасно с точки зрения сердечно-сосудистого риска, как повышение холестерина. Высокие триглицериды — это прежде всего фактор риска панкреатита.
В отличие от холестерина триглицериды практически не вырабатываются в организме, а в основном поступают с пищей. Поэтому я могу иногда поверить, что пациент с высоким холестерином действительно соблюдает рекомендованный режим питания, но если у него повышены триглицериды, это значит, что животных жиров он ест гораздо больше, чем нужно.
Нормы холестерина: таблица. Расшифровка анализа на холестерин
Прежде всего давайте договоримся, что бывает только высокий холестерин, а вот низкого холестерина не бывает. Не существует нижней границы нормы для холестерина. Чем ниже холестерин, тем лучше. Для обеспечения жизненных потребностей организма (строительство клеток, синтез гормонов) холестерина нужно совсем чуть-чуть, и ни один из современных методов лечения не позволяет снизить холестерин так сильно, чтобы эти функции пострадали.
- Общий холестерин 1,0 ммоль/л для мужчин и >1,2 ммоль/л для женщин
- Триглицериды 5, но ≤10)
10, ишемическая болезнь сердца, сахарный диабет) 5,0 ммоль/л 1% до 5% до 10%, или очень высокий риск Оздоров-ление образа жизни, возможно назначение лекарств Оздоров-ление образа жизни и немедленное назначение лекарств Оздоров-ление образа жизни и немедленное назначение лекарств Оздоров-ление образа жизни и немедленное назначение лекарств Оздоров-ление образа жизни и немедленное назначение лекарств
Категория очень высокого риска:
Перенесенный инфаркт миокарда, операции на сердце и сосудах.
Несколько факторов риска, при оценке по таблице SCORE суммарный риск > 10%.
Категория высокого риска:
Ишемическая болезнь сердца, выраженный атеросклероз сонных артерий, сахарный диабет.
Несколько факторов риска, при оценке по таблице SCORE суммарный риск 5–9%.
Категория умеренного риска:
Несколько факторов риска, при оценке по таблице SCORE суммарный риск 1–4%.
Семейная история ранних сердечно-сосудистых заболеваний (начало ИБС или другого сосудистого заболевания у ближайших родственников по мужской линии Антон Родионов
Холестерин является причиной развития атеросклероза и ишемической болезни сердца, которые на поздних стадиях представляют опасность для жизни. Поэтому и сам холестерин многие ошибочно относят к категории опасных веществ.
Заболевания сердца и артерий. Роль холестерина
На самом деле функционирование организма без жира холестерина просто невозможно. Именно он помогает:
- Укреплять клеточные мембраны, делать их эластичными.
- Производить различные гормоны, в том числе и половые – эстроген и андроген.
- Усваивать витамины А, D, Е и К.
- Продуцировать желчь.
- Изолировать нервные волокна.
Холестерин вырабатывается нашим организмом в печени. Однако мы получаем этот жир и с некоторыми продуктами питания – животными жирами, которые находятся в молоке, мясе, яйцах, сале и других.
Холестерин находится в крови, поэтому может влиять на состояние сосудов и сердца. Его норма – 3,6-7,8 ммоль/л крови. Хотя уже значение от 5 ммоль/л врачи считают повышенным и опасным.
Выделяют две формы, в которых этот жир может присутствовать в организме:
Повышенный холестерин и сердечно-сосудистые заболевания
Если в крови холестерин находится в избыточном количестве, он неизбежно будет формировать атеросклеротические бляшки – отложения на стенках артерий. В результате этого их просвет сужается, и сосуд уже не может функционировать должным образом. Более того, если бляшка оторвется, кровоток может перенести ее в любой другой сосуд и закупорить его. Орган или ткань, которые по этой причине не будут получать кровь, очень быстро отмирают – происходит инфаркт, в том числе и инфаркт миокарда или инсульт. Поэтому повышенный холестерин и сердечно-сосудистые заболевания непосредственно связаны, ведь именно атеросклероз является началом многих опасных болезней.
Для того чтобы снизить уровень ЛПНП, который и является главной причиной повышения холестерина в крови, необходимо придерживаться здорового образа жизни и исключить такие факторы:
Диагностика заболеваний сердца и сосудов при повышенном холестерине
Поскольку высокий уровень холестерина не проявляется никакими симптомами, необходимо проводить диагностику заболеваний сердца и сосудов, в частности, сдавать биохимический анализ крови. Люди старше 20 лет олжны проверять уровень холестерина каждые 5 лет.
Общий холестерин для здорового человека не должен превышать 5 ммоль/л, а у тех, у кого диагностированы болезни ССС или есть сахарный диабет — 4,5 ммоль/л.
Источник
Стенокардия: симптомы и лечение
Стенокардия — это форма ишемической болезни сердца. Она встречается у половины пациентов, которым поставлен диагноз ИБС. Во время приступа человек испытывает удушье и сильную давящую боль в левой стороне груди. Такое состояние является следствием внезапного недостатка поступления крови в одну из важнейших мышц сердца — миокард.
Миокард отвечает за перекачивание крови и цикличность сокращения сердца. Как только в его работе возникают сбои, пульс может замедляться или угрожающе нарастать. Такое состояние может стать предвестником смертельно опасных недугов: сердечной недостаточности и инфаркта миокарда.
При стенокардии коронарное кровообращение восстанавливается самостоятельно. А в случае инфаркта кислородное голодание превышает порог, допустимый для сердечной мышцы и в ней происходят необратимые изменения
Стенокардия может возникать при физических нагрузках, сильном волнении, а на некоторых стадиях развития заболевания — в состоянии покоя и даже во время сна.
В молодом и среднем возрасте от стенокардии чаще страдают мужчины. Однако после 50-ти число женщин и мужчин, страдающих заболеваниями сердца, приблизительно одинаково.
Причины стенокардии
Главные причины возникновения стенокардии — сужение просвета коронарных сосудов. Такое состояние вызывает атеросклероз. Особенно тяжело приступы стенокардии происходят у людей, у которых поражено много артерий и участки стеноза протяженны.
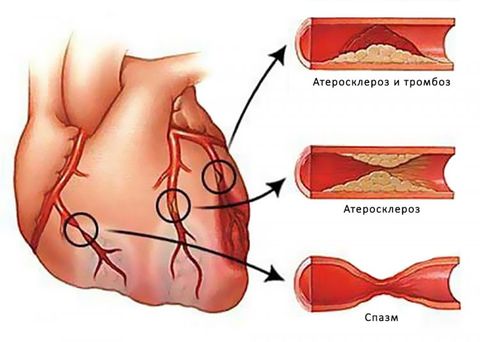
Достаточно тяжело проходит лечение пациентов со смешанными причинами стенокардии. Например, когда к поражению атеросклерозом присоединятся спазм коронарных артерий и образование тромбов.
Основные причины возникновения стенокардии:
- сужение сосудов и мелких артерий в результате ангиоспазма. При этом патологию не сопровождает атеросклерозирование артерий;
- некоторые заболевания желудочно-кишечного тракта: диафрагмальная грыжа, язвенная болезнь пищевода, двенадцатиперстной кишки, желудка и желчекаменная болезнь;
- ряд инфекционных и аллергических патологий;
- поражения кровеносных сосудов сифилисом или ревматоидными заболеваниями. Это может быть аортит, периартериит, васкулит, эндартериит.
Факторы риска
Как бы ни хотелось избежать стенокардии, важно понимать — не все факторы риска можно скорректировать. К сожалению, шансы заболеть передаются по наследству. Приступы стенокардии почти неизбежно проявляются у пожилых людей.
Однако, есть немало факторов риска, с которыми можно и нужно бороться. Из жизни человека, склонного к заболеваниям сердца, достаточно исключить всего несколько опасных привычек — и свое разрушительное действие прекратит целый ряд факторов-провокаторов. Например, если человек изменит свои пищевые пристрастия, отдав предпочтение легкой, питательной, правильно приготовленной пище, его вес придет в норму. Снизится холестерин и артериальное давление. А значит, станет меньше факторов риска, из-за которых сердцу тяжелее справляться со своими задачами.
Среди факторов риска, которые можно устранить:
- повышенное содержание холестерина и других липидных фракций в крови. Это провоцирует отложение холестерина в артериях и еще большее сужение коронарного просвета, образование тромбов;
- избыточная масса тела;
- малоподвижный образ жизни;
- курение. Никотин вызывает кислородное голодание и искусственное сужение артерий. У курильщиков повышается артериальное давление и стенокардия наступает раньше, чем у тех, кто не имеет вредных привычек.
- высокие психоэмоциональные нагрузки и стресс. При этом происходит ангиоспазм и резкое повышение давления. Следствием может стать не только приступ стенокардии, но и инфаркт.
- прием женщинами гормональных контрацептивов.
Гораздо сложнее справиться с болезнью, если у вас наблюдаются следующие патологии:
- повышенное давление. Оно вызывает напряжение мышцы миокарда;
- общая слабость, интоксикация. Ослабленный организм плохо справляется с поставкой кислорода в сердечную мышцу, поэтому анемия часто влечет приступы учащенного сердцебиения;
- сахарный диабет;
- повышенная вязкость крови. Это приводит к возникновению тромбов, еще большему сужению просвета сосудов и слабости миокарда;
- дисфункция эндотелия;
- ранняя менопауза.
Особенно опасен метаболический синдром, когда у пациента присутствует сразу несколько факторов риска: лишний вес, высокое артериальное давление, повышенное содержание холестерина в крови.
Классификация заболевания
На основании особенностей клинической картины, причин возникновения приступа и степени опасности для пациента выделяют три основных типа стенокардии:
- Стабильная стенокардия. Это стенокардия напряжения, она появляется при физической нагрузке, занятиях спортом, излишне обильной еде, стрессе, при обострении хронических заболеваний.
Все перечисленные состояния вызывают сужение коронарных сосудов и провоцируют появление болевого синдрома. Приступ проходит в состоянии покоя, после того, как пациент принял нитроглицерин.
Как правило, болезнь протекает без видимых ухудшений на протяжении нескольких лет. Стабильная стенокардия в зависимости от уровня переносимости физической и эмоциональной нагрузки делится на латентную, легкую, среднюю и тяжелую. В своем худшем варианте приступ может развиться при неторопливой прогулке на расстояние более 100 м.
- Нестабильная стенокардия. С течением времени приступы становятся все тяжелее и продолжительнее, присоединяются дополнительные симптомы.
При нестабильной стенокардии боль за грудиной возникает даже без физических нагрузок и во время отдыха. В случае, если приступы происходят не чаще 1 раза в месяц, стенокардия представляет низкую степень опасности, если каждые 2 суток — среднюю степень опасности. Когда боль атакует чаще — это острая стенокардия покоя. Нестабильная стенокардия — это предвестник сердечного приступа или возможного инфаркта.
При нестабильной стенокардии пациент должен пройти обследование и лечение в условиях стационара.
- Вазоспастическая стенокардия. Случается в случае местного спазма коронарной артерии, при этом такое состояние не связано с атеросклерозом. Боль во время приступа сильная и продолжительная, приступ происходит вне зависимости от физической нагрузки, нередко — в постели. Вазоспастическая стенокардия может не сопровождаться болью, а только чувством сдавливания в груди.
Симптомы стенокардии
Пациент испытывает боли за грудиной или немного левее, в области сердца. Ощущения могут «отдавать» в левую часть тела — плечо, руку, челюсть, под лопатку. При нетипичном течении человек может почувствовать боль справа, в любой части туловища или в ноге.
Пациенты описывают боль по-разному, как сверлящую, сжимающую, давящую разной интенсивности. Иногда страдающие стенокардией люди испытывают ярко выраженный страх смерти.
Кроме того стенокардия имеет такие симптомы:
- нехватка воздуха;
- бледность кожи;
- вынужденное положение тела;
- руки человека холодеют и немеют;
- пульс учащается, потом становится редким;
- повышается артериальное давление.
Диагностика

Диагноз устанавливает врач на основании опроса пациента с учетом характера боли, ее расположения, длительности приступов. Обязательно будет принято во внимание снимается ли приступ приемом нитроглицерина.
При клиническом осмотре врач оценивает состояние кожи — есть ли признаки нарушения обмена веществ и атеросклероза. Для оценки состояния сердечно-сосудистой и дыхательной систем доктор измерит артериальное давление, проведет простукивание грудной клетки, прослушает тоны сердца и измерит пульс.
Аускультация тонов сердца — это прослушивание его работы при помощи стетофонендоскопа. В этом случае врач определит наличие шумов, характер биения сердца, сердечный ритм.
Пациенту необходимо сдать анализы на содержание:
- холестерина;
- АСТ и АЛТ;
- липопротеидов низкой и высокой плотности;
- креатинкиназы;
- глюкозы;
- электролитов;
- кардиальных тропонинов и маркеров, которые указывают на повреждения миокарда.
Для диагностики риска возникновения тромботических осложнений обязательно проводится коагулограмма.
Инструментальные методы:
- ЭКГ, особенно холтеровское мониторирование.
- Функциональные нагрузочные пробы (велгоэргометрия).
- Сцинтиграфия — поможет выявить пострадавшие от ишемии участки после специального введения изотопов таллия.
- Эхокардиография позволяет понять, в каком состоянии находятся сердечная мышца, сосуды, достаточно ли сердце наполнено кровью, есть ли утолщение миокарда.
- Коронарография — врач оценит, есть ли пораженные ли атеросклерозом сосуды сердца и насколько сужен просвет артерий. Для этого пациенту вводят рентгеноконтрастный препарат и оценивают состояние при помощи рентгеновских снимков.
Лечение стенокардии
Что надо делать во время приступа стенокардии? Первая помощь при приступе стенокардии — прием таблетки или спрея нитроглицерина. Если через 2 минуты боль не проходит, препарат можно использовать повторно.
При лечении стенокардии врач назначит антиишемические препараты — они регулируют потребность сердечной мышцы в кислороде. А также бета-блокаторы и антагонисты кальция. Для поддержания кровеносной системы врач порекомендует прием антисклеротических средств и антиоксидантов.
В сложных случаях назначают шунтирование и ангиопластику.
Прогноз и профилактика
Полностью вылечиться от стенокардии невозможно. Однако соблюдение рекомендаций врача, здоровый образ жизни, правильная лекарственная терапия задержат прогрессирование болезни. Врач может держать развитие стенокардии под контролем, но для этого пациент должен стать его союзником.
Лучшая профилактика развития болезни — исключить или свести к минимуму факторы риска. Прежде всего это контроль за психоэмоциональным состоянием, разумные физические нагрузки и борьба с лишним весом. Следует наблюдаться у врача и при малейшем ухудшении здоровья проходить диагностику.
Источник