Схема распада гемоглобина до билирубина
Содержание статьи
Распад гема — многостадийный процесс
За сутки у человека распадается около 9 г гемопротеинов, в основном это гемоглобин эритроцитов.
Эритроциты в норме живут 90-120 дней, после чего лизируются в клетках ретикулоэндотелиальной системы – макрофагах селезенки (главным образом), купферовских клетках печени и макрофагах костного мозга. При разрушении эритроцитов в кровеносном русле высвобождаемый гемоглобин образует комплекс с белком-переносчиком гаптоглобином (фракция α2-глобулинов крови) и также переносится в клетки РЭС селезенки, печени и костного мозга.
Синтез билирубина
В клетках РЭС гем в составе гемоглобина окисляется молекулярным кислородом. В реакциях последовательно происходит разрыв метинового мостика между 1-м и 2-м пиррольными кольцами гема с их восстановлением, отщеплением железа и белковой части и образованием оранжевого пигмента билирубина. Высвобождаемое железо может либо запасаться в клетке в комплексе с ферритином, либо выделяться наружу и связываться с трансферрином.
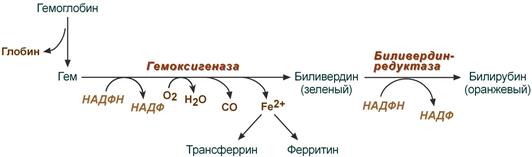
Реакции распада гемоглобина и образования билирубина
Билирубин – токсичное, жирорастворимое вещество, способное разобщать окислительное фосфорилирование в клетках. Особенно чувствительны к нему клетки нервной ткани.
Строение билирубина
Выведение билирубина
Из клеток ретикуло-эндотелиальной системы билирубин попадает в кровь. Здесь он находится в комплексе с альбумином плазмы, в гораздо меньшем количестве – в комплексах с металлами, аминокислотами, пептидами и другими малыми молекулами. Образование таких комплексов не позволяет выделяться билирубину с мочой. Билирубин в комплексе с альбумином называется свободный (неконъюгированный) или непрямой билирубин.
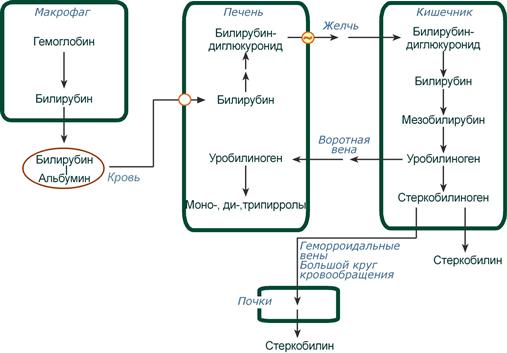
Этапы метаболизма билирубина в организме
Из сосудистого русла в гепатоциты билирубин попадает с помощью белка-переносчика (транспортный белок органических анионов) или по механизму флип-флоп. Далее при участии цитозольного связывающего белка лигандина (Y-протеин) билирубин транспортируется в ЭПР, где протекает реакция связывания билирубина с УДФ-глюкуроновой кислотой, при этом образуются моно- и диглюкурониды. Кроме глюкуроновой кислоты, в реакцию конъюгации могут вступать сульфаты, фосфаты, глюкозиды.
Билирубин-глюкуронид получил название связанный (конъюгированный) или прямой билирубин.
После образования билирубин-глюкурониды АТФ-зависимым переносчиком секретируются в желчные протоки и далее в кишечник, где при участии бактериальной β-глюкуронидазы превращаются в свободный билирубин. Одновременно, даже в норме (особенно у взрослых), некоторое количество билирубин-глюкуронидов может попадать из желчи в кровь по межклеточным щелям.
Таким образом, в плазме крови обычно присутствуют две формы билирубина: свободный (непрямой), попадающий сюда из клеток РЭС (80% и более всего количества), и связанный (прямой), попадающий из желчных протоков (в норме не более 20%).
Термины «связанный«, «конъюгированный«, «свободный«, «несвязанный» отражают взаимодействие билирубина и глюкуроновой кислоты (но не билирубина и альбумина!).
Термины «прямой» и «непрямой» введены, исходя из возможности химической реакции билирубина с диазореактивом Эрлиха. Связанный билирубин реагирует с реактивом напрямую, без добавления дополнительных реагентов, т.к. является водорастворимым. Несвязанный (жирорастворимый) билирубин требует добавочных реактивов, реагирует не прямо.
Превращение в кишечнике
В кишечнике билирубин подвергается восстановлению под действием микрофлоры до мезобилирубина и мезобилиногена (уробилиногена). Часть уробилиногена всасывается и с кровью портальной вены попадает в печень, где либо распадается до моно-, ди- и трипирролов, либо окисляется до билирубина и снова экскретируется. При этом при здоровой печени в общий круг кровообращения и в мочу мезобилирубин и уробилиноген не попадают, а полностью задерживаются гепатоцитами.
Оставшаяся в кишечнике часть пигментов ферментами бактериальной флоры толстого кишечника восстанавливается до стеркобилиногена. Далее
- малая часть стеркобилиногена может всасываться и катаболизировать в печени, подобно уробилиногену,
- незначительное количество стеркобилиногена через геморроидальные вены попадает в большой круг кровообращения, отсюда в почки и в мочу. После окисления на воздухе из стеркобилиногена образуется стеркобилин мочи,
- однако основное количество стеркобилиногена достигает нижних отделов толстого кишечника и выделяется. В прямой кишке и на воздухе стеркобилиноген окисляется в стеркобилин, окрашивая кал,
- аналогично уробилиноген, появляющийся в моче при патологии печени, окисляется в уробилин.
Очень часто стеркобилиноген, содержащийся в нормальной моче, называют уробилиногеном. И в клинической практике обычно не проводят различий между стеркобилиногеном и уробилиногеном мочи, их рассматривают как один пигмент – урохромы (уробилиноиды), что может создавать некоторую путаницу при оценке результатов анализа.
Источник
Билирубин и его фракции (общий, прямой, непрямой)
[40-120]
Билирубин и его фракции (общий, прямой, непрямой)
380 руб.
Анализ, в ходе которого определяется содержание в крови желчных пигментов и их фракций. Они являются метаболитами распада гемоглобина, и их уровень повышается при усиленном разрушении эритроцитов, нарушении функции печени и желчевыводящих путей.
Результаты исследований выдаются с бесплатным комментарием врача.
Метод исследования
Колориметрический фотометрический метод.
Диапазон определения
- Билирубин общий: 2,5 ‑ 550 мкмоль/л.
- Билирубин прямой: 1,5 — 291 мкмоль/л.
Единицы измерения
Мкмоль/л (микромоль на литр).
Какой биоматериал можно использовать для исследования?
Венозную, капиллярную кровь.
Как правильно подготовиться к исследованию?
- Не принимать пищу в течение 12 часов до исследования.
- Исключить физическое и эмоциональное перенапряжение за 30 минут до исследования.
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Билирубин – желтый пигмент, который является компонентом желчи и образуется в селезенке и костном мозге при распаде эритроцитов. В норме эритроциты разрушаются через 110-120 дней после выхода из костного мозга. При этом из погибших клеток высвобождается металлопротеин гемоглобин, состоящий из железосодержащей части – гема и белкового компонента – глобина. От гема отщепляется железо, которое повторно используется в качестве необходимого компонента ферментов и других белковых структур, а гемовые белки превращаются в билирубин. Непрямой (неконъюгированный) билирубин с помощью альбуминов доставляется кровью в печень, где благодаря ферменту глюкуронилтрансферазе соединяется с глюкуроновой кислотой и образует прямой (конъюгированный) билирубин. Процесс превращения водонерастворимого билирубина в водорастворимый называется конъюгацией. Связанная фракция пигмента практически не поступает в кровь и в норме экскретируется с желчью. Билирубин в просвете кишечника под действием бактерий кишечника метаболизируется и выводится с калом, придавая ему темную окраску.
Прямой билирубин назван так в связи с методикой лабораторного исследования. Данный водорастворимый пигмент непосредственно взаимодействует с реактивами (диазореактивом Эрлиха), добавленными в пробу крови. Неконъюгированный (непрямой, свободный) билирубин нерастворим в воде, и для его определения необходимы дополнительные реактивы.
В норме за сутки в человеческом организме вырабатывается 250-350 мг билирубина. Выработка более 30-35 мкмоль/л проявляется желтушностью кожных покровов и склер. По механизму развития желтухи и преобладанию фракций билирубина в крови выделяют надпеченочную (гемолитическую), печеночную (паренхиматозную) или подпеченочную (механическую, обтурационную) желтуху.
При повышенном разрушении эритроцитов (гемолизе) или нарушенном захвате печенью желчного пигмента увеличивается содержание билирубина за счет неконъюгированной фракции без повышения уровня связанного пигмента (надпеченочная желтуха). Данная клиническая ситуация наблюдается при некоторых врождённых состояниях, связанных с нарушением конъюгации билирубина, например при синдроме Жильбера.
При наличии преграды на пути выхода желчи в двенадцатиперстную кишку или нарушениях желчевыделения в крови повышается прямой билирубин, что нередко является признаком обтурационной (механической) желтухи. При обструкции желчевыводящих путей прямой билирубин попадает в кровь, а затем и в мочу. Он является единственной фракцией билирубина, способной выделяться почками и окрашивать мочу в темный цвет.
Увеличение билирубина за счет прямой и непрямой фракции указывает на заболевание печени с нарушением захвата и выделения желчных пигментов.
Повышение непрямого билирубина нередко наблюдается у новорождённых в первые 3 дня жизни. Физиологическая желтуха связана с повышенным распадом эритроцитов с фетальным гемоглобином и недостаточной зрелостью ферментных систем печени. При затянувшейся желтухе у новорождённых необходимо исключать гемолитическую болезнь и врождённую патологию печени и желчевыводящих путей. При конфликте групп крови матери и ребенка возникает повышенный распад эритроцитов малыша, что приводит к повышению непрямого билирубина. Неконъюгированный билирубин обладает токсическим действием на клетки нервной системы и может привести к повреждению головного мозга новорождённого. Гемолитическая болезнь новорождённых требует немедленного лечения.
У 1 из 10 тысяч младенцев выявляется атрезия желчевыводящих путей. Данная угрожающая жизни ребенка патология сопровождается повышением билирубина за счет прямой фракции и требует срочного хирургического вмешательства и в некоторых случаях трансплантации печени. У новорождённых также существует вероятность наличия гепатита с повышением как прямого, так и непрямого билирубина.
Изменения уровня фракций билирубина в крови с учетом клинической картины позволяют оценить возможные причины желтухи и определиться с дальнейшей тактикой обследования и лечения.
Для чего используется исследование?
- Для дифференциальной диагностики состояний, сопровождающихся желтушностью кожных покровов и склер.
- Для оценки степени гипербилирубинемии.
- Для дифференциальной диагностики желтух новорождённых и выявления риска развития билирубиновой энцефалопатии.
- Для диагностики гемолитической анемии.
- Для исследования функционального состояния печени.
- Для диагностики нарушений оттока желчи.
- Для наблюдения за пациентом, принимающим препараты с гепатотоксическими и/или гемолитическими свойствами.
- Для динамического наблюдения за пациентами с гемолитической анемией или патологией печени и желчевыводящих путей.
Когда назначается анализ?
- При клинических признаках патологии печени и желчевыводящих путей (желтуха, потемнение мочи, обесцвечивание стула, зуд кожных покровов, тяжесть и боли в правом подреберье).
- При обследовании новорождённых с выраженной и затянувшейся желтухой.
- При подозрении на гемолитическую анемию.
- При обследовании пациентов, регулярно употребляющих алкоголь.
- При использовании лекарственных препаратов с вероятным гепатотоксическим и/или гемолитическим побочным действием.
- При инфицировании вирусами гепатитов.
- При наличии хронических заболеваний печени (цирроз, гепатит, холецистит, желчнокаменная болезнь).
- При комплексном профилактическом обследовании пациента.
Что означают результаты?
Референсные значения
- Общий билирубин
Возраст | Референсные значения |
Меньше 1 дня | 24 — 149 мкмоль/л |
1-3 дня | 58 — 197 мкмоль/л |
3-6 дней | 26 — 205 мкмоль/л |
Больше 6 дней |
- Прямой билирубин: ≤ 5 мкмоль/л.
- Непрямой билирубин – расчетный показатель.
Причины повышения уровня общего билирубина
1. Преимущественно за счет непрямого билирубина (непрямая гипербилирубинемия, связанная с избыточным гемолизом или нарушением захвата и связывания свободного билирубина печенью)
- Аутоиммунный гемолиз.
- Гемолитическая анемия.
- Пернициозная анемия.
- Серповидно-клеточная анемия.
- Врождённый микросфероцитоз.
- Талассемия.
- Эмбриональный тип кроветворения.
- Синдром Жильбера.
- Синдром Криглера – Найяра.
- Постгемотрансфузионная реакция.
- Переливание несовместимых групп крови.
- Малярия.
- Инфаркт миокарда.
- Сепсис.
- Геморрагический инфаркт легкого.
- Кровоизлияние в ткани.
2. Преимущественно за счет прямого билирубина (прямая гипербилирубинемия, связанная с билиарной обструкцией или нарушением выделения связанного билирубина печенью)
- Холедохолитиаз.
- Желчнокаменная болезнь.
- Вирусный гепатит.
- Склерозирующий холангит.
- Билиарный цирроз печени.
- Рак головки поджелудочной железы.
- Синдром Дабина – Джонсона.
- Синдром Ротора.
- Атрезия желчевыводящих путей.
- Алкогольная болезнь печени.
- Беременность.
3. За счет прямого и непрямого билирубина (паренхиматозная желтуха с нарушением захвата билирубина и выделения желчи)
- Вирусный гепатит.
- Алкогольная болезнь печени.
- Цирроз.
- Инфекционный мононуклеоз.
- Токсический гепатит.
- Эхинококкоз печени.
- Абсцессы печени.
- Метастазы или массивные опухоли печени.
Что может влиять на результат?
- Внутривенное введение контрастного препарата за 24 часа до исследования искажает результат.
- Длительное голодание, интенсивные физические нагрузки способствуют повышению уровня билирубина.
- Никотиновая кислота и атазанавир увеличивают содержание непрямого билирубина.
- Лекарственные препараты, повышающие уровень общего билирубина: аллопуринол, анаболические стероиды, противомалярийные препараты, аскорбиновая кислота, азатиоприн, хлорпропамид, холинергические препараты, кодеин, декстран, диуретики, эпинефрин, изопротеренол, леводопа, ингибиторы моноаминооксигеназы, меперидин, метилдопа, метотрексат, морфин, пероральные контрацептивы, феназопиридин, фенотиазиды, хинидин, рифампин, стрептомицин, теофиллин, тирозин, витамин А.
- Лекарственные препараты, снижающие общий билирубин: амикацин, барбитураты, вальпроевая кислота, кофеин, хлорин, цитрат, кортикостероиды, этанол, пенициллин, протеин, противосудорожные, салицилаты, сульфаниламиды, урсодиол, мочевина.
Важные замечания
- Непрямой билирубин обладает нейротоксическим действием у детей в первые 2-4 недели жизни. У детей старших возрастных групп и взрослых гематоэнцефалический барьер обеспечивает достаточную защиту от неконъюгированого билирубина.
- Любое повышение билирубина требует уточнения его причины и обследования пациента.
- Степень повышения билирубина не всегда зависит от тяжести патологического процесса.
Также рекомендуется
- Лабораторное обследование печени
- Лабораторное обследование поджелудочной железы
- Лабораторная диагностика анемий
- Лабораторная диагностика гепатита – биохимические маркеры
- Вирусные гепатиты. Первичная диагностика
- anti-HAV, IgM
- HBsAg
- anti-HCV, антитела
- Общий анализ крови (без лейкоцитарной формулы и СОЭ)
- Общий анализ мочи с микроскопией осадка
- Копрограмма
- Гамма-глютамилтранспептидаза (гамма-ГТ)
- Аланинаминотрансфераза (АЛТ)
- Аспартатаминотрансфераза (АСТ)
- Амилаза общая в сыворотке
- Липаза
- Лактатдегидрогеназа (ЛДГ) общая
- Фосфатаза щелочная общая
- Холестерол общий
- Альбумин в сыворотке
- Альфа-фетопротеин (альфа-ФП)
- Антитела к антигенам аутоиммунных заболеваний печени (антитела к микросомам печени-почек 1 типа (LKM-1), пируват-декарбоксилазному комплексу митохондрий (PDC/М2), цитозольному антигену (LC-1) и растворимому антигену печени (SLA/LP))
- Наследственная гипербилирубинемия. Синдром Жильбера
- УДФ-глюкуронозил трансфераза 1A1 (UGT1A1). Выявление мутации (TA)6/7 (регуляторная область гена)
- Группа крови ABO
- Аллоиммунные антиэритроцитарные антитела (в том числе антирезусные), титр
Кто назначает исследование?
Терапевт, гастроэнтеролог, гепатолог, гематолог, педиатр, хирург, врач общей практики.
Литература
- Назаренко Г. И., Кишкун А. Клиническая оценка результатов лабораторных исследований. – М.: Медицина, 2000. – 157-161.
- Fischbach F.T., Dunning M.B. A Manual of Laboratory and Diagnostic Tests, 8th Ed. Lippincott Williams & Wilkins, 2008: 1344 p.
- Wilson D. McGraw-Hill Manual of Laboratory and Diagnostic Tests 1st Ed. Normal, Illinois, 2007: 666 p.
Источник
БИЛИРУБИН
БИЛИРУБИН (C33H36O6N4; лат. bilis желчь + ruber красный) — один из желчных пигментов желто-красного цвета. В структуру Билирубина, так же как и в структуру желчных пигментов (см.), входят четыре пиррольных кольца, линейно связанные метиновыми мостиками.

Мол. вес (масса) Билирубина — 584,68. Представляет собой кристаллическое вещество, состоящее из ромбоидальных призм и пластинок, светло-оранжевого или красно-коричневого цвета, трудно растворимо в воде, в глицерине и эфире, слабо растворимо в спирте, лучше — в хлороформе, хлорбензоле и в разведенных растворах щелочей. Наличие двух карбоксильных групп в боковых цепях обусловливает кислотные свойства Билирубина и способность его образовывать соли. Щелочные соли Билирубина растворимы, соли двухвалентных металлов нерастворимы.
Образование Билирубина происходит гл. обр. из гемоглобина крови в ретикулоэндотелиальной системе (в клетках костного мозга, клетках селезенки, в купферовых клетках печени и др.), а также в гистиоцитах соединительной ткани любого органа. Однако наиболее важную роль в процессах образования Б. из гемоглобина играет печень. Распад гемоглобина (Hb) начинается с образования комплекса с гаптоглобином (Hp). Гемоглобин-гаптоглобиновый комплекс (Hb—Hp) подвергается ферментативному окислению, в результате к-рого происходит разрыв системы порфириновых колец гемоглобина (см. Гемоглобин) с потерей одной метиновой группы (=CH—), к-рая связывает два пиррольных кольца (I и II), несущих винильные группы (—CH=CH2). Образующийся комплекс ферробиливердинглобина, который из-за своей зеленой окраски получил название вердоглобина, или холеглобина, состоит из белкового компонента — глобина и зеленой простетической группы. Последняя содержит разорванную систему порфириновых колец и трехвалентное железо. Процесс превращения Hb-Hp в вердоглобин осуществляется оксидазой, обнаруженной в гиалоплазме печеночных клеток различных видов животных. Этот фермент впоследствии был назван гемальфаметенилоксигеназой, к-рая для проявления активности требует присутствия НАДФ-H и ионов двухвалентного железа и активатора ядерного происхождения. От вердоглобина, по-видимому, спонтанно отщепляется глобин и атом железа и образуется пигмент зеленого цвета — биливердин, состоящий из четырех пиррольных колец, соединенных тремя метиновыми связями в открытую цепь. В результате ферментативного воздействия метиновая группа между III и IV пиррольными кольцами биливердина восстанавливается до CH2 и образуется билирубин. Такое превращение происходит в первую очередь в печени, однако в значительном количестве может происходить и в других органах. В плазме крови биливердин не встречается.
Билирубин, образующийся вне печени, транспортируется в плазму крови в связанной с сывороточным альбумином форме. Билирубин плазмы перехватывается печенью и, подобно билирубину, образующемуся в печени, в реакции, зависящей от УДФ, в присутствии фермента УДФ-глюкуронилтрансферазы в основном связывается с глюкуроновой к-той. При этом этерифицируются одна или две молекулы глюкуроната с остатком пропионо вой к-ты Б. Глюкуроновая к-та вступает в реакцию не в свободной форме, а в виде уридиндифосфатглюкуроновой к-ты.
В клинике обычно отличают Б., дающий сразу красную окраску при обработке диазотированной сульфаниловой к-той (с диазореактивом Эрлиха), от Б., который дает такую же окраску только после дополнительной обработки этанолом, мочевиной и другими соединениями. Условно первый Б. был назван «прямым билирубином» — это Б. в форме билирубинглюкуронида, второй — «непрямым», или свободным,— это Б., адсорбированный на белках плазмы крови.
Определение прямого и непрямого Б. имеет большое клиническое значение, т. к. позволяет диагностировать различные формы желтух. Непрямой Б. обнаруживается в крови у больных гемолитической желтухой. В норме непрямой (свободный) Б. составляет 75% общего Б. крови. В крови здоровых людей величины содержания Б., по данным разных авторов, неодинаковы и колеблются от 0,2—0,8·10-3 % до 1,5·10-3 %. В норме у детей и взрослых в сыворотке крови содержится от 0,2 до 0,5—0,8 мг% непрямого Б. (по Ван-ден-Бергу). У новорожденных детей без физиол, желтухи содержание его в норме несколько выше — до 1 — 2 мг%.

Ход синтеза и распада гемоглобина, схема
Большая часть Б. в форме билирубинглюкуронида и небольшая часть свободного Б. выделяется с желчью в кишечник. В кишечнике происходит разрыв глюкуронидной связи, и свободный Б. при участии микробной флоры подвергается последовательному восстановлению с образованием следующих бесцветных соединений: мезобилирубина, мезобилиногена и стеркобилиногена. Образование стеркобилиногена может происходить только в толстом кишечнике. Мезобилиноген и стеркобилиноген спонтанно окисляются кислородом в соединения желто-коричневого цвета — мезобилин и стеркобилин, которые выделяются с калом, причем преимущественно выделяется стеркобилин (см.). Весь ход синтеза и распада гемоглобина можно представить в виде общей схемы (рис.).
Часть мезобилирубиногена из тонкого кишечника всасывается в кровь, попадает в печень и вновь поступает с желчью в кишечник.
Небольшая часть стеркобилиногена после всасывания в толстом кишечнике, минуя печень, попадает в большой круг кровообращения и выводится из организма через почки с мочой. Этот продукт восстановления Б. называют обычно уробилиногеном, хотя его состав идентичен стеркобилиногену. В выделенной моче уробилиноген под влиянием света и воздуха легко окисляется в уробилин (см.).
С мочой выводится в норме не более 4 мг уробилиногена в сутки.
Б. выделяется печенью не только связанным с глюкуроновой к-той, но и с сульфатами и другими веществами. Иссельбахер и Мак-Карти (Isselbacher, McCarty, 1959), проводя исследование желчи, обнаружили в ней 75% Б. в виде билирубинглюкуронидов, ок. 15% билирубинсульфата. Остаточная фракция — 9— 10%— осталась неидентифицированной.
Для прямого Б., как и для других желчных пигментов, характерны реакция Гмелина (см. Гмелина проба) и ее модификации для мочи (реакция Розенбаха). Б. в моче определяют с помощью реактива Фуше (см. Гаррисона проба), а также реакции Розина: на мочу наслаивают 1% спиртовой раствор йода; в присутствии Б. на границе двух жидкостей образуется зеленоватое кольцо. В сыворотке крови Б. определяется методом Ван-ден-Берга (см. Ван-ден-Берга реакция) с использованием реакции Эрлиха. Имеются модификации метода Ван-ден-Берга, когда вместо спирта к сыворотке добавляют вещества, обладающие свойством осуществлять реакцию между непрямым Б. и диазореактивом. При методе Маллоя и Ивлина (Н. J. Malloy, К. A. Evelyn) применяется метиловый спирт; Ендрашик, Клегхорн и Гроф (L. Endrassik, R. Cleghorn, P. Grof) предлагают в качестве катализатора кофеин и бензоат натрия; Пауэл (Powell) — бензоат натрия и мочевину; Эберлейн (1960) предложил микрометод раздельного определения билирубинмоноглюкуронида и билирубиндиглюкуронида и непрямого Б. в малых объемах сыворотки крови. По микрометоду Иванова и Покровского Б. в крови определяют фотоколориметрически (к сыворотке крови добавляют кофеиновый реактив, под влиянием к-рого Б. переходит в растворимое состояние и со смесью диазореактивов дает розово-фиолетовое окрашивание, поддающееся фотометрированию).
Микрометоды определения Б. имеют значение для определения его у новорожденных, напр, при гемолитической болезни новорожденных (см.).
См. также Билирубинурия, Гипербилирубинемия, Желчные пигменты.
Библиография:
Биохимические методы исследования в клинике, под ред. А. А. Покровского, с. 342 и др., М., 1969;
Справочник по клиническим лабораторным методам исследования, под ред. Е. А. Кост, с. 271 и др., М., 1968; Таболин В. А. Билирубиновый обмен и желтухи новорожденных, М., 1967; Тодоров Й. Клинические лабораторные исследования в педиатрии, пер. с болг., с. 953 и др., София, 1968; Eberlein W. R. A simple solvent-partition method for measurement of free and conjugated bilirubin in serum, Pediatrics, v. 25, p. 878, 1960, bibliogr.; Fleisсhner G. а. Arias J. M. Recent advances in bilirubin formation, transport, metabolism and excretion, Amer. J. Med., v. 49, p. 576, 1970, bibliogr.; Isselbacher Κ. J. a. Mс Сarthу E. A. Studies on bilirubin sulfate and other nonglu-curonide conjugates of bilirubin, J. clin. Invest., v. 38, p. 645, 1959, bibliogr.; Lοndοn J. M. a. o. On origin of bile pigment in normal man, J. biol. Chem., v. 184, p. 351, 1950; Schmid R. Direct — reacting bilirubin, bilirubin glucu-ronide, in serum, bile and urine, Science, v. 124, p. 76, 1956; TalafantE. Properties and composition of the bile pigment giving a direct diazo reaction, Nature (Lond.), v. 178, p. 312, 1956.
В. А. Таболин.
Источник