Тахикардия и высокий холестерин
Содержание статьи
Высокий холестерин, приступы аритмии и тахикардии, выс. давление
анонимно
Здравствуйте! Помогите, пожалуйста, с консультацией по лечению, потому что меня запутали окончательно… Мне 27 лет, рост 173, вес 53 кг. У меня проблемы с холестерином. Вчера получила анализы, где мне вынесли вердикт:»По данным липидограммы у Вас выявлены лабораторные признаки нарушения липидного обмена, наиболее соответствующие гиперлипопротеидемии IIa типа». И посоветовали обратиться к кардиологу. Ниже я прикрепляю результаты. При этом у меня уже год высокие тромбоциты, да и в прошлом сентябре, когда я сдавала анализы в поликлинике, холестерол общий был ↑ 6.92 ммоль/л. Т.е. уже высокий! И вот я прихожу ещё год назад (!) с подобной проблемой к врачу, а мне говорят:»Да что там может быть, ты высокая, стройная, бойкая, пышущая здоровьем. Ну посиди на правильной диете, поешь брокколи, завязывай со сладким, не пей, не кури, просто живи правильным образом жизни и всё будет нормально». И отправили меня восвояси. Вот в итоге я на самом деле сократила вечеринки, гулянки, меньше стала есть сладкого (больная до него), убрала майонез, сметану (обожала их)… Старалась больше двигаться, бывать на воздухе… От души взялась за здоровье. Но мне осенью этой вдруг стало совсем фигово. Постоянная слабость необоснованная (хотя могу и выспаться накануне, и хорошо поесть), головокружения, сдавливание головы, иногда резкие приступы тахикардии, аритмии (я вообще им подвержена с детства не ясно почему, потому настойка боярышника, валокордин со мной всегда). При этом сердце тоже обследовала недавно: ЭХО показало, что всё в полном порядке с ним, суточный мониторинг каким-то аппаратом на поясе тоже нормальный… Никаких аномалий и отклонений. Кардиограммы (5 шт за последний год) все хорошие. Ну пару раз учащённый пульс был. Но вот с сосудами, судя по всему, беда. И вот я сдаю сейчас новые анализы, выясняется, что с холестерином за год праведной жизни стало ещё хуже! И с тромбоцитами тоже. Никакой зелёный чай, брокколи и правильное питание не помогают. Да! Очень волнует, что год назад я заодно платно (очень дорогой анализ) сдала по совету кардиолога на гомоцистеин. Он тоже оказался высоким, на грани дозволенного буквально (прикрепляю ниже результат). В этом году после всех анализов и обследований у меня уже не хватило денег на этот анализ, но я подозреваю, что и он стал тоже хуже, как и всё остальное… В общем выводы по мне: из-за чего у меня высокий холестерин так никто не знает и не понимает, делала узи всех органов — всё в порядке, год назад сдавала на гормоны — в порядке… В результате мой терапевт снова сказала: диета, питание, рано пить лекарства. И выпроводила меня! Конечно, при всех своих состояниях, слабостях, путании сознания, я не могу согласиться с подобным лечением. Мне без всякого стресса и надумывания часто плохо… Вроде ничего не болит, а вроде как вот-вот что-то в голове лопнет, прямо сдавливает, плывёт всё. Но потихоньку так и живу, стараюсь не обращать внимания. Заглянула всё же к другому врачу в поликлинике со всеми своими анализами, он всплеснул руками и сказал, что это не порядок совершенно и надо бы попить Статины. Посоветовал Торвакард. По таблетке в день упаковку на 90 шт. Но это же очень вредно, как мне сказала первый терапевт?? Или опасность от холестерина ещё вреднее… Теперь я не понимаю: то ли мне забить на проблемы и жить на безжировой диете дальше (хотя это глупо учитывая заметное ухудшение), то ли принимать лекарства. И если принимать, то какие лучше?? Просто выводы врачей оказались буквально противоположными, что обескуражило. Что вы скажете по моим анализам и истории? Очень нужен совет специалиста, взгляд со стороны. p.s. Ниже анализы свежие (от 4 декабря) и прошлогодний: гомоцистеин. Больше не прикрепляется ничего. Анализ на сахар (глюкозу) всегда хороший. И да, по моим состояниям сердечным (лежишь, а пульс вдруг резко учащается, прямо выпрыгивает сердце, или ночью спишь, а просыпаешься, как от толчка и снова сердце…) мне прописывали Бипрол, Магнерот… Но вот при этом обследования сердца самого все хорошие. А давление часто высокое! Недавно тут вообще 145 на 90 было… Как лечиться-то? Помогите, пожалуйста.
Источник
«Щитовидные» причины «беспокойного» сердца
Когда сердце «не на месте», речь обычно о переживаниях психологического характера. Но, если сердце колотится по поводу, и без — причина состояния уже не только в эмоциях, а первыми в списке «сердечных провокаторов» значатся гормоны щитовидной железы.
Заставит побеспокоиться не только сердце
Аритмия — это группа нарушений сердечного ритма, имеющих приступообразный характер и способных возникать как после нагрузки, так и в состоянии покоя.
Во время такого «приступа» сердце начинает биться быстрее или с перебоями, а минутный объем крови, проходящий через сердце в норме, значительно снижается. «Падает» артериальное давление. А пациенты в такие моменты могут ощущать одышку, головные боли, головокружение и даже терять сознание.
Причины такой патологии могут скрывать в дефектах проводящей системы самого сердца, изменении объема и реологических свойств крови (например, при обезвоживании или анемии) или избытке гормонов щитовидной железы.
При этом, Т4 (или тироксин) заставляет «понервничать» не только сердце, ведь гормон является стимулятором абсолютно всех обменных, энергетических и восстановительных процессов в организме. А среди распространенных симптомов гипертиреоза:
- общее возбуждение и суетливость,
- немотивированное беспокойство и раздражительность,
- бессонница,
- истощение на фоне нормального питания,
- повышение температуры тела,
- потливость, даже при нормальной температуре в помещении,
- повышенная жажда учащенное мочеиспускание,
- повышение давления,
- покраснение кожи и выпадение волос,
- нарушения пищеварения спастического характера (боль в животе, диарея, запоры и другие)
- и другие.
Симптомы нарастают незаметно, при этом с каждым разом демонстрируя все большую устойчивость к стандартным схемам лечения.
Что же касается сердца, то:
- при легкой степени гипертиреоза частота сердечных сокращений во время «приступа» обычно не превышает 100 ударов/минуту;
- при средней степени тяжести — в среднем, 120-140;
- а тяжелая форма патологии сопровождается тахикардией выше 140 ударов.
Такая аритмия, как уже отмечалось, устойчива к действию обычных «сердечных» препаратов. И, в отсутствии, коррекции тиреоидных («щитовидных») гормонов может привести к развитию фибрилляции и остановке сердца.
Когда тироксина бывает много
Гипертиреоз, или избыток гормонов щитовидной железы, может быть следствием:
- чрезмерной самостоятельной активности железы (диффузный токсический или узловой зоб, передозировка йодсодержащих препаратов)
- или переизбытком гормона гипофиза ТТТ, контролирующего активность железы.
В первом случае причина избыточного производства гормонов может быть как в самих тиреоцитах (клетки щитовидной железы), так и стимулирующих антителах. А вот втором — в большинстве случаев, в патологии гипофиза.
Выявить же точную причину заболевания можно только с помощью анализов крови, УЗИ железы (с биопсией в некоторых случаях), а также КТ или МРТ, при необходимости.
Когда пора к эндокринологу
Наличие аритмии наряду с несколькими из перечисленных симптомов — весомый повод проверить «здоровье» щитовидной железы. И в этом случае понадобиться:
- анализ крови на ТТГ,
- Т4 и Т3 свободные,
- а также антител к рецепторам ТТГ.
Снижение ТТГ, даже на фоне еще нормальных или слегка повышенных Т4 и Т3, говорит о скрытом (субклиническом гипертиреозе); а при значимом превышении ими нормативных пределов — о клинической форме (требующей немедленного лечения) форме болезни.
Повышение же Т4 и Т3 одновременно с ТТГ — признак патологии гипофиза.
Выявление антител при наличии симптомов — свидетельствует в пользу болезни Грейвса.
Источник
О чем сигнализирует повышенный холестерин
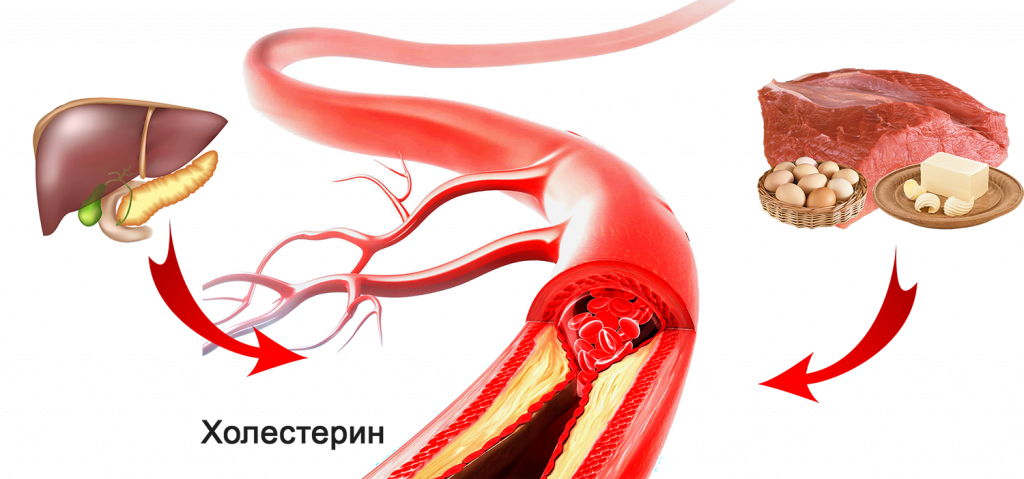
Холестерин — вещество, образуемое организмом в результате естественных процессов. Он необходим для укрепления стенок клеточной мембраны. Но, несмотря на незаменимость холестерина в вопросах формирования тканей, его уровень рекомендуется контролировать.
Содержание:
Каким бывает холестерин
Кому показан контроль уровня холестерина
Какие факторы влияют на повышение уровня холестерина
Как проявляется повышение уровня холестерина
Что делать при повышенном холестерине
Продукты, влияющие на уровень холестерина
Каким бывает холестерин
Врачи называют два вида холестерина, условно определяя их как «хороший» и «плохой». Хороший холестерин обладает высокой плотностью, представляет собой спирт, растворимый в жировой ткани. Стенки клеток внутренних органов и сосудов содержат хороший холестерин, который обеспечивает полноценность их структуру.
Плохой холестерин обладает низкой плотностью. Он формирует бляшки на внутренних стенках кровеносных сосудов. Повышенный уровень плохого холестерина приводит к атеросклерозу. Из-за него развиваются склонности к инфаркту и инсульту. Кроме того, затруднение кровотока приводит к гипоксии разной степени, потому как красные кровяные тельца не могут доставлять молекулы кислорода к органам и тканям.
Кому показан контроль уровня холестерина
Следить за своим здоровьем необходимо всем. Каждый должен раз в год проходить полное обследование всего организма.
Это легко сделать с помощью анализа крови и мочи. Процедура не занимает много времени и дает представление о функционировании всей внутренней системы. При малейших отклонениях показателей от нормы врач назначит дополнительное обследование, с применением аппаратов ультразвуковой диагностики или иных методов.
Но существует группа риска, которой рекомендовано следить за уровнем холестерина. К ним относятся:
Мужчины и женщины, старше 40 лет.
Женщины, принимающие гормональные контрацептивы.
Все, у кого наследственная предрасположенность к атеросклерозу.
Больные сахарным диабетом первого и второго типов.
Люди с лишним весом.
Заядлые курильщики.
Любители фаст-фуда.
Кроме того, сдавать раз в три месяца кровь на холестерин необходимо всем, у кого нет ежедневных физических нагрузок. Сюда относятся в первую очередь офисные работники, большую часть времени проводящие в креслах перед компьютером. Частые перекусы мучной и жирной пищей увеличивают риск повышения уровня плохого холестерина.
Показатели в анализе могут варьироваться в диапазоне от 3,6 ммоль/л до 7,8 ммоль/л. Все, что выше верхней границы требует консультации врача, соблюдения рекомендаций и коррекции образа жизни, включая питание.
Какие факторы влияют на повышение уровня холестерина
Если в молодом возрасте человек не испытывал проблем со здоровьем, это не значит, что они не могут проявиться после наступления менопаузы. Это состояние больше обсуждается в качестве одного из жизненных циклов женщины, однако, и у мужчин тоже существует возраст, когда существенно меняется гормональный фон и весь организм начинает работать иначе. Поэтому, с наступлением 40-летия медицина рекомендует внимательнее относиться к своему организму и проходить своевременные профилактические обследования.
Неправильное питание — основной фактор, влияющий на уровень холестерина. Отсутствие в ежедневном рационе свежей растительной пищи не позволяет кишечнику очищаться и освобождаться от токсинов и других вредных веществ. Кровь, из-за преобладания жирной и животной пищи, становится более густой, теряя свои реологические свойства. В результате снижается ее способность питать клетки тканей, в том числе и кислородом. Холестерин нарастает на стенках сосудов, стремясь перекрыть просвет.
Как проявляется повышение уровня холестерина
Симптомов, указывающих на повышение уровня плохого холестерина, не существует. В этом заключается основная опасность последствий. Только регулярные профилактические обследования могут указать на риски и дать своевременные рекомендации по устранению первых признаков образования бляшек на стенках кровеносных сосудов.
Без сдачи крови на анализ определить, сколько в крови содержится холестерина, невозможно. Это может только проявиться одновременно со случившимся инсультом, выявленным заболеванием сердечнососудистой системы или диагностированным атеросклерозом. Не всегда удается вернуть пациенту высокое качество жизни после острого состояния, вызванного неконтролируемым холестерином. Нередко инфаркт или инсульт диагностируется уже при вскрытии, и причиной, вызвавшей это состояние, является большое число бляшек на стенках сосудов.
Поэтому не стоит ждать проявления высокого уровня холестерина. Разумнее всего сохранить себе жизнь, сдавая раз в полгода кровь на анализ.
Что делать при повышенном холестерине
В зависимости от того, насколько высоким стал уровень холестерина, врач определяет тактику лечения. На начальных стадиях рекомендуется скорректировать ежедневный рацион и добавить обязательную физическую активность. Утренняя зарядка не является активным времяпрепровождением. Важно каждый день совершать пробежку. Лучше, если это будет пробежка на свежем воздухе. Если нет возможности совершать занятия физкультурой на улице, можно организовать полноценные занятия в условиях квартиры. Но их обязательно придется дополнить прогулкой. Можно, добираясь на работу, пару остановок общественного транспорта пройти пешком — это будет прекрасной альтернативой пробежке.
Людям с лишним весом обязательно стремиться привести индекс массы тела в норму. Для этого обязательна коррекция ежедневного меню, дополненная ограничениями объемов порций. Людям же из группы риска, например, страдающим сахарным диабетом, может быть назначено медикаментозное лечение в качестве дополнения к обязательной коррекции образа жизни.
Продукты, влияющие на уровень холестерина
В качестве профилактики проблем с сосудами необходимо ограничивать потребление следующих продуктов:
майонез;
колбасы и мясные полуфабрикаты;
фаст-фуд;
блюда из жирной свинины;
маргарин;
быстрые углеводы;
жареные блюда;
твердые сорта сыра.
Включение в ежедневный рацион ягод, фруктов, свежей зелени, отрубей и орехов снизят риски развития атеросклеротических бляшек.
Опубликовано: 8 Января 2021
Автор
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Источник
Тахикардия: норма и патология
Повышение частоты пульса (или сердечных сокращений) в состоянии покоя выше нормы может быть временным и вполне безобидным явлением, а может свидетельствовать о серьёзных нарушениях в организме. Как оценить ЧСС и в каких случаях визит к врачу откладывать нельзя, рассказала врач-методист «РЦМП» Ирина Кочнева.
Какие факторы влияют на частоту пульса?
Наиболее распространённой неинфекционной патологией во всех странах мира являются болезни системы кровообращения. По результатам эпидемиологических исследований ещё конца 90-х годов XX века эксперты ВОЗ пришли к заключению, что повышение частоты сердечных сокращений (ЧСС) в состоянии покоя является одним из факторов риска развития сердечно-сосудистых заболеваний у здоровых людей.
Согласно национальным рекомендациям Всероссийского научного общества кардиологов, ЧСС в покое у взрослого здорового человека должна быть не более 80-85 ударов в минуту и соответствовать частоте пульса. Оптимальное значение пульса взрослого человека в состоянии покоя составляет от 60 до 80 ударов в минуту, при этом конкретный показатель ЧСС у каждого человека индивидуален и зависит от ряда факторов.
Первый — это пол. У женщин нормальные значения ЧСС более высокие, чем у мужчин. Это объясняется специфическими особенностями гормонального и эмоционального фонов.
Второй — это возраст. У взрослых людей нормальное значение ЧСС с возрастом увеличивается: в возрасте до 50 лет среднее нормальное значение составляет 70 ударов в минуту, в возрасте 50-60 лет — 74 удара в минуту и 79 ударов в минуту у лиц старше 60 лет.
Кроме этого, ЧСС зависит от образа жизни, в том числе, физической активности: у тренированных людей показатель пульса ниже, чем у ведущих малоподвижный образ жизни. Также оказывают влияние вредные привычки — курение, злоупотребление алкоголем.
И, наконец, этот показатель коррелирует с внешними факторами: ЧСС повышается при недосыпании, нервном напряжении, после обильного приема пищи, повышении температуры окружающей среды и пр.
Как правильно подсчитать пульс?
Для самостоятельного подсчета самый распространенный способ — пальпация (прощупывание) лучевой артерии запястья. Подсчитывать пульс нужно в состоянии покоя, не ранее, чем через 2 часа после принятия пищи, ванны, массажа. Точность результата зависит от правильной техники подсчёта.
Первое — нужно взять часы или секундомер. Сесть, положив руку на горизонтальную поверхность ладонью вверх. Указательный, средний и безымянный пальцы противоположной руки приложить к запястью примерно в 3 сантиметрах от основания большого пальца;
Почувствовав пульсацию, необходимо слегка прижать артерию к внутренней стороне лучевой кости. Не нужно прижимать с силой, так как под давлением пульсовая волна может исчезнуть.
Затем нужно посчитать количество толчков крови в течение 1 минуты. Пульсовые волны должны следовать друг за другом через равные промежутки времени; затем посчитать пульс на второй руке.
Увеличение частоты сердечных сокращений в состоянии покоя более 90 ударов в минуту считается тахикардией.
Физиологическая и патологическая тахикардия
В зависимости от причин возникновения, различают физиологическую и патологическую тахикардию.
Физиологическая тахикардия возникает при эмоциональных, физических нагрузках, высокой температуре и влажности воздуха, нахождении в жарких и душных помещениях, злоупотреблении тонизирующими напитками — крепким чаем, кофе, энергетическими напитками, приёме некоторых лекарственных препаратов, курении или приёме алкоголя.
У здоровых людей физиологическая тахикардия является приспособительным механизмом и при устранении внешнего раздражителя ЧСС возвращается к нормальным показателям в течении 5 минут.
Патологическая тахикардия возникает при сердечно-сосудистых, эндокринных, острых инфекционных, онкологических и других заболеваниях и сопровождающих их состояниях — обезвоживании, большой кровопотере, шоковых состояниях, болевом синдроме и др. — или при нарушении функционирования вегетативной нервной системы.
Таким образом, тахикардия в состоянии покоя, чаще всего, является симптомом какого-либо заболевания и требует медицинского обследования.
При тахикардии сердце работает с повышенной нагрузкой и не успевает наполниться кровью в необходимом объёме, кровоснабжение всех органов ухудшается, и развивается кислородное голодание.
Страдают почки, органы зрения и желудочно-кишечного тракта, центральная и периферическая нервная системы, осложняется течение имеющихся заболеваний.
Сердечная мышца постепенно «изнашивается», в результате чего может развиться сердечная недостаточность. Кроме того, существует опасный для жизни вид тахикардии, поэтому визит к врачу откладывать нельзя.
Когда необходимо обращаться к врачу?
К тревожным симптомам относится постоянное сердцебиение в покое с ЧСС более 80 ударов в минуту, разные промежутки времени между пульсовыми ударами при подсчёте пульса, различные значения пульса на левой и правой руке.
Также к врачу следует обратиться при обмороках, эпизодах потери сознания, при боли в груди, ощущении «перебоев» в работе сердца, при тахикардии после кровопотери, рвоты, диареи, при сочетании тахикардии с одышкой, головокружением, бессонницей, частой головной болью, повышением артериального давления, повышенной потливостью, дрожью в руках.
Кроме этого, важно сообщить врачу, если тахикардия возникает даже при незначительной физической нагрузке и не проходит в течение 5 минут, а также если приступ тахикардии начинается внезапно или имеются повторяющиеся приступы.
Приступ тахикардии проявляется следующими симптомами: в течение нескольких минут ЧСС резко возрастает и может достигать 150-200 ударов в минуту, сопровождаться потливостью, слабостью, чувством страха.
Как облегчить приступ тахикардии?
Расстегните воротник одежды, откройте форточку или балкон, глубоко вдохните и очень медленно выдохните; дышите так в течение 5-10 минут. Затем задержите дыхание и как бы «протолкните» воздух в низ живота, — это стимулирует блуждающий нерв, в результате чего сердцебиение замедлится;
Примите корвалол или валокордин: 15-20 капель препарата растворите в половине стакана воды комнатной температуры;
Умойтесь холодной водой, прилягте на высокую подушку, положите на лоб полотенце, смоченное в холодной воде, постарайтесь расслабиться;
Закройте глаза и одновременно надавливайте на глазные яблоки в течение 2-3 минут: 10 секунд надавливаете, 10 секунд перерыв;
Найдите правую сонную артерию (непосредственно под челюстью, в этом месте она соединяется с шейной артерией) и осторожно, без нажима помассируйте её. Этот приём также стимулирует блуждающий нерв и замедляет сердцебиение.
Если состояние не улучшилось, ЧСС не снижается, появилось головокружение, чувство нехватки воздуха, потемнело в глазах, вызывайте скорую помощь.
Существует ли профилактика тахикардии?
Кроме индивидуальных биологических факторов (пол и возраст), на уровень ЧСС влияют образ жизни и факторы риска развития сердечно-сосудистых заболеваний: высокое артериальное давление, высокий уровень холестерина в крови, курение, ожирение, сахарный диабет, низкий уровень физической активности.
Следовательно, профилактика тахикардии у здоровых людей — это здоровый образ жизни, отказ от вредных привычек и медицинское наблюдение.
Соблюдайте режим труда и отдыха, ведите размеренный образ жизни, научитесь управлять стрессовыми ситуациями. Наша вегетативная нервная система является «посредником» между центральной нервной системой и сердцем.
Значение психоэмоционального фактора очень велико: во время стресса происходит выброс адреналина, который усиливает сердцебиение, повышает артериальное давление, температуру тела и увеличивает ЧСС. Часто причиной стресса становятся обычные повседневные заботы. Все люди реагируют на стрессовые ситуации по-разному, но и способы справиться с различными жизненными ситуациями тоже варьируют.
Людей с врожденной низкой толерантностью (устойчивостью) к стрессам немного, чаще всего человек сам «накручивает» себя.
Правильно питайтесь, не пропускайте приёмы пищи. Сбалансированное питание обеспечит организм необходимыми для нормальной работы сердца микроэлементами калием и магнием.
Большое количество этих микроэлементов содержится в овощах, фруктах, орехах (кроме арахиса), бобовых, отрубях.
Ужинайте не позднее, чем за 3 часа до сна: еда непосредственно перед сном и употребление острых соусов и специй провоцируют возникновение ночного приступа тахикардии.
Не злоупотребляйте сладостями и не перекусывайте ими вместо полноценной еды. В ответ на поступление большого количества углеводов в кровь поджелудочная железа выделяет гормон инсулин, глюкоза быстро усваивается организмом, и её содержание снова резко снижается.
Чтобы «достать» глюкозу из «депо», надпочечники выделяют гормон адреналин, который резко увеличит скорость сердцебиения.
Не злоупотребляйте кофе, крепким чаем, шоколадом, откажитесь от употребления энергетических напитков, кока-колы.
Занимайтесь физической культурой, ходите пешком в удобном для вас темпе. Регулярные физические упражнения повышают устойчивость сердца и сосудов к избытку адреналина в крови. Частота пульса во время занятий повышается, а после занятия устанавливается на более низком значении.
Необходимо следить, чтобы пульс во время занятий не превышал максимально допустимого для вашего возраста значения. Чтобы определить максимальную частоту пульса, из 220 вычтите возраст в годах. Например, для человека 50 лет максимальный пульс при физической нагрузке 170 ударов в минуту.
Здоровые взрослые люди должны заниматься умеренной физической активностью (ходьба, плавание, танцы и т.д.) 150 минут в неделю (2 часа 30 минут). Если у вас имеются хронические заболевания, обратитесь к врачу по лечебной физкультуре: в зависимости от состояния здоровья, врач подберёт вам комплекс упражнений нужной продолжительности и интенсивности.
Избавьтесь от вредных привычек. Алкоголь и курение отрицательно влияют на работу сердечной мышцы. Эти вещества вызывают спазм мелких сосудов — капилляров и артериол, в результате чего повышается артериальное давление и развивается кислородное голодание сердечной мышцы. Тахикардия становится постоянной, и развиваются заболевания сердечно-сосудистой системы.
Следите за здоровьем. Контролируйте свой вес, не реже 1 раза в год проходите обследования (ЭКГ, уровень глюкозы крови, уровень холестерина). Не отказывайтесь от профилактических осмотров и предложения пройти диспансеризацию.
Читайте также:
Гипертония: современный подход к лечению
Источник