Транспорт холестерина и триацилглицеридов
Содержание статьи
Транспорт холестерина и триацилглицеринов

ЗНАЕТЕ ЛИ ВЫ?
Жиры и холестерин, поступающие в организм с пищей или синтезированные в печени, должны транспортироваться в другие органы, где они используются. Проблема гидрофобности жиров и холестерина при транспорте решается с помощью образования транспортных частиц — липопротеинов, в которых триацилглицерины и эфиры холестерина взаимодействуют с амфифильными фосфолипидами и белками, обеспечивающими их растворимость. Липопротеины разделяются методом ультрацентрифугирования соответственно их плотности на четыре основных типа: хиломикроны — ХМ, липопротеины очень низкой плотности — ЛОНП, липопротеины низкой плотности — ЛНП, липопротеины высокой плотности — ЛВП. Существуют также промежуточные формы в метаболизме липопротеинов: хиломикроны остаточные (ХМост), ЛОНП остаточные (или липопротеины средней плотности — ЛСП).
Аполипопротеины — это белковая часть липопротеинов (апобелок). В состав липопротеина может входить один или несколько апобелков. Некоторые апобелки являются интегральной частью липопротеина, а другие могут перемещаться с одного липопротеина на другой. Апобелки обозначают буквами: А, В, С, Е. Апобелки выполняют разнообразные функции . Они могут служить лигандом для рецепторов клеток при использовании липопротеинов тканями или обеспечивать взаимодействие с ЛП—липазой. Изменение конформации как рецептора, так и лиганда — апобелка, по различным причинами приводит к нарушению использования липопротеинов и их накоплению в крови. Апобелки могут активировать ферменты , участвующие в обмене липидов (ЛП—липаза, ЛХАТ). Например, Апо—С11 является кофактором ЛП—липазы. Этот апобелок имеет специфический участок связывания с ЛП—липазой, а гидролиз ТАГ в составе ХМ и ЛОНП происходит при контакте липопротеина с ферментом. Апобелки выполняют также и структурную функцию . Примеры функции апобелков представлены в таблице:
Рецепторы липопротеинов
| Рецептор | Распознавание | Липопротеин | Ткань | Роль в обмене | Примечание |
| ХМост. | Apo—E | ХМост. | Печень | Переносит пищевые жиры в печень | Также называется apo—E рецептор |
| ЛВП | Неизвестно | ЛВП | Печень, возможно др. ткани | Присоединение ЛВП к клеткам | |
| ЛНП | Apo—B—100, apo—E | ЛНП, ЛСП | Печень, многие др. ткани | Удаление ЛНП, ЛСП из циркуляции | Способствует переносу холестерина из печени в ткани |
Затем в результате взаимодействия с ЛП—липазой хиломикроны теряют до 90% ТАГ и превращаются в ХМ остаточные, поглощение которых печенью осуществляется при участии рецепторного белка апо—Е. В печени пул холестерина составляется из синтезированного холестерина самими клетками и поступившего из остаточных хиломикронов.
Этот пул холестерина существует не только для собственных нужд печени, но и для снабжения других тканей. Холестерин печени вместе с жирами, синтезированными из глюкозы, включаются в ЛОНП и таким образом транспортируются кровью. После гидролиза жиров ЛП—липазой образуются ЛОНП остаточные, называемые ЛСП. Эти липопротеины либо поглощаются печенью, либо превращаются в ЛНП.
В клетках—потребителяххолестерина существуют рецепторы для ЛНП. Взаимодействие рецепторов с ЛНП происходит с помощью Апо—В—100, после чего ЛНП путем эндоцитоза поглощается клеткой. Потребление холестерина клеткой регулируется путем изменения количества рецепторов на поверхности клетки. При снижении потребности клетки в холестерине уменьшается количество рецепторов. Регулятором является сам холестерин, который репрессирует транскрипцию генов, соответствующих этим белкам. Липопротеины, циркулирующие в крови , обмениваются холестерином. Особенно активно это происходит между ЛНП и ЛВП, причем поток холестерина направлен в сторону ЛВП. Холестерин в виде свободного неэтерифицированного соединения находится в поверхностном монослое липопротеинов. ЛВП способны этерифицировать холестерин с помощью лецитин—холестерин—ацилтрансферазы (ЛХАТ). Этот фермент катализирует перенос ацильного остатка из b —положения фосфатидилхолина на холестерин. Эфир холестерина погружается внутрь ЛВП, освобождая место для новых молекул холестерина в поверхностном слое. Двусторонняя диффузия холестерина происходит и при контакте ЛВП с клетками, при этом ЛВП извлекают холестерин из мембран клеток. ЛВП, нагруженные холестерином, поглощаются в основном печенью путем эндоцитоза и там освобождают холестерин. Следовательно, ЛВП предупреждает накопление холестерина, а ЛНП обеспечивает клетку холестерином по мере потребности в нем. Таким способом поддерживается постоянство содержания холестерина в клетках. Нарушение соотношения между ЛНП и ЛВП может быть причиной гиперхолестеринемии .
Метаболизм желчных кислот
Синтез . Желчные кислоты — первичные (хенодезоксихолевая и холевая) образуются в клетках печени из холестерина.
После выделения в кишечник под влиянием бактерий они преобразуются во вторичные (литохолевая и дезоксихолевая). В кишечник желчные кислоты поступают в составе желчи в виде конъюгатов с глицином и таурином. Ранее описывались функции желчных кислот в процессе переваривания липидов. После переваривания и всасывания желчные кислоты возвращаются через воротную вену в печень, совершая такой цикл до 10 раз в сутки. Этот цикл называется кишечно—печеночная циркуляция желчных кислот . Постоянным компонентом желчи является холестерин. Как и желчные кислоты, он подвергается обратному всасыванию, но некоторое количество желчных кислот и холестерина теряются с калом. Для восполнения потери желчных кислот, выводимых с фекалиями, происходит постоянно синтез желчных кислот из холестерина. Получается, что удаление холестерина в свободном виде или в виде желчных кислот является единственным способом освобождения организма от него.
Источник
Холестерол используется как переносчик полиненасыщенных жирных кислот
Транспорт холестерола и его эфиров осуществляется липопротеинами низкой и высокой плотности.
Липопротеины высокой плотности
Общая характеристика
- образуются в печени de novo, в плазме крови при распаде хиломикронов, некоторое количество в стенке кишечника,
- в составе частицы примерно половину занимают белки, еще четверть фосфолипиды, остальное холестерин и ТАГ (50% белка, 25% ФЛ, 13% эфиров ХС и 5% свободного ХС, 7% ТАГ),
- структурным апобелком является апо А1, также содержат апоЕ и апоСII.
Функция
- Транспорт свободного ХС от тканей к печени.
- Фосфолипиды ЛПВП являются источником полиеновых кислот для синтеза клеточных фосфолипидов и эйкозаноидов.
Метаболизм
1. Синтезированные в печени частицы (насцентные или первичные ЛПВП) содержат в основном фосфолипиды и апобелки. Остальные липидные компоненты накапливаются в ЛПВП по мере метаболизма в плазме крови.
Новосинтезированные ЛПВП выглядят на электронных микрофотографиях как двухслойные диски из двух монослоев фосфолипидов (таблеткообразная форма). Синтез апоЕ и апоС происходит главным образом в печени, в отличие от апо А-I, образующегося как в печени, так и в тонком кишечнике.
2-3. В плазме крови насцентный ЛПВП сначала превращается в ЛПВП3 (условно его можно назвать «зрелый»). В этом превращении главным является то, что ЛПВП
- забирает от клеточных мембран свободный холестерин при непосредственном контакте или при участии специфических транспортных белков,
- взаимодействуя с мембранами клеток, отдает им часть фосфолипидов из своей оболочки, доставляя таким образом полиеновые жирные кислоты в клетки,
- тесно взаимодействует с ЛПНП и ЛПОНП, получая от них свободный холестерин. В обмен ЛПВП3 отдают эфиры ХС, образованные благодаря переносу жирной кислоты от фосфатидилхолина (ФХ) на холестерин (ЛХАТ-реакция, см п.4).
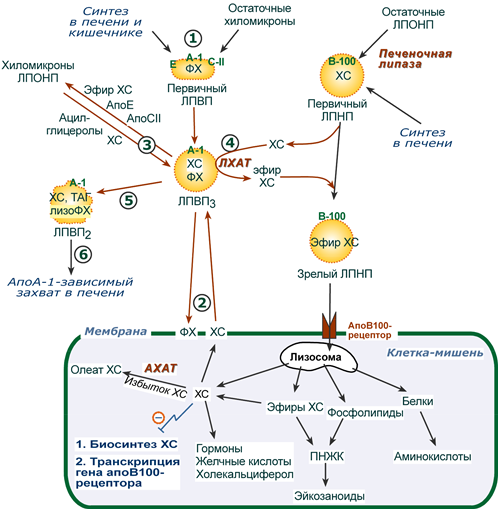
Транспорт холестерола и его эфиров в организме
(цифры соответствуют пунктам метаболизма ЛПВП по тексту)
4. Внутри ЛПВП активно протекает реакция при участии лецитин:холестерол-ацилтрансферазы (ЛХАТ-реакция). В этой реакции остаток полиненасыщенной жирной кислоты переносится от 2-го положения фосфатидилхолина (из оболочки самого ЛПВП) на получаемый свободный холестерин с образованием лизофосфатидилхолина (лизоФХ) и эфиров ХС. ЛизоФХ остается внутри ЛПВП, эфир холестерина отправляется в ЛПНП.
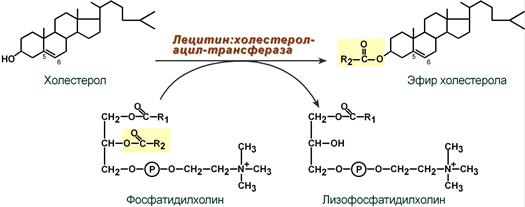
Реакция этерификации холестерола
при участии лецитин:холестерол-ацилтрансферазы
5. В результате первичный ЛПВП постепенно, через зрелую форму ЛПВП3, преобразуется в ЛПВП2 (остаточный, ремнантный). При этом происходят и дополнительные события:
- взаимодействуя с разными формами ЛПОНП и ХМ, ЛПВП получают ацил-глицеролы (МАГ, ДАГ, ТАГ), и обмениваются холестерином и его эфирами,
- ЛПВП отдают апоЕ- и апоСII-белки на первичные формы ЛПОНП и ХМ, и потом забирают обратно апоСII-белки от остаточных форм.
Таким образом, при метаболизме ЛПВП в нем происходит накопление свободного ХС, МАГ, ДАГ, ТАГ, лизоФХ и утрата фосфолипидной оболочки. Функциональные способности ЛПВП снижаются.
6. Далее ЛПВП2 захватывается гепатоцитами при помощи апоА-1-рецептора, происходит эндоцитоз и частица разрушается.
Липопротеины низкой плотности
Общая характеристика
- образуются в гепатоцитах de novo и в сосудистой системе печени под воздействием печеночной ТАГ-липазы из ЛПОНП,
- в составе преобладают холестерол и его эфиры, другую половину массы делят белки и фосфолипиды (38% эфиров ХС, 8% свободного ХС, 25% белки, 22% фосфолипидов, 7% триацилглицеролов),
- основным апобелком является апоВ-100,
- нормальное содержание в крови 3,2-4,5 г/л,
- самые атерогенные.
Функция
1. Транспорт холестерола в клетки, использующих его
- для реакций синтеза половых гормонов (половые железы), глюкокортикоидов и минералокортикоидов (кора надпочечников),
- для превращения в холекальциферол (кожа),
- для образования желчных кислот (печень),
- для выведения в составе желчи (печень).
2. Транспорт полиеновых жирных кислот в виде эфиров ХС в некоторые клетки рыхлой соединительной ткани (фибробласты, тромбоциты, эндотелий, гладкомышечные клетки), в эпителий гломерулярной мембраны почек, в клетки костного мозга, в клетки роговицы глаз, в нейроциты, в базофилы аденогипофиза.
Клетки рыхлой соединительной ткани активно синтезируют эйкозаноиды. Поэтому им необходим постоянный приток полиненасыщенных жирных кислот (ПНЖК), что осуществляется через апо-В-100-рецептор, т.е. регулируемым поглощением ЛПНП, которые несут ПНЖК в составе эфиров холестерола.
Особенностью клеток, поглощающих ЛПНП, является наличие лизосомальных кислых гидролаз, расщепляющих эфиры ХС. У других клеток таких ферментов нет.
Иллюстрацией значимости транспорта ПНЖК в указанные клетки служит ингибирование салицилатами фермента циклооксигеназы, образующей эйкозаноиды из ПНЖК. Салицилаты успешно применяются в кардиологии для подавления синтеза тромбоксанов и снижения тромбообразования, при лихорадке, как жаропонижающее средство за счет расслабления гладких мышц сосудов кожи и повышения теплоотдачи. Однако одним из побочных эффектов тех же салицилатов является подавление синтеза простагландинов в почках и снижение почечного кровобращения.
Также в мембраны всех клеток, как сказано выше (см «Метаболизм ЛПВП»), ПНЖК могут переходить в составе фосфолипидов от оболочки ЛПВП.
Метаболизм
1. В крови первичные ЛПНП взаимодействуют с ЛПВП, отдавая свободный ХС и получая этерифицированный. В результате в них происходит накопление эфиров ХС, увеличение гидрофобного ядра и «выталкивание» белка апоВ-100 на поверхность частицы. Таким образом, первичный ЛПНП переходит в зрелый.
2. На всех клетках, использующих ЛПНП, имеется высокоафинный рецептор, специфичный к ЛПНП – апоВ-100-рецептор. Около 50% ЛПНП взаимодействует с апоВ-100-рецепторами разных тканей и примерно столько же поглощается гепатоцитами.
3. При взаимодействии ЛПНП с рецептором происходит эндоцитоз липопротеина и его лизосомальный распад на составные части – фосфолипиды, белки (и далее до аминокислот), глицерол, жирные кислоты, холестерол и его эфиры.
- ХС превращается в гормоны или включается в состав мембран,
- излишки мембранного ХС удаляются с помощью ЛПВП,
- принесенные с эфирами ХС ПНЖК используются для синтеза эйкозаноидов или фосфолипидов.
- при невозможности удалить ХС часть его этерифицируется с олеиновой или линолевой кислотами ферментом ацил-SКоА:холестерол-ацилтрансферазой (АХАТ-реакция),
Синтез олеата холестерола при участии
ацил-SKoA-холестерол-ацилтрансферазы
На количество апоВ-100-рецепторов влияют гормоны:
- инсулин, тиреоидные и половые гормоны стимулируют синтез этих рецепторов,
- глюкокортикоиды уменьшают их количество.
Источник
Транспорт холестерина и триацилглицеринов

Главная
Обратная связь
Дисциплины:
Жиры и холестерин, поступающие в организм с пищей или синтезированные в печени, должны транспортироваться в другие органы, где они используются. Проблема гидрофобности жиров и холестерина при транспорте решается с помощью образования транспортных частиц — липопротеинов, в которых триацилглицерины и эфиры холестерина взаимодействуют с амфифильными фосфолипидами и белками, обеспечивающими их растворимость. Липопротеины разделяются методом ультрацентрифугирования соответственно их плотности на четыре основных типа: хиломикроны — ХМ, липопротеины очень низкой плотности — ЛОНП, липопротеины низкой плотности — ЛНП, липопротеины высокой плотности — ЛВП. Существуют также промежуточные формы в метаболизме липопротеинов: хиломикроны остаточные (ХМост), ЛОНП остаточные (или липопротеины средней плотности — ЛСП).
Свойства липопротеинов плазмы крови
Аполипопротеины — это белковая часть липопротеинов (апобелок). В состав липопротеина может входить один или несколько апобелков. Некоторые апобелки являются интегральной частью липопротеина, а другие могут перемещаться с одного липопротеина на другой. Апобелки обозначают буквами: А, В, С, Е. Апобелки выполняют разнообразные функции . Они могут служитьлигандом для рецепторов клеток при использовании липопротеинов тканями или обеспечивать взаимодействие с ЛП—липазой. Изменение конформации как рецептора, так и лиганда — апобелка, по различным причинами приводит к нарушению использования липопротеинов и их накоплению в крови. Апобелки могут активировать ферменты , участвующие в обмене липидов (ЛП—липаза, ЛХАТ). Например, Апо—С11 является кофактором ЛП—липазы. Этот апобелок имеет специфический участок связывания с ЛП—липазой, а гидролиз ТАГ в составе ХМ и ЛОНП происходит при контакте липопротеина с ферментом. Апобелки выполняют также и структурную функцию . Примеры функции апобелков представлены в таблице:
Рецепторы липопротеинов
Транспорт липопротеинов
В клетках слизистой кишечника экзогенный холестерин и ТАГ встраиваются в хиломикроны и далее транспортируются кровью.
Состав и свойства липопротеинов
Затем в результате взаимодействия с ЛП—липазой хиломикроны теряют до 90% ТАГ и превращаются в ХМ остаточные, поглощение которых печенью осуществляется при участии рецепторного белка апо—Е. В печени пул холестерина составляется из синтезированного холестерина самими клетками и поступившего из остаточных хиломикронов.
Транспортная функция липопротеинов
Этот пул холестерина существует не только для собственных нужд печени, но и для снабжения других тканей. Холестерин печени вместе с жирами, синтезированными из глюкозы, включаются в ЛОНП и таким образом транспортируются кровью. После гидролиза жиров ЛП—липазой образуются ЛОНП остаточные, называемые ЛСП. Эти липопротеины либо поглощаются печенью, либо превращаются в ЛНП.
В клетках—потребителяххолестерина существуют рецепторы для ЛНП. Взаимодействие рецепторов с ЛНП происходит с помощью Апо—В—100, после чего ЛНП путем эндоцитоза поглощается клеткой. Потребление холестерина клеткой регулируется путем изменения количества рецепторов на поверхности клетки. При снижении потребности клетки в холестерине уменьшается количество рецепторов. Регулятором является сам холестерин, который репрессирует транскрипцию генов, соответствующих этим белкам. Липопротеины, циркулирующие в крови, обмениваются холестерином. Особенно активно это происходит между ЛНП и ЛВП, причем поток холестерина направлен в сторону ЛВП. Холестерин в виде свободного неэтерифицированного соединения находится в поверхностном монослое липопротеинов. ЛВП способны этерифицировать холестерин с помощью лецитин—холестерин—ацилтрансферазы (ЛХАТ). Этот фермент катализирует перенос ацильного остатка из b —положения фосфатидилхолина на холестерин. Эфир холестерина погружается внутрь ЛВП, освобождая место для новых молекул холестерина в поверхностном слое. Двусторонняя диффузия холестерина происходит и при контакте ЛВП с клетками, при этом ЛВП извлекают холестерин из мембран клеток. ЛВП, нагруженные холестерином, поглощаются в основном печенью путем эндоцитоза и там освобождают холестерин. Следовательно, ЛВП предупреждает накопление холестерина, а ЛНП обеспечивает клетку холестерином по мере потребности в нем. Таким способом поддерживается постоянство содержания холестерина в клетках. Нарушение соотношения между ЛНП и ЛВП может быть причиной гиперхолестеринемии .
Источник
Триглицериды
Триглицериды – жиры, один из основных источников энергии для клеток организма. Повышение их уровня увеличивает риск заболевания сердца и сосудов, а также риск развития острого панкреатита.
Синонимы русские
Липиды крови, нейтральные жиры, ТГ.
Синонимы английские
TG, Trig, Triglycerides.
Метод исследования
Колориметрический фотометрический метод.
Единицы измерения
Ммоль/л (миллимоль на литр).
Какой биоматериал можно использовать для исследования?
Венозную кровь.
Как правильно подготовиться к исследованию?
- Не принимать пищу в течение 12 часов до исследования.
- Исключить физическое и эмоциональное перенапряжение и не курить 30 минут до исследования.
Общая информация об исследовании
Триглицериды – это жиры, которые являются основным источником энергии для организма. Большая часть триглицеридов содержится в жировой ткани, однако часть из них находится в крови, обеспечивая мышцы энергией. После еды уровень триглицеридов повышается, так как организм превращает энергию, которая сейчас не требуется, в жир. Триглицериды всасываются в кишечнике и, транспортируясь через кровь, откладываются в жировой ткани про запас. Между приемами пищи они сжигаются, высвобождая энергию для организма.
Так как триглицериды нерастворимы в воде, они переносятся в крови с белком в виде комплекса, который называется липопротеином. Есть несколько типов липопротеинов, различающихся пропорциями входящих в их состав компонентов:
- липопротеины очень низкой плотности (ЛПОНП),
- липопротеины низкой плотности (ЛПНП),
- липопротеины высокой плотности (ЛПВП).
Большинство триглицеридов в организме переносятся липопротеинами очень низкой плотности (ЛПОНП).
Увеличение количества триглицеридов повышает риск развития сердечно-сосудистых заболеваний, хотя их причины до конца не выяснены. Существует ряд факторов, способствующих этому: снижение двигательной активности, избыточная масса тела, курение, злоупотребление алкоголем, а также сахарный диабет.
Кроме того, триглицериды значительно повышают риск развития острого воспаления поджелудочной железы – острого панкреатита.
Для чего используется исследование?
- Чтобы оценить риск развития атеросклероза и проблем с сердцем и сосудами. Атеросклероз – процесс роста внутри сосудов бляшек, которые могут ограничивать кровоток или полностью перекрывать просвет сосуда.
- Для контроля за эффективностью диеты со сниженным количеством животных жиров и наблюдения за уровнем липидов крови после назначения препаратов, снижающих уровень триглицеридов и холестерола (холестерина).
Когда назначается исследование?
- Вместе с тестом на общий холестерол или в составе липидограммы, которая также включает определение уровня ХС ЛПНП, ХС ЛПОНП, ХС ЛПВП, триглицеридов и коэффициента атерогенности. Липидограмму рекомендуется сдавать всем взрослым старше 20 лет не реже одного раза в 5 лет.
- При плановых профилактических осмотрах или чаще (несколько раз в год), если человеку предписана диета с ограничением приема животных жиров и/или он принимает лекарства, снижающие уровень триглицеридов и холестерола. В этих случаях проверяют, достигается ли целевой уровень липидов и, соответственно, снижается ли риск сердечно-сосудистых заболеваний.
- Особенно важно проверять триглицериды при сахарном диабете, так как колебания уровня сахара способствует повышению триглицеридов.
- Если в жизни пациента присутствует один или несколько факторов риска развития сердечно-сосудистых заболеваний:
- курение,
- возраст (мужчины старше 45 лет, женщины старше 55 лет),
- повышенное артериальное давление (140/90 мм. рт. ст и выше),
- повышенный холестерол или сердечно-сосудистые заболевания у других членов семьи (инфаркт или инсульт у ближайшего родственника мужского пола моложе 55 лет или женского моложе 65 лет),
- ишемическая болезнь сердца, инфаркт сердечной мышцы или инсульт,
- сахарный диабет,
- избыточная масса тела,
- злоупотребление алкоголем,
- прием большого количества пищи, содержащей животные жиры,
- низкая физическая активность.
- Если у ребенка в семье были случаи повышенного холестерола или заболеваний сердца в молодом возрасте, то впервые анализ на холестерол рекомендуется сдавать в возрасте от 2 до 10 лет.
Что означают результаты?
Референсные значения (норма триглицеридов):
Согласно клиническим рекомендациям1, уровень
«Диагностика и коррекция нарушений липидного обмена с целью профилактики и лечения атеросклероза. Российские рекомендации, VII пересмотр. 2020».
«2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk».
Интерпретация результатов должна производиться с учетом других анализов, входящих в липидограмму.
Причины повышения уровня триглицеридов (гипертриглицеридемии)
Гипертриглицеридемия может быть результатом наследственной предрасположенности или избыточного приема с пищей животных жиров. У большинства людей с повышенным холестерином в той или иной мере задействованы оба фактора.
Перед назначением лечения необходимо исключить другие причины повышенного содержания триглицеридов:
- алкоголизм,
- хроническое воспаление почек, приводящее к нефротическому синдрому,
- хроническая почечная недостаточность,
- снижение функции щитовидной железы (гипотиреоз),
- плохо вылеченный сахарный диабет,
- панкреатит,
- инфаркт миокарда – в этом случае повышенные уровни могут сохраняться до нескольких месяцев,
- подагра.
Пониженный уровень триглицеридов (гипотриглицеридемия) особого клинического значения не имеет. Может встречаться при следующих состояниях:
- наследственная гиполипропротеинемия,
- повышение функции щитовидной железы (гипертиреоз),
- нарушения всасывания в кишечнике,
- хроническая обструктивная болезнь легких,
- инфаркт мозга.
Что может влиять на результат?
Уровень триглицеридов может оставаться значительно (до 5-10 раз) повышенным даже через несколько часов после приема пищи.
Показатели проб крови, взятой натощак в разное время, также могут быть неодинаковыми. У некоторых людей уровень триглицеридов меняется на 40 % в течение одного месяца. Это явление называется биологической вариацией и отражает нормальные колебания метаболизма холестерола в организме. В итоге единичное измерение не всегда отражает «обычный» уровень триглицеридов, поэтому иногда требуется пересдача анализа.
Повышают уровень триглицеридов:
- богатая жирами пища,
- прием алкоголя,
- беременность (анализ следует сдавать по меньшей мере через 6 недель после родов),
- оральные контрацептивы, холестирамин, фуросемид, верошпирон, кордарон, кортикостероиды.
Снижают уровень триглицеридов:
- интенсивная физическая нагрузка,
- статины, метформин.
Важные замечания
- Анализ на триглицериды необходимо сдавать, когда человек относительно здоров. После острого заболевания, инфаркта, хирургической операции необходимо подождать как минимум 6 недель.
- Убедительных доказательств того, что снижение уровня триглицеридов уменьшает риск развития сердечно-сосудистых заболеваний, пока нет. Однако у тех, у кого ХС ЛПНП выше нормы или ХС ЛПВП ниже нормы, повышенный уровень триглицеридов увеличивает риск развития ишемической болезни сердца.
- В США липиды измеряются в миллиграммах на децилитр, в России и в Европе – в миллимолях на литр. Пересчет осуществляется по формуле: ТГ (мг/дл) = ТГ (ммоль/л) × 38,5 или ТГ(ммоль/л) = ТГ (мг/дл) х 0,0259.
Также рекомендуется
- Холестерол общий
- Холестерол – липопротеины высокой плотности (ЛПВП)
- Холестерол – липопротеины низкой плотности (ЛПНП)
- Коэффициент атерогенности
- Аполипопротеин A1
- Аполипопротеин B
Кто назначает исследование?
Врач общей практики, терапевт, кардиолог.
Источник