Транспорт холестерина лпвп в печень
Содержание статьи
Холестерол используется как переносчик полиненасыщенных жирных кислот
Транспорт холестерола и его эфиров осуществляется липопротеинами низкой и высокой плотности.
Липопротеины высокой плотности
Общая характеристика
- образуются в печени de novo, в плазме крови при распаде хиломикронов, некоторое количество в стенке кишечника,
- в составе частицы примерно половину занимают белки, еще четверть фосфолипиды, остальное холестерин и ТАГ (50% белка, 25% ФЛ, 13% эфиров ХС и 5% свободного ХС, 7% ТАГ),
- структурным апобелком является апо А1, также содержат апоЕ и апоСII.
Функция
- Транспорт свободного ХС от тканей к печени.
- Фосфолипиды ЛПВП являются источником полиеновых кислот для синтеза клеточных фосфолипидов и эйкозаноидов.
Метаболизм
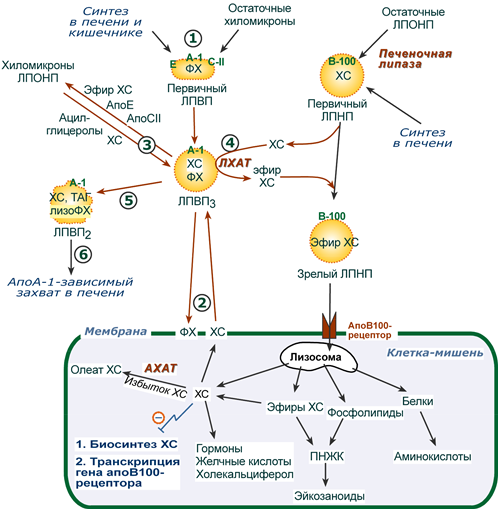
1. Синтезированные в печени частицы (насцентные или первичные ЛПВП) содержат в основном фосфолипиды и апобелки. Остальные липидные компоненты накапливаются в ЛПВП по мере метаболизма в плазме крови.
Новосинтезированные ЛПВП выглядят на электронных микрофотографиях как двухслойные диски из двух монослоев фосфолипидов (таблеткообразная форма). Синтез апоЕ и апоС происходит главным образом в печени, в отличие от апо А-I, образующегося как в печени, так и в тонком кишечнике.
2-3. В плазме крови насцентный ЛПВП сначала превращается в ЛПВП3 (условно его можно назвать «зрелый»). В этом превращении главным является то, что ЛПВП
- забирает от клеточных мембран свободный холестерин при непосредственном контакте или при участии специфических транспортных белков,
- взаимодействуя с мембранами клеток, отдает им часть фосфолипидов из своей оболочки, доставляя таким образом полиеновые жирные кислоты в клетки,
- тесно взаимодействует с ЛПНП и ЛПОНП, получая от них свободный холестерин. В обмен ЛПВП3 отдают эфиры ХС, образованные благодаря переносу жирной кислоты от фосфатидилхолина (ФХ) на холестерин (ЛХАТ-реакция, см п.4).
Транспорт холестерола и его эфиров в организме
(цифры соответствуют пунктам метаболизма ЛПВП по тексту)
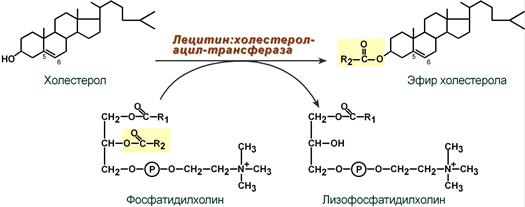
4. Внутри ЛПВП активно протекает реакция при участии лецитин:холестерол-ацилтрансферазы (ЛХАТ-реакция). В этой реакции остаток полиненасыщенной жирной кислоты переносится от 2-го положения фосфатидилхолина (из оболочки самого ЛПВП) на получаемый свободный холестерин с образованием лизофосфатидилхолина (лизоФХ) и эфиров ХС. ЛизоФХ остается внутри ЛПВП, эфир холестерина отправляется в ЛПНП.
Реакция этерификации холестерола
при участии лецитин:холестерол-ацилтрансферазы
5. В результате первичный ЛПВП постепенно, через зрелую форму ЛПВП3, преобразуется в ЛПВП2 (остаточный, ремнантный). При этом происходят и дополнительные события:
- взаимодействуя с разными формами ЛПОНП и ХМ, ЛПВП получают ацил-глицеролы (МАГ, ДАГ, ТАГ), и обмениваются холестерином и его эфирами,
- ЛПВП отдают апоЕ- и апоСII-белки на первичные формы ЛПОНП и ХМ, и потом забирают обратно апоСII-белки от остаточных форм.
Таким образом, при метаболизме ЛПВП в нем происходит накопление свободного ХС, МАГ, ДАГ, ТАГ, лизоФХ и утрата фосфолипидной оболочки. Функциональные способности ЛПВП снижаются.
6. Далее ЛПВП2 захватывается гепатоцитами при помощи апоА-1-рецептора, происходит эндоцитоз и частица разрушается.
Липопротеины низкой плотности
Общая характеристика
- образуются в гепатоцитах de novo и в сосудистой системе печени под воздействием печеночной ТАГ-липазы из ЛПОНП,
- в составе преобладают холестерол и его эфиры, другую половину массы делят белки и фосфолипиды (38% эфиров ХС, 8% свободного ХС, 25% белки, 22% фосфолипидов, 7% триацилглицеролов),
- основным апобелком является апоВ-100,
- нормальное содержание в крови 3,2-4,5 г/л,
- самые атерогенные.
Функция
1. Транспорт холестерола в клетки, использующих его
- для реакций синтеза половых гормонов (половые железы), глюкокортикоидов и минералокортикоидов (кора надпочечников),
- для превращения в холекальциферол (кожа),
- для образования желчных кислот (печень),
- для выведения в составе желчи (печень).
2. Транспорт полиеновых жирных кислот в виде эфиров ХС в некоторые клетки рыхлой соединительной ткани (фибробласты, тромбоциты, эндотелий, гладкомышечные клетки), в эпителий гломерулярной мембраны почек, в клетки костного мозга, в клетки роговицы глаз, в нейроциты, в базофилы аденогипофиза.
Клетки рыхлой соединительной ткани активно синтезируют эйкозаноиды. Поэтому им необходим постоянный приток полиненасыщенных жирных кислот (ПНЖК), что осуществляется через апо-В-100-рецептор, т.е. регулируемым поглощением ЛПНП, которые несут ПНЖК в составе эфиров холестерола.
Особенностью клеток, поглощающих ЛПНП, является наличие лизосомальных кислых гидролаз, расщепляющих эфиры ХС. У других клеток таких ферментов нет.
Иллюстрацией значимости транспорта ПНЖК в указанные клетки служит ингибирование салицилатами фермента циклооксигеназы, образующей эйкозаноиды из ПНЖК. Салицилаты успешно применяются в кардиологии для подавления синтеза тромбоксанов и снижения тромбообразования, при лихорадке, как жаропонижающее средство за счет расслабления гладких мышц сосудов кожи и повышения теплоотдачи. Однако одним из побочных эффектов тех же салицилатов является подавление синтеза простагландинов в почках и снижение почечного кровобращения.
Также в мембраны всех клеток, как сказано выше (см «Метаболизм ЛПВП»), ПНЖК могут переходить в составе фосфолипидов от оболочки ЛПВП.
Метаболизм
1. В крови первичные ЛПНП взаимодействуют с ЛПВП, отдавая свободный ХС и получая этерифицированный. В результате в них происходит накопление эфиров ХС, увеличение гидрофобного ядра и «выталкивание» белка апоВ-100 на поверхность частицы. Таким образом, первичный ЛПНП переходит в зрелый.
2. На всех клетках, использующих ЛПНП, имеется высокоафинный рецептор, специфичный к ЛПНП – апоВ-100-рецептор. Около 50% ЛПНП взаимодействует с апоВ-100-рецепторами разных тканей и примерно столько же поглощается гепатоцитами.
3. При взаимодействии ЛПНП с рецептором происходит эндоцитоз липопротеина и его лизосомальный распад на составные части – фосфолипиды, белки (и далее до аминокислот), глицерол, жирные кислоты, холестерол и его эфиры.
- ХС превращается в гормоны или включается в состав мембран,
- излишки мембранного ХС удаляются с помощью ЛПВП,
- принесенные с эфирами ХС ПНЖК используются для синтеза эйкозаноидов или фосфолипидов.
- при невозможности удалить ХС часть его этерифицируется с олеиновой или линолевой кислотами ферментом ацил-SКоА:холестерол-ацилтрансферазой (АХАТ-реакция),
Синтез олеата холестерола при участии
ацил-SKoA-холестерол-ацилтрансферазы
На количество апоВ-100-рецепторов влияют гормоны:
- инсулин, тиреоидные и половые гормоны стимулируют синтез этих рецепторов,
- глюкокортикоиды уменьшают их количество.
Источник
Что значит холестерин ЛПВП?
Что такое липопротеины высокой плотности (ЛПВП) и чем они отличаются от «плохого холестерина» (ЛПНП)?
ЛПВП — это липопротеины высокой плотности. Они известны как «хороший холестерин», который способен очистить сосуды и является профилактикой атеросклероза. Это полная противоположность плохому аналогу — ЛПНП.
Необходимо знать, чем такие родственные вещества похожи и чем отличаются, почему ЛПВП нужно повышать, а ЛПНП — понижать.
Какой бывает холестерин?
Практически все липопротеины вырабатываются в организме печенью. Это вещество помогает образовывать гормоны, вырабатывать желчь, участвует в формировании клеточных мембран.
Существует несколько видов липопротеинов, каждый из которых влияет на организм по-своему:
- ЛПОНП — липопротеины очень низкой плотности. Наиболее крупные частицы размером до 80 нм.
- ЛПНП — частицы низкой плотности и чуть меньшего размера.
- ЛПВП — протеины высокой плотности, состоят практически из белковой части и имеют совсем небольшой размер 11-12 нм.
Внимание! Главная функция ЛПВП — транспортировать лишний холестерол на переработку к печени.
В здоровом организме на долю частиц вещества высокой плотности приходится 30%. Если частицы с низкой плотностью превышают норму, то появляется риск развития инфаркта, инсульта, засоренности сосудов холестериновыми бляшками.
Показатели нормы ЛПВП в крови
При анализе крови лаборант делает липидограмму, по которой выявляет соотношение полезных и вредных частиц. Низкое содержание полезного вещества увеличивает риск развития инфаркта или инсульта на 30–50%.
Когда уровень плохого вещества выше уровня хорошего, повышается показатель антерогенности. Причиной могут быть:
- патологии печени;
- генетический фактор;
- хроническая почечная недостаточность;
- сахарный диабет;
- холестаз.
Показатели нормы полезных липопротеинов условны и показывают риск возникновения патологии сердца и сосудов. При показателях меньше 1 ммоль/л у мужчин и 1,3 ммоль/л у женщин риск таких заболеваний велик, при них следует заняться здоровьем.
Внимание! Если анализ показывает 1,55 ммоль/л хорошего холестерина, атеросклероз человеку практически не грозит.
Как повысить уровень хорошего холестерина?
Чтобы почистить сосуды и снизить риск развития атеросклероза с последующими осложнениями, рекомендуется воспользоваться одним из способов по повышению уровня ЛПВП.
Повысить частоту и интенсивность физических нагрузок
Именно активный образ жизни способствует повышению уровня полезных липопротеинов в первую очередь. Это хороший способ профилактики атеросклероза. Достаточно практиковать утреннюю пробежку, можно записаться в спортзал, если позволяет подготовка — поднимать железо.
Потеря лишнего веса
Для людей, страдающих от избыточного веса, первая помощи при пониженном показателе ЛПВП — похудение. Для этого хорошо совмещать физические нагрузки и правильное питание.
В редких случаях может помочь хирургическое вмешательство. Также хорошо применять народные средства, разгоняющие метаболизм.
Отказаться от курения
Эта пагубная привычка способна значительно снизить уровень полезного вещества и вызвать сужение сосудов, атеросклероз, инсульт.
Рыбий жир, рыба и омега-3 кислоты в рационе
Повышение количества употребляемых омега-3 жирных кислот может в значительной мере снизить показатели вредных липопротеинов и повысить уровень полезных.
Снизить уровень потребления сахара и низких углеводов
Эти вещества нарушают процессы метаболизма и способствуют снижению необходимых частиц в составе крови.
Внимание! Необходимо чаще пользоваться оливковым и соевым маслами, поскольку они наиболее полезны для сосудов и сердца.
Отказ от ответсвенности
Обращаем ваше внимание, что вся информация, размещённая на сайте
Prowellness предоставлена исключительно в ознакомительных целях и не является персональной программой, прямой рекомендацией к действию или врачебными советами. Не используйте данные материалы для диагностики, лечения или проведения любых медицинских манипуляций. Перед применением любой методики или употреблением любого продукта проконсультируйтесь с врачом. Данный сайт не является специализированным медицинским порталом и не заменяет профессиональной консультации специалиста. Владелец Сайта не несет никакой ответственности ни перед какой стороной, понесший косвенный или прямой ущерб в результате неправильного использования материалов, размещенных на данном ресурсе.
Источник
ТЕМА 8.14. РОЛЬ ЛИПОПРОТЕИНОВ В ТРАНСПОРТЕ
ХОЛЕСТЕРОЛА
1. В транспорте холестерола между различными органами участвуют все типы липопротеинов, однако их функции различны. Так, холестерол, полученный с пищей (экзогенный холестерол), в клетках кишечника включается в состав хиломикронов (рис. 8.3) как в форме свободного холестерола, так и в виде эфиров, синтезированных в слизистой кишечника под действием фермента АХАТ. В крови зрелые хиломикроны подвергаются действию ЛП-липазы, которая гидролизует содержащиеся в них жиры. Образующиеся в результате хиломикроны остаточные (ремнантные частицы), содержащие холестерол, захватываются гепатоцитами.
2. В печени экзогенный холестерол вместе с эндогенным, синтезированным в этом органе, образуют общий «пул». В печени холестерол вместе с ТАГ упаковывается в ЛПОНП незрелые, в которых главным белком является апопротеин В-100 (рис. 8.37). В формировании ЛПОНП (и хиломикронов) участвует также микросомальный белок, транспортирующий ТАГ, синтезированные в печени и кишечнике, внутрь ЛПОНП и хиломикронов. Дефект этого белка приводит к наследственному заболеванию (а^-липопротеинемии). При этом заболевании нарушается формирование хиломикронов в кишечнике и
ЛПОНП в печени.
3. В крови белки — апоЕ и апоС-II переносятся с поверхности ЛПВП на ЛПОНП; ЛПОНП превращаются таким образом в зрелые и на них начинает действовать ЛП-липаза (рис. 8.37). По мере уменьшения содержания ТАГ в составе ЛПОНП они превращаются в ЛППП; ЛП-липаза продолжает действовать на ЛППП, гидролизуя жиры, и ЛППП превращаются в ЛПНП. На ЛППП действует также печеночная липаза, гидролизуя жиры в их составе. АпоС-II по мере уменьшения содержания жиров в ЛППП переносится обратно на ЛПВП. Содержание холестерола и его эфиров в ЛПНП достигает -50%, и ЛПНП захватываются по механизму эндоцитоза различными клетками, в том числе и гепатоцитами, с помощью ЛПНП-рецепторов, взаимодействующих с апоВ-100 и апо Е.
Рис. 8.37. Транспорт эндогенного холестерола из печени в периферические непеченочные ткани
Холестерол и его эфиры из печени выходят в составе ЛПОНП незрелых. После переноса апо С-II и апо Е с ЛПВП на ЛПОНП они превращаются в зрелые и подвергаются действию ЛП-липазы, находящейся на стенках капилляров. В результате ТАГ гидролизуются и удаляются из ЛПОНП, жирные кислоты и глицерол поступают в различные ткани, а ЛПОНП превращаются в ЛПНП, которые захватываются клетками через специфические ЛПНП рецепторы
4. В «обратном» транспорте холестерола, т.е. выведении избытка холестерола из тканей и крови в печень, главную роль играют ЛПВП. Они синтезируются в виде ЛПВП предшественников в печени и, в небольшом количестве, — в тонкой кишке. Эти липопротеины практически не содержат холестерола, но включают значительное количество фосфолипидов и апопротеинов Е, С-II, А-I, А-II. Незрелые ЛПВП внешне похожи на диски, состоящие из бислоя фосфолипидов, с включенными в него апопротеинами (рис. 8.38).
Рис. 8.38. «Обратный транспорт» холестерола в печень:
Апопротеины: А-I, Е, С-II; ЛХАТ — лецитинхолестеролацилтрансфераза; ЭХ — эфиры холестерола; БПЭХ — белок, переносящий эфиры холестерола; SR-B1 — «скэвенджер» рецепторы; ПЛ — печеночная липаза; ЛПЛ — липопротеинлипаза; АВС1 — АТФсвязывающий кассетный белок 1 (имеет такое название из-за своей структуры). Основные пути поступления избытка эфиров холестерола обратно в печень в составе:
• ремнантных липопротеинов, содержащих апоЕ (хиломикроны остаточные, ЛПНП и ЛППП), которые узнаются ЛПНП-рецепторами;
• из ЛПВП2, подвергающихся действию печеночной липазы на поверхности гепатоцитов, путем переноса эфиров холестерола в гепатоциты через «скэвенджер»-рецепторы
После поступления в кровь ЛПВП сначала выполняют функцию донора апоС-II и апоЕ для липопротеинов, содержащих большое количество ТАГ: ХМ и ЛПОНП. Затем ЛПВП начинают «сбор» избытка холестерола из мембран клеток и других липопротеинов крови.
Для этого к поверхности ЛПВП прикрепляется фермент — ЛХАТ- лецитинхолестеролацилтрансфераза, который активируется белком апоА-I и катализирует реакцию:
Эта реакция происходит при контакте ЛПВП с другими липопротеинами. Образовавшиеся гидрофобные эфиры холестерола погружаются в сердцевину ЛПВП, и частицы приобретают сферическую форму, увеличиваются в размерах и превращаются в ЛПВП3. В переносе холестерола из мембран клеток в ЛПВП участвуют еще несколько белков. ЛПВП могут взаимодействовать с поверхностью клеток с помощью апоА-I или апоЕ. Присутствующий в мембранах клеток белок АВС1 (АТФ-связывающией кассетный белок 1) переносит холестерол с мембраны клетки на ЛПВП, где холестерол подвергается действию ЛХАТ и в виде эфиров холестерола накапливается внутри ЛПВП3.
Далее эфиры холестерола транспортируются с ЛПВП3 на ЛПНП или ЛПОНП с помощью «белка, переносящего эфиры холестерола» (БПЭХ) или путем обмена с ТАГ, которые из ЛПОНП переносятся на ЛПВП. Последние увеличиваются в размере и превращаются в ЛПВП2. Эти частицы подвергаются действию печеночной липазы, гидролизующей ТАГ в ЛПВП2, и они превращаются опять в ЛПВП3.
Поступление эфиров холестерола, собранных с помощью ЛПВП, в печень осуществляется в основном через:
• ЛПНП-рецепторы по механизму эндоцитоза (эти рецепторы узнают апоВ-100 и апоЕ, которые имеются на ЛПНП, ремнантных ХМ и ЛПОНП);
• «скэвенджер»-рецепторы (SR-BI), когда эфиры холестерола переносятся непосредственно с ЛПВП в гепатоциты после действия на ЛПВП печеночной липазы;
• в меньшей степени эфиры холестерола поступают путем эндоцитоза ЛПВП при взаимодействии их апоЕ с рецепторами.
Таким образом, ЛПВП выполняют функцию удаления избытка холестерола из крови и тканей с последующей доставкой его в печень, поэтому ЛПВП оказывают антиатерогенное действие на организм. Благодаря этому свойству врачи часто называют холестерол, находящийся в ЛПВП — «хорошим», а холестерол в ЛПНП «плохим», так как повышение содержания ЛПНП в крови является фактором развития атеросклероза.
ЛПНП и ЛПВП, в отличие от хиломикронов (рис. 8.5), постоянно присутствуют в крови.
5. Избыток холестерола, поступивший в печень, частично превращается в желчные кислоты (рис. 8.36) и удаляется из организма с фекалиями, частично выводится с фекалиями в неизмененном виде. Другими путями из организма выводится лишь небольшое количество холестерола
(рис. 8.31).
Источник
ОБМЕН, РОЛЬ И ТРАНСПОРТ ХОЛЕСТЕРИНА — Студопедия
В сутки в организме синтезируется около 1 г холестерина (рис.10). Основное место синтеза – печень (до 80%), меньше синтезируется в кишечнике, коже и других тканях. С пищей поступает около 0,4 г холестерина, его источником является только пища животного происхождения. Холестерин необходим для построения всех мембран, в печени из него синтезируются желчные кислоты, в эндокринных железах – стероидные гормоны, в коже – витамин Д.
Рис.10 Холестерин
Сложный путь синтеза холестерина можно поделить на 3 этапа (рис.11). Первый этап заканчивается образованием мевалоновой кислоты. Источником для синтеза холестерина служит ацетил-КоА. Сначала из 3 молекул ацетил-КоА образуется ГМГ-КоА – общий предшественник в синтезе холестерина и кетоновых тел (однако реакции синтеза кетоновых тел происходят в митохондриях печени, а реакции синтеза холестерина – в цитозоле клеток). Затем ГМГ-КоА под действием ГМГ-КоА-редуктазы восстанавливается до мевалоновой кислоты с использованием 2 молекул НАДФН. Эта реакция является регуляторной в синтезе холестерина. Синтез холестерина тормозит сам холестерин, желчные кислоты и гормон голода глюкагон. Усиливается синтез холестерина при стрессе катехоламинами.
На втором этапе синтеза из 6 молекул мевалоновой кислоты образуется углеводород сквален, имеющий линейную структуру и состоящий из 30 атомов углерода.
На третьем этапе синтеза происходит циклизация углеводородной цепи и отщепление 3 атомов углерода, поэтому холестерин содержит 27 углеродных атомов. Холестерин является гидрофобной молекулой, поэтому транспортируется кровью только в составе разных липопротеинов.
Рис. 11 Синтез холестерина
Липопротеины – липид-белковые комплексы, предназначенные для транспорта нерастворимых в водных средах липидов по крови (рис.12). Снаружи липопротеины (ЛП) имеют гидрофильную оболочку, которая состоит из молекул белков и гидрофильных групп фосфолипидов. Внутри ЛП находятся гидрофобные части фосфолипидов, нерастворимые молекулы холестерина, его эфиров, молекулы жиров. ЛП делятся (по плотности и подвижности в электрическом поле) на 4 класса. Плотность ЛП определяется соотношением белков и липидов. Чем больше белка, тем больше плотность и тем меньше размер.
Рис.12. Строение липопротеидов
· 1 класс – хиломикроны (ХМ). Содержат 2% белка и 98% липидов, среди липидов преобладают экзогенные жиры, переносят экзогенные жиры от кишечника к органам и тканям, синтезируются в кишечнике, в крови присутствуют непостоянно – только после переваривания и всасывания жирной пищи.
· 2 класс – ЛП очень низкой плотности (ЛПОНП) или пре-b-ЛП. Белка в них 10%, липидов – 90%, среди липидов преобладают эндогенные жиры, транспортируют эндогенные жиры из печени в жировую ткань. Основное место синтеза – печень, небольшой вклад вносит тонкий кишечник.
· 3 класс – ЛП низкой плотности (ЛПНП) или b-ЛП. Белка в них 22% , липидов – 78%, среди липидов преобладает холестерин. Нагружают клетки холестерином, поэтому их называют атерогенными, т.е. способствующими развитию атеросклероза (АС). Образуются непосредственно в плазме крови из ЛПОНП под действием фермента ЛП-липазы.
· 4 класс ЛП высокой плотности (ЛПВП) или a-ЛП. Белка и липидов содержат по 50%, среди липидов преобладают фосфолипиды и холестерин. Разгружают клетки от избытка холестерина, поэтому являются антиатерогенными, т.е. препятствующими развитию АС. Основное место их синтеза – печень, небольшой вклад вносит тонкий кишечник.
Транспорт холестерина липопротеинами.
Печень является основнымместом синтеза холестерина. Холестерин, синтезированный в печени, упаковывается в ЛПОНП и в их составе секретируется в кровь. В крови на них действует ЛП-липаза, под влиянием которой ЛПОНП переходят в ЛПНП. Таким образом, ЛПНП становятся основной транспортной формой холестерина, в которой он доставляется к тканям. ЛПНП могут попадать в клетки двумя путями: рецепторным и нерецепторным захватом. Большинство клеток на своей поверхности имеют рецепторы к ЛПНП. Образовавшийся комплекс рецептор-ЛПНП эндоцитозом попадает внутрь клетки, где распадается на рецептор и ЛПНП. Из ЛПНП при участии лизосомальных ферментов освобождается холестерин. Этот холестерин используется для обновления мембран, тормозит синтез холестерина данной клеткой, а также, если количество холестерина, поступающего в клетку, превышает ее потребность, то подавляется и синтез рецепторов к ЛПНП.
Это уменьшает поток холестерина из крови в клетки, таким образом, клетки, для которых характерен рецепторный захват ЛПНП, имеют механизм, который ограждает их от избытка холестерина. Для гладкомышечных клеток сосудов и макрофагов характерен нерецепторный захват ЛПНП из крови. В эти клетки ЛПНП, а значит, и холестерин попадают диффузно, то есть, чем их больше в крови, тем больше их попадает в эти клетки. Эти разновидности клеток не имеют механизма, который ограждал бы их от избытка холестерина. В «обратном транспорте холестерина» от клеток участвуют ЛПВП. Они забирают избыток холестерина из клеток и возвращают его обратно в печень. Холестерин выводится с калом в виде желчных кислот, часть холестерина в составе желчи попадает в кишечник и также выводится с калом.
Источник