Увеличение гемоглобина f или a2 наблюдается при
Содержание статьи
Причины повышения и снижения гемоглобина
Концентрация гемоглобина в крови может повышаться (до 180-220 г/л и выше) при миелопролиферативных заболеваниях (эритремия) и симптоматических эритроцитозах, сопровождающих различные состояния. Исследование концентрации гемоглобина в динамике даёт важную информацию о клиническом течении заболевания и эффективности лечения. Ложное повышение концентрации гемоглобина в крови наблюдают при гипертриглицеридемии, лейкоцитозе выше 25,0×109/л, прогрессирующих заболеваниях печени, наличии гемоглобинов С или S, миеломной болезни или болезни Вальденстрёма (присутствие легко преципитирующих глобулинов).
Заболевания и состояния, сопровождающиеся изменением концентрации гемоглобина в крови
Повышение концентрации гемоглобина | Сниженная концентрации гемоглобина |
Первичные и вторичные эритроцитозы Эритремия Обезвоживание Чрезмерная физическая нагрузка или возбуждение Длительное пребывание на больших высотах Курение | Все виды анемий, связанных:
Гипергидратация |
В крови человека присутствует несколько типов гемоглобина: HbA1 (96-98%), HbA2 (2-3%), HbF (1-2%), различающихся по аминокислотному составу глобина, физическим свойствам и сродству к кислороду. У новорождённых преобладает HbF — 60-80%, к 4-5-му месяцу жизни его количество снижается до 10%. HbA появляется у 12-недельного плода, у взрослого он составляет основную массу гемоглобина. HbF в концентрации до 10% можно обнаружить при апластической, мегалобластной анемиях, лейкемии; при большой бета-талассемии он может составлять 60-100% общего гемоглобина, при малой — 2-5%. Повышение фракции HbA2 характерно для бета-талассемии (при большой бета-талассемии — 4-10%, при малой — 4-8%). Увеличение содержания НbА2 наблюдается при малярии, остром отравлении свинцом и хронической свинцовой интоксикации. Однако при этих состояниях изменение соотношения фракций гемоглобина не является определяющим симптомом.
Появление патологических форм гемоглобина обусловлено нарушением синтеза цепей глобина (гемоглобинопатии). Наиболее распространена гемоглобинопатия S — серповидно-клеточная анемия. Основной метод выявления патологических форм гемоглобина — метод электрофореза.
Метгемоглобин образуется при воздействии на гемоглобин ряда веществ, переводящих двухвалентное железо гемоглобина в трехвалентное. Метгемоглобин не способен вступать в обратимую связь с кислородом и не может переносить кислород. Из тканей и кишечника в кровь постоянно поступают вещества, вызывающие образование метгемоглобина, но количество метгемоглобина в крови здоровых людей остается небольшим — 0,4-1,5% от общего содержания гемоглобина.
Метгемоглобинемия (содержание метгемоглобина больше 1,5% от общего содержания гемоглобина) может возникать вследствие наследственных заболеваний или при воздействии токсичных агентов. Таковыми могут быть различные вещества (калия хлорат, производные бензола, анилин, оксиды азота, некоторые синтетические краски, метилнитрофосы, нитраты колодезной воды и др.). Метгемоглобинемия может развиваться при энтероколитах.
При малых степенях метгемоглобинемии (менее 20% от общего количества гемоглобина) клинические и гематологические симптомы могут отсутствовать. Выраженная метгемоглобинемия вызывает снижение кислородной емкости крови, развивающееся при достаточном или даже компенсаторно повышенном количестве гемоглобина и эритроцитов. В эритроцитах могут обнаруживаться патологические включения (тельца Гейнца). Иногда возможен небольшой ретикулоцитоз.
Источник
Гемоглобинопатия – аномальные варианты гемоглобина
Гемоглобинопатия – это наследственные заболевания с единой проблемой – образованием аномальной формы гемоглобина, например, серповидноклеточная анемия S и талассемия.
Гемоглобинопатии носят эндемический характер – они возникают в определенном географическом районе, например, в Средиземноморье, Африке, Юго–Восточной Азии. В нашей стране они тоже встречаются.
Что такое гемоглобинопатия
Гемоглобинопатии – это заболевания, вызванные выработкой и присутствием аномальной формы гемоглобина.
Гемоглобин состоит из гема (частей, содержащих железо) и глобина (частей белка, состоящих из аминокислотных цепей). Молекулы гемоглобина (Hb или Hgb) находятся в красных кровяных тельцах. Их задача – связывать кислород в легких и передавать его тканям и органам, где они его выделяют.
![]() Строение гемоглобина
Строение гемоглобина
Существует несколько типов цепей глобина: альфа, бета, дельта и гамма.
Типы нормального гемоглобина:
- A – HbA: составляет около 95-98% от общего гемоглобина у взрослых людей. Он содержит 2 альфа (α) цепи и две бета (β) цепи.
- A2 – HbA2: составляет около 2-3% от общего гемоглобина. Он содержит 2 цепи альфа (α) и две цепи дельта (δ).
- F (HbF): составляет около 2% от общего гемоглобина взрослого человека. Он содержит 2 альфа (α) цепи и две гамма (γ) цепи. Этот гемоглобин в основном вырабатывается у плода, его производство значительно снижается вскоре после рождения и достигает уровня взрослого человека в течение 1-2 лет.
К гемоглобинопатиям относятся: структурные варианты гемоглобина, гемоглобин S, серповидноклеточная анемия, гемоглобинопатия C, гемоглобинопатия E, талассемия, гемоглобин Бартс, наследственная персистенция гемоглобина плода.
Причины развития гемоглобинопатии
Гемоглобинопатии возникают в случае генетических изменений генов глобина, которые приводят к изменению аминокислот, составляющих белок глобина. Эти изменения влияют на:
- структуру гемоглобина, например, гемоглобин S, который вызывает серповидно-клеточную анемию;
- его поведение;
- количество продуцируемого вещества (талассемия);
- стабильность.
![]() Серповидно-клеточная анемия
Серповидно-клеточная анемия
Существует четыре гена, кодирующих цепь альфа-глобина, и два гена, кодирующих цепь бета-глобина. Наиболее частым заболеванием, связанным с изменением альфа-цепи, является альфа-талассемия. Его тяжесть зависит от количества пораженных генов.
Талассемия характеризуется снижением продукции одной из цепей глобина, дисбалансом между альфа- и бета-цепями в гемоглобине A (альфа-талассемия) или увеличением малых форм, таких как Hb A2 или Hb F (бета-талассемия).
Изменения бета-цепей гемоглобина являются врожденными, аутосомно-рецессивными. Это означает, что больной человек должен иметь две дефектные копии гена, каждая от одного из родителей. Если один ген нормален, а другой дефектен, человек гетерозиготен, и мы называем его носителем. Аномальный ген может быть передан любому из потомков. Если рассматриваемый человек является гетерозиготным носителем, он может не иметь никаких симптомов и носительство не влияет на его здоровье.
Если происходят две модификации одного и того же бета-гена, человек гомозиготен по этому гену. Его организм может производить дефектный гемоглобин – возникает гемоглобинопатия с симптомами и потенциальными осложнениями. Степень тяжести зависит от генетической мутации и варьируется от случая к случаю. Копию гена можно передать потомству.
Если два аномальных бета-гена являются врожденными, человек является двойным, смешанным гетерозиготным. У него будут симптомы одной или обеих гемоглобинопатий. Один из аномальных бета-генов будет передаваться каждому из потомков.
Были идентифицированы сотни гемоглобинопатий в бета-цепях. Хотя лишь некоторые из них являются общими и клинически значимыми.
Клинические признаки и симптомы
Признаки и симптомы различаются по типу гемоглобинопатии и возможному сочетанию нескольких гемоглобинопатий. Некоторые приводят к усилению распада эритроцитов (гемолизу), уменьшению их общего количества и развитию анемии.
Клинические признаки включают:
- слабость, утомляемость;
- недостаток энергии;
- желтуха;
- бледность кожи.
![]() Утомляемость
Утомляемость
К серьезным клиническим признакам относятся:
- приступы сильной боли;
- удушье;
- увеличение селезенки;
- нарушения роста у детей;
- боль в верхней части живота (вызванная желчными камнями).
![]() Удушье
Удушье
Общие гемоглобинопатии
Красные кровяные тельца, содержащие аномальный гемоглобин, могут не переносить кислород достаточно эффективно. Они могут разрушаться раньше (чем в здоровых клетках крови) и развиваться гемолитическая анемия. Выявлены сотни гемоглобинопатий, но лишь некоторые из них являются общими и клинически значимыми.
Одной из наиболее распространенных гемоглобинопатий является серповидно-клеточная анемия с присутствием гемоглобина S. Это приводит к изменению формы – серповидно-клеточной – эритроцитов и снижению их выживаемости. Гемоглобин С может вызвать легкую гемолитическую анемию. Гемоглобин E обычно не приводит к развитию каких-либо или только очень легких клинических симптомов.
- Талассемия: самая распространенная генетическая аномалия в мире. Она часто встречается в Средиземноморье, на Ближнем Востоке и в Юго-Восточной Азии. Более легкая форма талассемии также встречается, например, у людей, родившихся в Чехии.
- Гемоглобин S: это основной гемоглобин людей с серповидно-клеточной анемией. В среднем эта мутация есть в одном из двух бета-генов у 8% американцев и африканцев. Возникновение этих мутаций в наших широтах встречаеся редко. Пациенты с заболеванием HbS имеют две аномальные цепи бета (b s) и две нормальные цепи альфа (a). Когда эритроциты, содержащие гемоглобин S, подвергаются действию пониженного количества кислорода (как это может быть в случае повышенной физической нагрузки или инфекционного заболевания легких), они деформируются, принимая форму полумесяца. Серповидные эритроциты могут блокировать периферические кровеносные сосуды и вызывать нарушения кровотока и боль. У них пониженная способность переносить кислород и более короткий срок жизни. Одна копия б не вызывает клинических проявлений, если не сочетается с другой мутацией гемоглобина, такой как HbC (b C) или бета-талассемия.
- Гемоглобин C: около 25% жителей Западной Африки и 2-3% афроамериканцев гетерозиготны по гемоглобину C (у них есть одна копия B C). Но заболевают только гомозиготные люди с обоими дефектными генами (b C). Обычные симптомы – легкая гемолитическая анемия с небольшим или средним увеличением селезенки.
- Гемоглобин E: вторая по распространенности гемоглобинопатия в мире с изменением бета-цепей. Патология очень часто встречается в Юго-Восточной Азии, особенно в Камбодже, Лаосе и Таиланде, а также частично в Северо-Восточной Азии. Есть случаи и в нашей стране. Люди с гомозиготным Hb E (две копии b E) обычно имеют легкую гемолитическую анемию, микроциты (маленькие красные кровяные тельца) и слегка увеличенную селезенку. Одна копия гемоглобина E не вызывает клинических признаков, если не сочетается с другой мутацией, такой как одна из бета-талассемии.
![]() Талассемия
Талассемия
Необычные гемоглобинопатии
Существует ряд гемоглобинопатий, некоторые из которых не проявляются – они не вызывают никаких клинических признаков или симптомов. Другие, в свою очередь, влияют на функциональность и / или стабильность молекулы гемоглобина. Примерами являются гемоглобин D, гемоглобин G, гемоглобин J, гемоглобин M и гемоглобин Constant Spring. Мутации в гене альфа-цепи глобина приводят к образованию аномально длинных альфа (а) цепей, которые вызывают нестабильность в молекуле гемоглобина.
Другие примеры мутаций бета-цепи:
- Гемоглобин F: Hb F в основном вырабатывается в организме будущего ребенка (плода), и его функция заключается в переносе кислорода в среде с низким содержанием кислорода. Продукция гемоглобина F снижается сразу после рождения и стабилизируется на уровне взрослого человека до 1-2 лет. Гемоглобин F может быть повышен при некоторых врожденных заболеваниях. При бета-талассемии его уровень может быть нормальным или повышенным, но часто повышен при серповидно-клеточной анемии и сочетании серповидно-клеточной анемии с бета-талассемией. Пациенты с серповидно-клеточной анемией и повышенным Hb F часто имеют более легкое течение болезни, поскольку Hb F предотвращает серповидное движение красных кровяных телец. Уровни Hb F повышены в редком состоянии, называемом врожденным постоянством выработки гемоглобина плода (HPFH). Люди с повышенным уровнем гемоглобина F не имеют клинических признаков. HPFH вызывается разными генными мутациями у разных этнических групп. Hb F также может быть повышен при некоторых приобретенных состояниях, влияющих на выработку красных кровяных телец. Например, лейкемия и миелопролиферативные заболевания часто сопровождаются небольшим повышением уровня гемоглобина F.
- Гемоглобин H: HbH – это аномальный гемоглобин, который возникает в некоторых случаях альфа-талассемии. Его образование является ответом на фундаментальный недостаток альфа (а) цепей. Hb H состоит из четырех цепей бета (b) глобина. Хотя каждая из цепей бета-глобина нормальна, комплекс из четырех цепей бета нормально не функционирует. Обладает повышенным сродством к кислороду, плохо выделяет кислород клеткам тканей. Присутствие гемоглобина H также связано со значительным распадом эритроцитов (гемолизом), который возникает в результате осаждения нестабильного гемоглобина внутри красных кровяных телец.
- Hemoglobin Barts: Hb Barts вырабатывается в организме будущего ребенка с альфа-талассемией при условии, что все четыре гена, отвечающие за производство гемоглобина альфа, отсутствуют. Таким образом, не может образовываться гемоглобин HbA, HbA 2 и HbF. Гемоглобин Бартс состоит из четырех гамма (g) цепей и имеет высокое сродство к кислороду. Это состояние несовместимо с жизнью и обычно приводит к внутриутробной гибели плода.
Некоторые люди могут унаследовать два гена с разными мутациями, каждый от одного из родителей. Таких людей называют двойными или смешанными гетерозиготами.
Обследование: лабораторные тесты
Исследование на гемоглобинопатию проводится в следующих случаях:
- Выявление гемоглобинопатий у бессимптомных родителей больных детей.
- Выявление гемоглобинопатий у пациента с необъяснимой анемией, микроцитозом и / или гипохромией. Анализ может быть выполнен как часть теста на анемию.
- Скрининг на гемоглобинопатии у новорожденных – только в США и некоторых регионах с повышенной заболеваемостью.
- Пренатальный скрининг проводится в некоторых регионах с высокой частотой гемоглобинопатий (особенно в Африке).
На результаты тестов на гемоглобинопатию может повлиять переливание крови. Поэтому после переливания крови, прежде чем сдать анализ, пациенту следует подождать несколько месяцев. Тем не менее пациентам с серповидно-клеточной анемией после переливания крови рекомендуется сдать анализ крови, чтобы увидеть, достаточно ли гемоглобина в крови, и снизить риск повреждения организма серповидными эритроцитами.
Обследование гемоглобинопатий основано на обнаружении и оценке «нормальности» эритроцитов и гемоглобина в эритроцитах, а также на исследовании конкретной мутации гена. Каждый из тестов является частью головоломки, предоставляющей важную информацию о том, какая гемоглобинопатия присутствует. Для проверки гемоглобинопатии используются следующие тесты:
- Анализ крови. Анализ крови дает быструю информацию о клетках, циркулирующих в крови. Помимо прочего, результаты анализа крови показывают, сколько красных кровяных телец (эритроцитов) содержится в крови, какого они размера и формы, а также сколько там гемоглобина. Размер эритроцита определяет средний объем эритроцитов (MCV). Обнаружение пониженного MCV (микроцитоз, наличие небольших эритроцитов) часто сначала указывает на возникновение талассемии. Если MCV низкий и дефицит железа исключен, пациенты могут быть носителями талассемии или гемоглобинопатии, которые также вызывают микроцитоз (например, HbE).
- Анализ ДНК. Этот анализ используется для скрининга мутаций и делеций в альфа- и бета-областях глобиновых генов. Иногда обследуются все члены семьи. Задача в том, чтобы определить конкретный тип мутации, встречающейся в семье, и выявить всех носителей. ДНК-тесты не являются обычным тестом, но они могут помочь диагностировать гемоглобинопатию и выявить носителей.
- Мазок периферической крови (микроскопический дифференциальный подсчет лейкоцитов, считываемый по мазку периферической крови). Тест проводится путем формирования тонкого слоя крови на предметном стекле и окрашивания его специальными красителями. Образец крови, обработанный таким образом, затем оценивается лаборантом под микроскопом. Специалист определяет количество и тип белых и красных кровяных телец и тромбоцитов. Оценивает, являются ли они нормальными и зрелыми.
![]() Анализ крови
Анализ крови
При гемоглобинопатии эритроциты могут быть в следующих формах:
- Микроциты (меньше нормального).
- Гипохромные (более бледные, с пониженным гемоглобином).
- Разных размеров (анизоцитоз) и формы (пойкилоцитоз, например, серповидно-клеточные клетки).
- С ядром (в незрелых эритроцитах) или с включениями.
- С неравномерным распределением гемоглобина (клетки-мишени, которые под микроскопом выглядят как «бычий глаз»).
Наличие более высокого процента аномально выглядящих эритроцитов означает более высокую вероятность наличия заболевания.
С помощью тестов на гемоглобинопатию и их комбинаций можно диагностировать наиболее распространенные гемоглобинопатии. Эти тесты могут помочь выявить пациентов с сочетанием различных гемоглобинопатий (смешанные гетерозиготы).
Лечение гемоглобинопатии
В настоящее время гемоглобинопатии – неизлечимые заболевания. Но возможно устранять симптомы заболевания. Цель – облегчить боль и минимизировать возможные осложнения. Также существуют лекарства, повышающие уровень гемоглобина F, что облегчает некоторые симптомы.
Однако исследования и поиск более безопасных и эффективных методов лечения все еще продолжается. В будущем для восстановления мутированного гена можно будет использовать трансплантацию стволовых клеток или генную терапию. Для того чтобы эти методы могли широко использоваться в будущем, необходимы дальнейшие обширные исследования.
Источники: БЕРТИС, Калифорния, ЭШВУД, Эр., Брунс, Делавэр, (ред.), Учебник Тиц по клинической химии и молекулярной диагностике. 4-е издание Луи: Эльзевье-Сондерс, 2006; LOTHAR, T. Клиническая лабораторная диагностика. Франкфурт: TH-Books, 1998; MASOPUST, J. Клиническая биохимия – требования и оценка биохимических исследований, часть I. и часть 2, Прага: Каролинум, 1998; RACEK, J., et al. Клиническая биохимия. 2. переработанное издание, Прага: Гален, 2006; Каспер Д.Л., Браунвальд Э., Фаучи А.С., Хаузер С.Л., Лонго Д.Л., редакторы Джеймсон Д.Л., 2005.
Источник
Гликированный гемоглобин (HbA1С, Glycated Hemoglobin)
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Напоминаем вам, что самостоятельная интерпретация результатов недопустима, и приводимая ниже информация носит исключительно справочный характер.
Гликированный гемоглобин: показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
Показания для назначения исследования
Исследование на гликированный гемоглобин назначают с целью мониторинга течения и контроля эффективности лечения больных сахарным диабетом для определения степени компенсации заболевания. Уровень гликированного гемоглобина используют для оценки риска развития осложнений диабета.
Подготовка к процедуре
Специальной подготовки к процедуре не требуется. Исследование не проводится у детей до 6 месяцев. Исследование нецелесообразно проводить после кровотечений, гемотрансфузий (переливания крови).
Срок исполнения
1 рабочий день (указанный срок не включает день взятия биоматериала).
Что может повлиять на результаты
Результаты теста на гликированный гемоглобин при гемоглобинопатии, включая серповидно-клеточную анемию, во время беременности (второго и третьего триместров) и послеродового периода, при ВИЧ, недавних кровотечениях или переливании крови, терапии эритропоэтином, а также у пациентов, находящихся на гемодиализе, могут не отражать истинного содержания глюкозы.
Для диагностики диабета в этих ситуациях следует использовать только критерии уровня глюкозы в плазме крови.
Интерпретация результата может быть затруднена присутствием вариантных форм гемоглобина: гемоглобина А2, повышающегося при бета-талассемии (генетическом заболевании), и фетального гемоглобина (гемоглобина плода), высокое содержание которого сохраняется до 6 месяцев после рождения.
Гликированный гемоглобин
Для исследования берется кровь из вены.
Сдать анализ на Гликированный гемоглобин можно в ближайшем медицинском офисе ИНВИТРО. Список офисов, где принимается биоматериал для лабораторного исследования, представлен в разделе «Адреса».
Референсные значения представлены в таблице
| Гликированный гемоглобин, % | Интерпретация |
| < 6,0 | нормальный уровень |
| ≥ 6,5 | диагностический критерий сахарного диабета |
| 6,0 – 6,5 (5,7 – 6,4) | повышенный риск развития диабета и его осложнений по данным ВОЗ (по данным ADA, American Diabetes Association) |
Гемоглобин – это переносящий кислород белок эритроцитов. В зависимости от структуры различают:
- нормальный гемоглобин (обозначают HbA), который составляет 85-95% от общего гемоглобина;
- гемоглобин А2 (HbA2), который составляет менее 3,5% от общего содержания гемоглобина;
- фетальный гемоглобин (HbF) — у взрослого человека составляет менее 1%.
Кислород, присоединяясь к гемоглобину, находящемуся в эритроцитах, доставляется к органам и тканям организма, где он нужен для их нормального функционирования.
При различных заболеваниях происходит химическое изменение структуры гемоглобина. Так, при сахарном диабете (заболевании, связанном с нарушением усвоения глюкозы, в результате чего развивается гипергликемия – стойкое увеличение содержания глюкозы в крови) к гемоглобину присоединяется глюкоза с образованием гликированного гемоглобина (обозначается HbA1c). И чем выше уровень глюкозы в крови, тем больше гемоглобина модифицируется в гликированный гемоглобин.
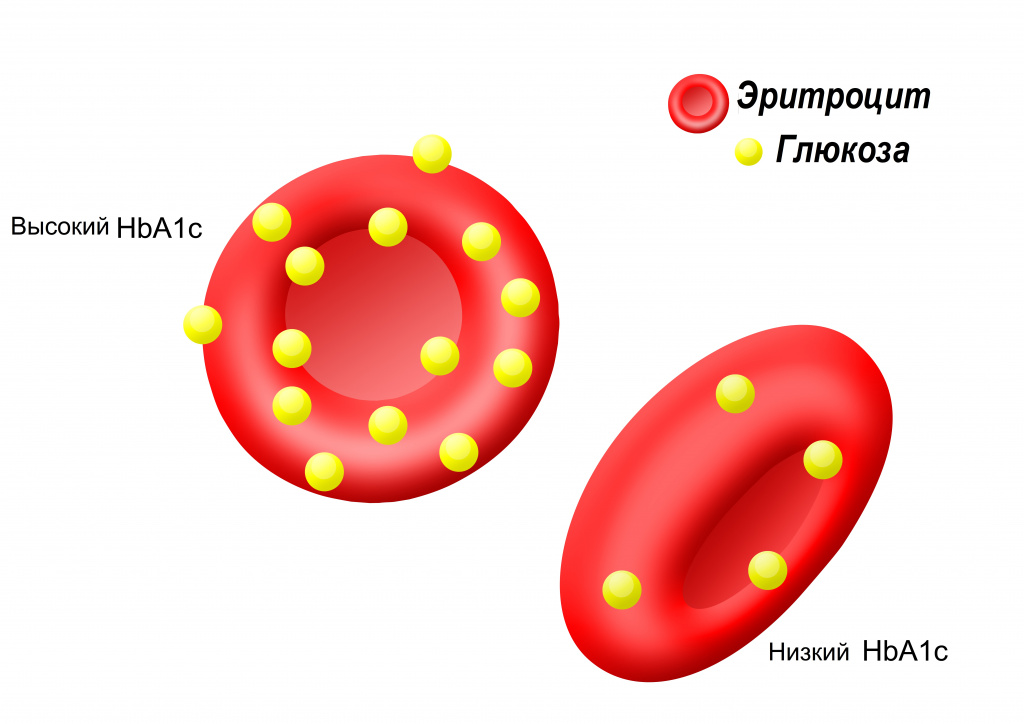
Образование гликированного гемоглобина необратимо (то есть гликированный гемоглобин не может обратно стать нормальным гемоглобином), и его концентрация в крови зависит как от продолжительности жизни эритроцитов (до 120 дней), так и от концентрации глюкозы в крови. Поскольку скорость образования гликированного гемоглобина тем выше, чем выше уровень глюкозы в крови, то по его концентрации можно судить о среднем содержании глюкозы в крови за последние 8–12 недель перед исследованием. При этом содержание гликированного гемоглобина не зависит от ежедневных и часовых колебаний глюкозы, от физических нагрузок и приема пищи непосредственно перед взятием образца крови.
Проведение исследования на гликированный гемоглобин рекомендуется всем людям старше 45 лет для своевременной оценки риска развития диабета и его осложнений (не реже 1 раза в три года).
Если присутствует хотя бы один из факторов риска развития диабета (избыточный вес, сердечно-сосудистые заболевания, гипертония (АД ≥ 140/90 мм.рт.ст.), родственники, страдающие диабетом, нарушение обмена холестерина (уровень ЛПВП (липопротеинов высокой плотности) < 0,9 ммоль/л) или уровень триглицеридов > 2,82 ммоль/л) необходимо контролировать уровень глюкозы, исследуя гликированный гемоглобин не реже 1 раза в год.
Пациентам с установленным диагнозом «сахарный диабет» исследование концентрации гликированного гемоглобина рекомендовано делать каждые три месяца для контроля эффективности лечения и оценки риска развития осложнений:
- ретинопатии (поражения сетчатки глаза, которое в тяжелых случаях может заканчиваться слепотой);
- нефропатии (поражения почек);
- полинейропатии (поражения нервных волокон, которое может приводить к атрофии (истощению) мышц);
- артериальной гипертензии (повышенного давления);
- атеросклероза (отложения холестерина в стенке сосудов);
- ИБС (ишемической болезни сердца).
Причины повышения гликированного гемоглобина в крови:
- Сахарный диабет.
- Ложное завышение при железодефицитной анемии.
- Ложное завышение после спленэктомии (удаления селезенки).
Причины снижения гликированного гемоглобина в крови:
- Гипогликемия (низкое содержание глюкозы в крови).
- Нормализация уровня глюкозы у пациентов с диабетом (эффективное лечение).
- Ложное занижение при гемолитической анемии.
- Ложное занижение после кровотечения, гемотрансфузии (переливания крови).
Источники:
- Classification and Diagnosis of Diabetes: Standards of Medical Care in Diabetes—2021 American Diabetes Association Diabetes Care Jan 2021, 44 (Supplement 1) S15-S33; DOI:10.2337/dc21-S002
- Cas Weykamp, Ph.D. HbA1c: A Review of Analytical and Clinical Aspects. Ann Lab Med 2013;33:393-400
- Wenjia Guo, Qi Zhou, Yanan Jia, Jiancheng Xu. Increased Levels of Glycated Hemoglobin A1c and Iron Deficiency Anemia: A Review. Med Sci Monit 2019 Nov 7;25:8371-8378.
- Oliver Schnell, J Benjamin Crocker, Jianping Weng. Impact of HbA1c Testing at Point of Care on Diabetes Management. J Diabetes Sci Technol 2017 May;11(3):611-617.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Источник