В каком органе холестерин в организме человека
Содержание статьи
Какой орган отвечает за выработку холестерина в организме?
Холестерин – это биологическое вещество, принадлежащее к группе жирных спиртов, имеющих многоатомную структуру. В организме холестерин находится в свободной и связанной форме. Свободные молекулы входят в состав клеточных мембран, а связанные частицы циркулируют в крови в виде эфиров.
Холестерин активно участвует в процессе выработки гормонально активных веществ, которые позволяют организму полноценно функционировать. Далее будут рассмотрены вопросы о том, откуда берется холестерин, где именно вырабатывается и какой орган отвечает за это.

Источники холестерола для организма человека
Для нормального функционирования человеческого организма необходимо регулярное получение питательных веществ. Экзогенный холестерин поступает к организму с пищей, которая богата этим веществом. Как правило, это продукты, основу которых составляют животные жиры или же трансгенные жировые молекулы.
Основные источники холестерина это мясо жирных сортов, свиное сало, изделия колбасной промышленности, сдобная выпечка, сливочное масло, маргарин. Богата холестеролом продукция сетей быстрого питания (гамбургеры, картошка фри, чебуреки, беляши, жареные пирожки и другие подобные изделия). Значительные количества этого вещества содержит жирная молочная продукция, яичные желтки.
Количество холестерина в еде зависит и от способа её приготовления. Блюда, приготовленные способом варки, запекания или паровой обработки содержат гораздо меньше холестерола чем та пища, которая подверглась обжариванию с добавлением жира. Если человек будет бесконтрольно употреблять продукты, содержащие большое количество этого соединения, то со временем в его организме произойдёт нарушение жирового обмена.
Какой орган вырабатывает холестерин
Несмотря на поступление холестерина с продуктами питания, основная его часть образуется в организме человека. Это, так называемый, эндогенный холестерол.
Главным органом, отвечающим за синтез данного вещества, является печень. После приёма пищи поступивший жир под действием желчных кислот подвергается первичному расщеплению на триглицериды и нейтральные жиры. Этот процесс происходит в тонком кишечнике. Через сосудистые сплетения, расположенные на его стенке, жировой субстрат всасывается в кровоток и транспортируется к клеткам печени гепатоцитам. Оставшаяся часть жиров транспортируется к толстому кишечнику, который выводит их из организма с калом.
Кроме печени в процессе синтеза холестерина в организме участвуют: кишечник, почки, надпочечники, половые железы.
В гепатоцитах под действием специальных ферментов образуется холестерол. Там же происходит взаимодействие жировых молекул с белковыми компонентами. Результатом чего является образование липопротеинов. Это и есть фракции холестерина. Липопротеиды делятся на два класса:
- Липопротеины низкой плотности (ЛПНП), которые имеют низкомолекулярную структуру. Это объёмные частицы, которые за счёт своей рыхлой жировой текстуры образуют бляшки, которые откладываются чаще всего на стенках сосудов сердца или в мозге. Это приводит к развитию атеросклероза и его осложнений.
- Липопротеины высокой плотности (ЛПВП), которые имеют высокомолекулярную структуру. Молекулы данного вещества довольно миниатюрного размера, обладают плотной текстурой. За счёт низкого содержания жирового компонента ЛПВП могут абсорбировать ЛПНП с сосудистого эндотелия, перенося их к гепатоцитам. Там ЛПНП разрушаются и подвергаются утилизации. Этот природный механизм позволяет частично предотвратить развитие атеросклеротического повреждения сосудов.

Схема синтеза холестерина в организме
Чтобы холестерин полноценно выполнял свои функции, должен быть определённый баланс между ЛПНП и ЛПВП. При нарушении липидного обмена это хрупкое равновесие сдвигается в сторону увеличения ЛПНП. Соответственно количество циркулирующих ЛПВП уменьшается, что чревато развитием патологии сердца и сосудов.
Почему возникают нарушения липидного обмена
В нормальных условиях организм человека поддерживает процессы метаболизма на необходимом уровне. Но при неблагоприятных условиях обмен веществ нарушается, что приводит к нежелательным последствиям. Патология метаболизма липидов развивается под действием ряда неблагоприятных факторов. К ним относится неправильный образ жизни, наличие пагубных пристрастий (курение, чрезмерное увлечение алкогольными напитками), недостаток физической активности, злоупотребление жирной пищей, сладостями, несоблюдение режима труда и отдыха.
Частые стрессы также становятся причиной сбоя обмена жиров, что приводит к повышению холестерина. Обычно человек начинает «заедать» стресс вредной пищей, получая от этого положительные эмоции. Со временем это приводит к накоплению лишних килограммов, что негативно сказывается на уровне холестерина.
Холестерин – это вещество, которое жизненно необходимо для нормального протекания физиологических процессов человеческого организма. Но его избыток, также как и недостаток, приводит к негативным последствиям.
Читайте также: При каких заболеваниях печень вырабатывает много холестерина?
Чтобы определить концентрацию плазменного холестерина, необходимо пройти специальное исследование крови – липидограмму. При нормальном питании, соблюдении режима дня, адекватной физической активности, отсутствии стрессовых ситуаций уровень этого вещества будет нормальным. А это значит, что организм будет здоров!
Источник
Норма холестерина в крови у женщин и мужчин по возрасту
Статья подготовлена специалистом исключительно в ознакомительных целях. Мы настоятельно призываем вас не заниматься самолечением. При появлении первых симптомов — обращайтесь к врачу. Рекомендуем к прочтению: «Почему нельзя заниматься самолечением?».
Содержание:
- Что такое холестерин и зачем он нужен?
- Холестерин «плохой» и «хороший»
- Норма холестерина в крови по возрастам
- Группы риска
- Холестерин — причина атеросклероза?
Что такое холестерин и зачем он нужен в нашем организме?
Что может рассказать среднестатистический, обычный человек без медицинского образования о холестерине? Стоит спросить любого, как сразу же последует несколько стандартных выкладок, штампов и соображений. Холестерин может быть двух видов: «хорошим» и «плохим», холестерин является причиной атеросклероза, поскольку при накапливании он оседает на стенках сосудов и образует бляшки. На этом комплекс знаний простого обывателя заканчивается.
Что из этих знаний истинно, что всего лишь домыслы, а чего сказано не было?
Что такое холестерин?
Мало кто на самом деле знает, что представляет собой холестерин. Однако незнание не мешает большинству считать его крайне вредным и опасным для здоровья веществом.
Холестерин представляет собой жирный спирт. И в отечественной, и в зарубежной медицинской практике применяется также иное название вещества — «холестерол». Роль холестерина переоценить невозможно. Это вещество содержится в клеточных мембранах животных и отвечает за придание им прочности.

Наибольшее количество холестерина участвует в формировании клеточных мембран эритроцитов (около 24%), мембраны клеток печени составляют 17%, мозг (белое вещество) — 15%, серое вещество головного мозга — 5-7%.
Полезные свойства холестерина
Холестерин очень важен для нашего организма:
Холестерин активно участвует в процессе пищеварения, поскольку без него выработка печенью пищеварительных солей и соков невозможна.
Ещё одна важная функция холестерина — участие в синтезе мужских и женских половых гормонов (тестостерона, эстрогена, прогестерона). Изменение показателя концентрации жирного спирта в крови (как в большую, так и в меньшую сторону) может привести к сбоям репродуктивной функции.
Благодаря холестерину надпочечники могут стабильно вырабатывать кортизол, а в дермальных структурах синтезируется витамин D. Как показывают исследования, нарушения концентрации холестерина в крови приводят к ослаблению иммунитета и множеству других сбоев в работе организма.
Подавляющее большинство вещества вырабатывается организмом самостоятельно (около 75%) и только 20-25% поступает с продуктами питания. Поэтому, если верить исследованиям, уровень холестерина может отклоняться в ту или иную сторону в зависимости от рациона.
Холестерин «плохой» и «хороший» — в чем разница?
С новым витком холестериновой истерии в 80-90-е годы со всех сторон заговорили об исключительной вредности жирного спирта. Здесь и телевизионные передачи сомнительного качества, и псевдонаучные изыскания в газетах и журналах, и мнения низкообразованных врачей. В результате на человека обрушился искаженный информационный поток, создающий в корне неверную картину. Вполне обоснованно сложилось мнение, что чем ниже концентрация холестерина в крови — тем лучше. Так ли это в действительности? Как выяснилось, нет.
Холестерин играет существенную роль в стабильном функционировании организма человека в целом и отдельных его систем. Жирный спирт традиционно разделяют на «плохой» и «хороший». Это условная классификация, поскольку на самом деле холестерин не «хорошим», не «плохим» быть не может. Он имеет единый состав и единую структуру. Все зависит от того, к какому транспортному белку он присоединится. То есть холестерин опасен только в определенным связанном, а не свободном состоянии.
Холестерин «плохой» (или холестерин низкой плотности) способен оседать на стенках сосудов и образовывать наслоения-бляшки, закрывающие просвет кровеносного сосуда. При соединении с белками-апопротеинами, холестерин образует комплексы ЛПНП. При повышении такого холестерина в крови — опасность действительно существует.
Графически жиробелковый комплекс ЛПНП можно представить следующим образом:
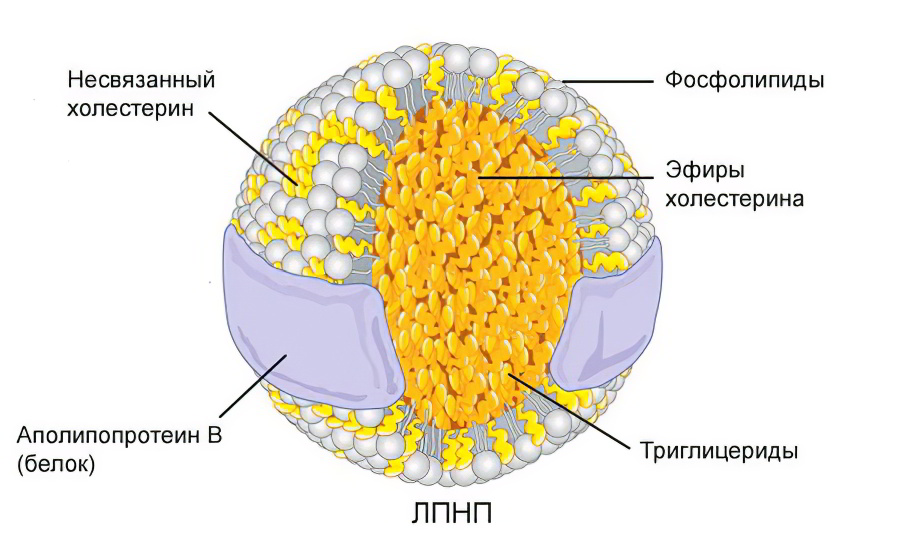
Холестерин «хороший» (холестерин высокой плотности или ЛПВП) отличается от плохого и по структуре, и по функции. Он очищает стенки сосудов от «плохого» холестерина и отправляет вредное вещество на переработку в печень.
Узнайте больше: Причины повышенного холестерина, чем он опасен?
Норма холестерина в крови по возрастам
Содержание холестерина в крови согласно данным CNN:
Уровень общего холестерина | |
Ниже 5.2 ммоль/л | Оптимальный |
5.2 — 6.2 ммоль/л | Максимально допустимый |
Свыше 6.2 ммоль/л | Высокий |
Уровень ЛПНП-холестерина («плохого») | |
Ниже 1.8 ммоль/л | Оптимален для людей с высоким риском сердечнососудистых заболеваний |
Ниже 2.6 ммоль/л | Оптимален для людей, имеющих предрасположенность к сердечнососудистым заболеваниям |
2.6 — 3.3 ммоль/л | Оптимальный |
3.4 — 4.1 ммоль/л | Максимально допустимый |
4.1 – 4.9 ммоль/л | Высокий |
Свыше 4.9 ммоль/л | Очень высокий |
Уровень ЛПВП-холестерина («хорошего») | |
Менее 1.0 ммоль/л (для мужчин) | Плохой |
Менее 1.3 ммоль/л (для женщин) | |
1.0 – 1.3 ммоль/л (для мужчин) | Нормальный |
1.3 – 1.5 ммоль/л (для женщин) | |
1.6 ммоль/л и выше | Отличный |
Уровень триглицеридов | |
Ниже 1.7 ммоль/л | Желательный |
1.7 – 2.2 ммоль/л | Максимально допустимый |
2.3 – 5.6 ммоль/л | Высокий |
Выше 5.6 ммоль/л и свыше | Очень высокий |
Узнайте больше: Норма триглицеридов по возрастам, и как их снизить?
Нормы холестерина в крови у женщин по возрасту
Возраст | Общий холестерин | ЛПНП-холестерин | ЛПВП-холестерин |
2.90-5.18 ммоль/л | |||
5-10 лет | 2.26 – 5.30 ммоль/л | 1.76 – 3.63 ммоль/л | 0.93 – 1.89 ммоль/л |
10-15 лет | 3.21-5.20 ммоль/л | 1.76 – 3.52 ммоль/л | 0.96 – 1.81 ммоль/л |
15-20 лет | 3.08 – 5.18 ммоль/л | 1.53 – 3.55 ммоль/л | 0.91 – 1.91 ммоль/л |
20-25 лет | 3.16 – 5.59 ммоль/л | 1.48 – 4.12 ммоль/л | 0.85 – 2.04 ммоль/л |
25-30 лет | 3.32 – 5.75 ммоль/л | 1.84 – 4.25 ммоль/л | 0.96 – 2.15 ммоль/л |
30-35 лет | 3.37 – 5.96 ммоль/л | 1.81 – 4.04 ммоль/л | 0.93 – 1.99 ммоль/л |
35-40 лет | 3.63 – 6.27 ммоль/л | 1.94 – 4.45 ммоль/л | 0.88 – 2.12 ммоль/л |
40-45 лет | 3.81 – 6.53 ммоль/л | 1.92 – 4.51 ммоль/л | 0.88 – 2.28 ммоль/л |
45-50 лет | 3.94 – 6.86 ммоль/л | 2.05 – 4.82 ммоль/л | 0.88 – 2.25 ммоль/л |
50-55 лет | 4.20 – 7.38 ммоль/л | 2.28 – 5.21 ммоль/л | 0.96 – 2.38 ммоль/л |
55-60 лет | 4.45 – 7.77 ммоль/л | 2.31 – 5.44 ммоль/л | 0.96 – 2.35 ммоль/л |
60-65 лет | 4.45 – 7.69 ммоль/л | 2.59 – 5.80 ммоль/л | 0.98 – 2.38 ммоль/л |
65-70 лет | 4.43 – 7.85 ммоль/л | 2.38 – 5.72 ммоль/л | 0.91 – 2.48 ммоль/л |
> 70 лет | 4.48 – 7.25 ммоль/л | 2.49 – 5.34 ммоль/л | 0.85 – 2.38 ммоль/л |
У лиц женского пола концентрация холестерина стабильна и находится примерно на одном и том же значении вплоть до менопаузы, а затем растёт.
При интерпретации результатов лабораторных исследований важно учитывать не только пол и возраст, но также ряд дополнительных факторов, которые могут существенно изменить картину и привести неопытного врача к неверным выводам:
Сезон. В зависимости от времени года, уровень вещества может понижаться или повышаться. Доподлинно известно, что в холодное время года (конец осени-зима) концентрация растет примерно на 2-4%. Отклонение на подобное значение может считаться физиологической нормой.
Начало менструального цикла. В первую половину цикла отклонение может достигать почти 10%, что также является физиологической нормой. В более поздние этапы цикла наблюдается повышение холестерина на 6-8%. Это объясняется особенностями синтеза жирных соединений под воздействием половых гормонов.
Вынашивание плода. Беременность — другая причина существенного повышения холестерина, обусловленного иной интенсивностью синтеза жиров. Нормальным считается повышение на 12-15% от нормы.
Заболевания. Такие заболевания, как стенокардия, артериальная гипертензия в острой фазе (речь о резких приступах), острые респираторные болезни нередко становятся причиной существенного понижения концентрации холестерина в крови. Эффект может сохраняться на протяжение от суток, до месяца и более. Снижение наблюдается в пределах 13-15%.
Злокачественные новообразования. Способствуют резкому снижению концентрации уровня жирного спирта. Объяснить этот процесс можно активным ростом патологической ткани. Для её формирования требуется много веществ, в том числе и жирного спирта.
Холестерин у женщин после 40 лет
40 – 45 лет. Норма общего холестерина — 3.81-6.53 ммоль/л, ЛПНП-холестерина — 1.92-4.51 ммоль/л, ЛПВП-холестерина — 0.88-2.28.
45-50 лет. Норма общего холестерина — 3.94-6.86 ммоль/л, ЛПНП-холестерина — 2.05-4.82 ммоль/л, ЛПВП-холестерина — 0.88-2.25.
Холестерин у женщин после 50 лет
50-55 лет. Норма общего холестерина — 4.20 – 7.38 ммоль/л, ЛПНП-холестерина — 2.28 – 5.21 ммоль/л, ЛПВП-холестерина — 0.96 – 2.38 ммоль/л.
55-60 лет. Норма общего холестерина — 4.45 – 7.77 ммоль/л, ЛПНП-холестерина — 2.31 – 5.44 ммоль/л, ЛПВП-холестерина — 0.96 – 2.35 ммоль/л.
Холестерин у женщин после 60 лет
60-65 лет. Норма общего холестерина — 4.43 – 7.85 ммоль/л, ЛПНП-холестерина — 2.59 – 5.80 ммоль/л, ЛПВП-холестерина — 0.98 – 2.38 ммоль/л.
65-70 лет. Норма общего холестерина — 4.20 – 7.38 ммоль/л, ЛПНП-холестерина — 2.38 – 5.72 ммоль/л, ЛПВП-холестерина — 0.91 – 2.48 ммоль/л.
После 70 лет. Норма общего холестерина — 4.48 – 7.25 ммоль/л, ЛПНП-холестерина — 2.49 – 5.34 ммоль/л, ЛПВП-холестерина — 0.85 – 2.38 ммоль/л.
Нормы холестерина в крови у мужчин по возрасту
Возраст | Общий холестерин | ЛПНП-холестерин | ЛПВП-холестерин |
2.95-5.25 ммоль/л | |||
5-10 лет | 3.13 – 5.25 ммоль/л | 1.63 – 3.34 ммоль/л | 0.98 – 1.94 ммоль/л |
10-15 лет | 3.08-5.23 ммоль/л | 1.66 – 3.34 ммоль/л | 0.96 – 1.91 ммоль/л |
15-20 лет | 2.91 – 5.10 ммоль/л | 1.61 – 3.37 ммоль/л | 0.78 – 1.63 ммоль/л |
20-25 лет | 3.16 – 5.59 ммоль/л | 1.71 – 3.81 ммоль/л | 0.78 – 1.63 ммоль/л |
25-30 лет | 3.44 – 6.32 ммоль/л | 1.81 – 4.27 ммоль/л | 0.80 – 1.63 ммоль/л |
30-35 лет | 3.57 – 6.58 ммоль/л | 2.02 – 4.79 ммоль/л | 0.72 – 1.63 ммоль/л |
35-40 лет | 3.63 – 6.99 ммоль/л | 1.94 – 4.45 ммоль/л | 0.88 – 2.12 ммоль/л |
40-45 лет | 3.91 – 6.94 ммоль/л | 2.25 – 4.82 ммоль/л | 0.70 – 1.73 ммоль/л |
45-50 лет | 4.09 – 7.15 ммоль/л | 2.51 – 5.23 ммоль/л | 0.78 – 1.66 ммоль/л |
50-55 лет | 4.09 – 7.17 ммоль/л | 2.31 – 5.10 ммоль/л | 0.72 – 1.63 ммоль/л |
55-60 лет | 4.04 – 7.15 ммоль/л | 2.28 – 5.26 ммоль/л | 0.72 – 1.84 ммоль/л |
60-65 лет | 4.12 – 7.15 ммоль/л | 2.15 – 5.44 ммоль/л | 0.78 – 1.91 ммоль/л |
65-70 лет | 4.09 – 7.10 ммоль/л | 2.49 – 5.34 ммоль/л | 0.78 – 1.94 ммоль/л |
> 70 лет | 3.73 – 6.86 ммоль/л | 2.49 – 5.34 ммоль/л | 0.85 – 1.94 ммоль/л |
Таким образом, можно сделать некоторые выводы. С течением времени уровень холестерина в крови постепенно повышается (динамика имеет характер прямой пропорциональной зависимости: чем больше лет — тем выше холестерин). Однако у разных полов этот процесс происходит неодинаково. У мужчин уровень жирного спирта повышается до 50-и лет, а затем начинает снижаться.
Узнайте больше: Статины и другие препараты для снижения холестерина
Группы риска

Группы риска повышенной концентрации «плохого» холестерина в крови определяются рядом факторов риска:
Возраст;
Наследственность;
Пол;
Наличие ишемической болезни сердца (или ИБС).
Наследственность
В 60-70-е годы аксиоматично считалось, что основной причиной высокого уровня холестерина в крови является неправильный рацион и злоупотребление «вредными» продуктами питания. К 90-м годам выяснилось, что неправильное питание — лишь «вершина айсберга» и помимо существует целый ряд факторов. Один из таких — генетически обусловленная специфика обмена веществ.
Каким образом организм человека перерабатывает те или иные вещества напрямую? зависит от наследственности. Роль здесь играют и особенности метаболизма отца, и особенности метаболизма матери. Человек «получает по наследству» два хромосомных набора. А между тем, исследования показали, что за определение концентрации холестерина в крови отвечает целых 95 генов.
Количество немалое, если учесть, что часто встречаются дефектные экземпляры того или иного гена. Согласно статистике, каждый пятисотый человек в мире несет в себе один или несколько поврежденных генов (из тех 95), ответственных за переработку жирного спирта. Более того, известно более тысячи мутаций этих генов. Даже если складывается ситуация, при которой от одного из родителей наследуется нормальный ген, а от другого — поврежденный, риск проблем с концентрацией холестерина останется высоким.
Это объясняется характером дефектного гена. В организме он становится доминантным, и именно он отвечает за способ и особенности переработки холестерина.
Таким образом, если у одного или обоих родителей имелись проблемы с холестерином, с вероятностью от 25 до 75% ребенок унаследует эту особенность обмена веществ и также в последующем будет иметь проблемы. Однако это далеко не всегда случается.
Рацион
Питание играет хоть и не ключевую роль в механизме динамики холестерина в крови, всё же существенно на него влияет. С пищей, как было сказано, поступает не более 25% всего жирного спирта. То, в какой тип холестерина он перейдет — сказать можно в зависимости от параллельно съеденных продуктов и особенностей обмена веществ. Продукт, сам по себе богатый холестерином (яйцо, креветки), съеденный с жирными продуктами (майонез, колбасные изделия и т.д.), с большой долей вероятности повлечет за собой повышение уровня ЛПНП-холестерина.
Тот же эффект будет, если человек унаследовал дефектный ген. При наличии дефектного гена (или генов) такой же результат наступит даже если попутно ничего жирного не употреблялось. Причина кроется в том, что сигнал печени на сокращение выработки собственного холестерина не поступает, и она продолжает активно продуцировать жирную кислоту. Именно поэтому, например, людям с характерным метаболизмом не рекомендуется употреблять больше 4 яиц в неделю.
Содержание холестерина в продуктах питания:

Интересная информация: Можно ли есть масло, яйца, креветки и пить алкоголь при высоком уровне холестерина?
Лишний вес
Довольно спорным остается вопрос о роли лишнего веса в повышении уровня холестерина в крови. Не до конца понятно, что здесь причина, а что следствие. Однако если верить статистике, почти у 65% людей с избыточной массой тела наблюдаются проблемы с уровнем жирного спирта в крови, причем «плохой» его разновидности.
Гиподинамия (пониженная физическая активность)
Низкий уровень физической активности напрямую связан с повышением концентрации холестерина в крови. Причина — застойные процессы и нарушения энергетического обмена организма. При достаточных физических нагрузках уровень «плохого» холестерина обычно снижается.
Нестабильность функционирования щитовидной железы
Влияние степени функционирования щитовидной железы и уровня холестерина в крови носит взаимный характер. Как только щитовидка перестает качественно справляться со своими функциями, скачкообразно растет концентрация жирного спирта. В то же время, когда холестерин повышен, а щитовидная железа прежде работала нормально, это может измениться. Опасность заключается в том, что такие изменения в работе щитовидной железы практически не диагностируются, в то время как органические изменения в органе уже возникают.
Поэтому лицам, имеющим склонность к нестабильной динамике холестерина, следует внимательно относиться к щитовидке, регулярно её проверяя, а как только начинают наблюдаться начальные симптомы гипотиреоза (слабость, сонливость и разбитость и т.д.) — незамедлительно обратиться к эндокринологу.
Проблемы с печенью и почками
Если наблюдаются проблемы с этими двумя органами — уровень холестерина также может бесконтрольно повышаться и понижаться.
Прием некоторых типов лекарств
Многие препараты, предназначенные для лечения сердечнососудистых заболеваний, могут оказывать определенное влияние на концентрацию холестерина в кровеносной системе. Так, бета-блокаторы (Верапамил, Дилтиазем и др.) незначительно повышают уровень жирной кислоты. Такой же эффект вызывают гормональные препараты для устранения акне и др.
Чем большее количество факторов риска можно отнести в анамнез конкретного пациента, тем вероятнее наличие повышенного количества холестерина в крови.
Холестерин — главная причина атеросклероза?
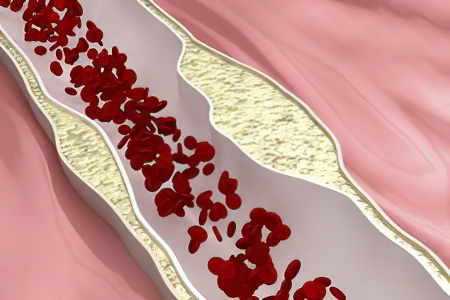
Впервые гипотеза о холестерине как важнейшем факторе развития атеросклероза была сформулирована Н.Аничковым в начале XX века (1912 год). Для подтверждения гипотезы был проведен довольно сомнительный эксперимент.
В течение некоторого срока ученый вводил в пищеварительный канал кроликов насыщенный и концентрированный раствор холестерина. В результате «диеты» на стенках сосудов животных начали образовываться отложения жирного спирта. А в результате смены рациона на обычный — все стало по-прежнему. Гипотеза была подтверждена. Но такой способ подтверждения назвать однозначным нельзя.
Единственное, что подтвердил эксперимент — потребление холестериносодержащих продуктов вредно для травоядных. Однако человек, как и множество других животных — не травоядное. Подобный же эксперимент, проведенный на собаках, гипотезу не подтвердил.
Немалую роль в раздувании холестериновой истерии сыграли фармацевтические гиганты. И хотя к 90-м годам теория была признана неверной, и её не разделяло подавляющее большинство ученых, концернам было выгодно тиражировать ложную информацию для заработка сотен миллионов долларов на т.н. статинах (препаратах для снижения уровня холестерина в крови).
В декабре 2006 года в журнале «Neurology» на холестериновой теории происхождения атеросклероза окончательно поставлен крест. За основу эксперимента взяли контрольную группу людей-долгожителей в возрасте до 100-105 лет. Как оказалось, почти все они имеют значительно повышенный уровень «плохого» холестерина в крови, но атеросклероз ни у одного не наблюдался.
Таким образом, прямой связи между развитием атеросклероза и других сердечнососудистых заболеваний и концентрацией холестерина в крови подтвердить так и не удалось. Если роль холестерина в механизме и есть, она неочевидна и имеет вторичное, если не более дальнее, значение.
Таким образом, роль холестерина в развитии сердечнососудистых заболеваний — не более чем выгодный и растиражированный миф!
Видео: как понизить холестерин? Способы понизить холестерин в домашних условиях
Автор статьи: Кузьмина Вера Валерьевна | Эндокринолог, диетолог
Образование:
Диплом РГМУ им. Н. И. Пирогова по специальности «Лечебное дело» (2004 г.). Ординатура в Московском государственном медико-стоматологическом университете, диплом по специальности «Эндокринология» (2006 г.).
Наши авторы
Источник